Vasculaire
Publié le 24 juin 2008Lecture 5 min
Indications thérapeutiques dans la maladie rénovasculaire athéroscléreuse
P.-F. PLOUIN, hôpital Européen Georges Pompidou, Paris

Les Journées internationales de cardiologie
Les sténoses artérielles rénales peuvent entraîner une hypertension artérielle (HTA), une insuffisance rénale ou un œdème pulmonaire. Une sténose fonctionnelle doit être recherchée dans les cas d’HTA résistante au traitement, de symptômes inexpliqués d’insuffisance cardiaque, ou en cas d’insuffisance rénale avec des reins asymétriques à l’échographie. Les sténoses athéroscléreuses, fonctionnelles ou non, sont fréquentes chez les patients de plus de 65 ans ou qui ont un athérome symptomatique, mais leur association à une hypertension est inconstante. Elles sont de plus en plus souvent dépistées au décours d’une coronarographie et leur dilatation est devenue plus populaire chez les cardiologues que chez les néphrologues. Elles sont associées à une surmortalité coronaire, dont la fréquence dépasse de loin le risque d’insuffisance rénale terminale. Elles sont avant tout un marqueur de la diffusion et de la sévérité de l’athérosclérose et ne constituent pas nécessairement une cible thérapeutique.
Qu’est-ce qu’une sténose fonctionnelle ?
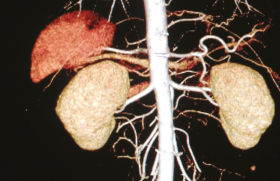
Le seuil d’une sténose fonctionnelle qui stimule le système rénine-angiotensine et expose au risque de thrombose rénale est une réduction du diamètre luminal d’au moins 60 %. Les sténoses dépassant 60 % exposent, à l’échéance de 33 mois, dans 21 % des cas à une atrophie rénale (définie comme une réduction de 1 cm ou plus de la hauteur du rein) et dans 3 % des cas à la thrombose rénale, soit des risques d’environ 7 % et 1 % par an, respectivement ; quand la réduction de diamètre est de 75 % ou plus, les risques d’atrophie et de thrombose sont d’environ 15 % et 5 % par an, respectivement (figure 1).
Figure 1. Sténose du tronc de l’artère rénale droite.
Quand et pourquoi dilater une sténose fonctionnelle ?
Les objectifs thérapeutiques sont en principe le contrôle d’une HTA, la prévention de la thrombose du rein d’aval ou, en cas de sténose bilatérale ou sur rein unique, la prévention de l’insuffisance rénale ou d’un œdème pulmonaire récidivant.
Le contrôle tensionnel
L’effet de la dilatation des sténoses athéroscléreuses sur l’HTA a fait l’objet de trois essais. Leur métaanalyse montre que la guérison de l’HTA est rare ; la réduction de la pression artérielle systolique/diastolique chez les patients traités par dilatation + médicaments est en moyenne de 6/3 mmHg plus importante que chez les témoins traités par médicaments seuls (p = 0,02/0,03). Ce modeste bénéfice est à mettre en balance avec le risque de complications et ne paraît consistant qu’en cas d’HTA résistante au traitement.
La prévention d’une thrombose rénale
La dilatation permet probablement de prévenir la thrombose car la thrombose iatrogène, induite par la dilatation, est rare. La thrombose spontanée est cependant peu fréquente et généralement précédée d’une atrophie qui peut être dépistée par l’échographie. Le risque est faible si l’on assure une surveillance semestrielle de la hauteur des reins.
La prévention de l’insuffisance rénale
L’évolution vers l’insuffisance rénale terminale est rare. Dans une étude portant sur plus d’un million de patients, le risque relatif d’accident vasculaire cérébral ou d’infarctus du myocarde était plus de dix fois supérieur à celui de l’insuffisance rénale terminale chez les patients ayant une sténose athéroscléreuse de l’artère rénale comparativement aux témoins appariés pour les facteurs de risque classiques. Une sténose athéroscléreuse, en tant que marqueur d’un athérome obstructif, est donc un indicateur de risque cardiovasculaire plutôt que de risque rénal. Aucun essai contrôlé n’a montré que la dilatation améliore la fonction rénale, probablement parce que l’atteinte du parenchyme d’aval est habituelle, liée à la néphroangiosclérose, à des micro-emboles de cholestérol et le cas échéant à une glomérulopathie diabétique ; cette atteinte parenchymateuse ne peut être modifiée par la revascularisation.
La prévention d’une récidive d’œdème pulmonaire
Les sténoses dépistées au décours d’un œdème pulmonaire récidivant justifient très vraisemblablement la dilatation.
Quand ne pas dilater une sténose de l’artère rénale ?
Chaque fois que le risque dépasse le bénéfice attendu. Une métaanalyse récente des études rétrospectives ou prospectives rapporte un taux de complications sévères, hors des hématomes du point de ponction, de 13 % dans la dilatation et de 11 % dans les poses de stent (figure 2).
Figure 2. Sténose artérielle rénale. Diagramme de décision et de surveillance pour les patients ayant une sténose artérielle rénale (SAR). AR : artères rénales ; Ccr : clairance de la créatinine ; IR : insuffisance rénale ; OAP : œdème aigu du poumon ; CI : Contre-indication à l’angioplastie.
Il ne faut pas dilater les personnes normotendues et à fonction rénale normale ou subnormale. Le risque de complication est inacceptable en l’absence de conséquence clinique de la sténose. Les personnes concernées relèvent d’une surveillance régulière de la hauteur des reins : une atrophie pourrait secondairement justifier un geste de revascularisation.
Il n’y a pas lieu de dilater dans les cas où l’HTA est ancienne et facilement contrôlée par le traitement, car le bénéfice tensionnel de la procédure est aléatoire. De même, l’abstention est préférable dans les cas d’insuffisance rénale en présence de deux reins et de sténose unilatérale, car la sténose n’est probablement pas la cause de la réduction néphronique.
Il ne faut pas dilater quand il y a une protéinurie de plus de 1 g/24 h ou un index de résistance > 80 %, ou si la sténose entraîne une atrophie rénale sévère (hauteur du rein < 8 cm). Dans ces cas les résultats de la procédure sur la pression artérielle et la fonction rénale sont nuls ou décevants.
D’une façon générale, il n’y a pas lieu d’envisager la dilatation d’une sténose athéroscléreuse serrée avant d’avoir institué un traitement antihypertenseur et de prévention vasculaire (statines, antiagrégants). Les inhibiteurs de l’enzyme de conversion et les antagonistes de l’angiotensine II méritent une mention particulière. De nombreux essais ont montré leur valeur en prévention primaire chez les sujets à haut risque cardiovasculaire ou en prévention secondaire, ou encore en prévention rénale en cas de protéinurie. Ces inhibiteurs peuvent élever la créatinine si la sténose est bilatérale ou sur rein unique, ou en cas de néphroangiosclérose sévère. Une élévation de la créatinine de plus de 20 % a une valeur diagnostique et décisionnelle : elle indique, en effet, une sténose bilatérale serrée. Si celle-ci est confirmée et si l’indication de l’inhibiteur est justifiée, c’est une indication à dilater.
En conclusion
Quelle que soit l’option thérapeutique, une surveillance doit être instaurée. La pression artérielle et la créatininémie doivent être mesurées tous les 3 mois. La taille des reins et la perméabilité des artères rénales doivent être vérifiées par Doppler tous les six mois chez les patients non dilatés ayant une sténose serrée ou bilatérale.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :