Publié le 28 mar 2006Lecture 7 min
Apport de l'échocardiographie dans l'hypertension artérielle pulmonaire
C. SELTON-SUTY, F. CHABOT et Y. JUILLIÈRE, CHU de Nancy
XVIes Journées européennes de la SFC
L’échocardiographie joue un grand rôle dans la prise en charge du patient atteint d’hypertension artérielle pulmonaire (HTAP) ; en effet, c’est l’examen-clé du dépistage. De plus, elle évalue la sévérité de cette pathologie par son retentissement sur les cavités cardiaques droites. Elle permet, en outre, une évaluation pronostique et un suivi sous traitement.
Dépistage et orientation étiologique
Les patients atteints d’HTAP consultent en général pour des symptômes peu spécifiques tels que dyspnée, douleurs thoraciques, malaises et l’on sait que le délai entre les premiers symptômes et le diagnostic est souvent long.
L’échocardiographie permettra d’attirer l’attention sur l’élévation de la pression artérielle pulmonaire (PAP), et ensuite d’orienter le bilan afin d’en préciser l’étiologie. Ainsi, l’échocardiographie éliminera dans un premier temps toute cardiopathie gauche avec élévation des pressions de remplissage ventriculaire gauche, ainsi qu’un shunt gauche-droit passé inaperçu, notamment à l’étage auriculaire. Enfin, le cardiologue recherchera une maladie embolique pulmonaire.
Données hémodynamiques
Estimation de la PAP
Au-delà de cette orientation diagnostique, l’examen échocardiographique permet de quantifier le niveau de PAP. La méthode classique à partir du flux d’insuffisance tricuspide estime la PAP systolique, dont on sait qu’elle augmente avec l’âge et avec l’indice de masse corporelle. Pour mémoire, la définition hémodynamique de l’HTAP prend en compte la PAP moyenne, et non la PAP systolique.
En l’absence de flux tricuspide correctement enregistrable, on peut étudier le flux pulmonaire. La morphologie du flux antérograde est très particulière en cas d’élévation de la PAP, avec un pic précoce et un temps d’accélération court (N > 100 ms). Par ailleurs, on enregistre fréquemment un notch mésosystolique sur ce flux lorsque le niveau de pression est élevé. Le flux d’insuffisance pulmonaire est aussi intéressant : sa vélocité maximale permet d’estimer la PAP moyenne, et sa vélocité télédiastolique permet d’estimer la PAP diastolique. La PAP systolique se dérive ensuite par la formule suivante : PAP syst = 3 PAP moy - 2 PAP diast.
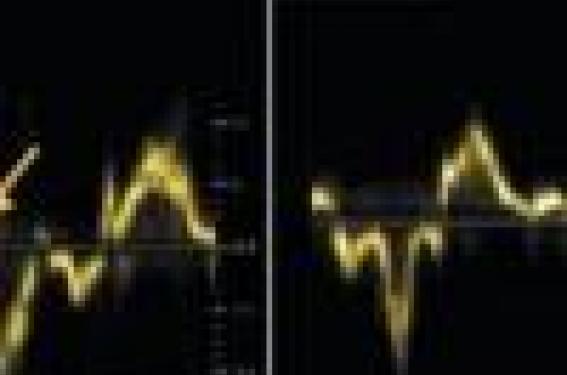
Enfin, l’élévation de la PAP peut être diagnostiquée à l’aide de l’enregistrement Doppler tissulaire du mouvement de l’anneau tricuspide externe (figure 1). Chez un sujet normal, il n’y a quasiment pas de mouvement pendant la période correspondant à la relaxation isovolumique, c'est-à-dire que l’onde E fait suite quasiment directement à la fin de l’onde S. En cas d’élévation de la PAP, on constate l’apparition de petites ondes positivo-négatives entre la fin de l’onde S et le début de l’onde E, correspondant à un allongement du temps de relaxation isovolumique (pathologique si > 70 ms).
Figure 1. À gauche, enregistrement Doppler tissulaire du mouvement de l’anneau tricuspide, quasi absence de période de relaxation isovolumique ; à droite, allongement du temps de relaxation isovolumique régional, témoignant d’une élévation de la PAP.
Estimation de la pression auriculaire droite (POD)
L’estimation de la PAP à partir du flux d’IT ou du flux d’IP implique la connaissance du niveau de POD. Celle-ci est classiquement estimée à partir de la dilatation de la veine cave inférieure et de l’amplitude de ses mouvements respiratoires. On peut aussi appliquer la technique du rapport E/Ea, habituellement utilisée au niveau des cavités gauches. Le rapport de la vitesse protodiastolique du flux tricuspide sur la vitesse de déplacement protodiastolique de l’anneau tricuspide externe, s’il est supérieur à 6, témoigne d’une élévation de la POD au-delà de 10 mmHg avec une sensibilité de 79 % et une spécificité de 73 %. On peut éventuellement utiliser la formule POD = 1,7 x E/Ea + 0,8.
Estimation des résistances vasculaires pulmonaires (RVP)
L’échocardiographie permet en outre l’estimation des RVP. Celles-ci se mesurent en hémodynamique selon la formule suivante : RVP = (PAPM – POG)/Qc (unité Woods). Partant du principe que la vitesse maximale de la fuite tricuspide est liée à la différence de pression, et que l’intégrale temps-vélocité (ITV) du flux pulmonaire antérograde est liée au débit cardiaque, Abbas a récemment décrit la formule suivante : PVR = 10 (V max IT/ITV pulm) + 0,16.
En pratique, on peut se contenter de calculer le rapport de la vitesse maximale de l’IT sur l’ITV du flux pulmonaire, qui, s’il est > 0,2, témoigne d’une élévation des RVP, avec une sensibilité de 70 % et une spécificité de 94 % (figure 2).
Figure 2. Estimation des résistances vasculaires pulmonaires, PVR = 10 (V max IT/ITV pulm) + 0,16.
Évaluation du retentissement cardiaque
Retentissement sur la morphologie du cœur droit
L’élévation de la PAP retentit en amont sur les cavités droites et se traduit principalement par une dilatation de celles-ci, depuis la VCI jusqu’à l’AP. La dilatation du VD induit un aplatissement, puis une inversion de la courbure septale, avec un mouvement septal paradoxal. Le caractère chronique de l’HTAP provoque secondairement une hypertrophie ventriculaire droite. La quantification de cette dilatation des cavités droites se fait par :
• la mesure de la veine cave inférieure et de l’artère pulmonaire,
• les diamètres et surface de l’oreillette droite.
• le rapport des diamètres ventriculaires droit et gauche en télédiastole en 4 cavités (figure 3),
• l’index d’excentricité à partir du petit axe,
Figure 3. Rapport des diamètres ventriculaires droit et gauche en télédiastole en 4 cavités.
Retentissement sur la fonction du cœur droit
Il convient ensuite d’apprécier la fonction ventriculaire droite et, pour ce faire, plusieurs paramètres sont à notre disposition :
La fraction de raccourcissement en surface est parfois difficile à réaliser de manière manuelle, compte tenu des importantes trabéculations apicales. Elle est facilitée par les méthodes de détection automatique des contours.
L’amplitude de l’excursion systolique du plan de l’anneau tricuspide (TAPSE) peut se mesurer en enregistrant en mode TM le mouvement de l’anneau tricuspide externe, ou en le dérivant des données Doppler tissulaires obtenues au même endroit (figure 4). Sa valeur normale est de l’ordre de 16 à 25 mm, et cet indice a une bonne corrélation avec la fraction d’éjection ventriculaire droite.
Figure 4. Amplitude de l’excursion systolique du plan de l’anneau tricuspide (TAPSE), mesurée à partir des données TM (en bas à droite), des données dérivées du DTI (tissue tracking, en haut à gauche), des données dérivées du 2D strain (en haut à droite).
L’index de performance myocardique, ou indice de Tei, qui correspond au rapport entre la somme des temps de relaxation et de contraction isovolumique sur le temps d’éjection ventriculaire droit, augmente chez les patients atteints d’hypertension artérielle pulmonaire (valeur normale de l’ordre de 0,30). Cela est dû à la diminution à la fois de la diastole et du temps d’éjection, avec augmentation parallèle des temps isovolumiques.
L’étude Doppler tissulaire du mouvement systolique de l’anneau tricuspide semble bien refléter la fonction globale du VD. Meluzin a étudié la vitesse maximale de l’anneau latéral tricuspide, et constate qu’une vélocité < 11,5 cm/s correspond à une FEVD < 45 %. Tuller distingue trois niveaux de vélocité (< 9, de 9 à 12, et > 12 cm/s) pour séparer trois niveaux de FEVD (< 30, de 30 à 55, et > 55 %). Pour notre part, nous avons obtenu de meilleures corrélations avec le mouvement de l’anneau tricuspide enregistré dans sa portion septale, et notamment avec l’ITV de l’onde S. La formule suivante : FEVD écho = 0,207 ITV S – 0,0442, appliquée au sous-groupe des patients atteints d’hypertension pulmonaire, a une excellente corrélation avec la FEVD mesurée par thermodilution r de 0,8.
L’étude Doppler tissulaire des mouvements de l’anneau tricuspide pendant la période de contraction isovolumique permet d’enregistrer à la fois la vitesse maximale de cette onde, ainsi que son accélération (Vmax/temps d’accélération) (figure 5). Ces deux paramètres ont montré une bonne corrélation avec les paramètres de charge chez les patients atteints d’HTAP, notamment avec la PAP moyenne, les RVP et le débit cardiaque.
Figure 5. Étude des mouvements de l’anneau tricuspide pendant la période de contraction isovolumique.
L’étude du flux d’insuffisance tricuspide permet de calculer le dP/dT à partir de la pente initiale mesurée entre 0 et 2 m/s.
Enfin, l’échographie tridimensionnelle semble prometteuse dans l’évaluation de la fonction VD.
La sensibilité, la spécificité, la valeur productive positive et la valeur productive négative de ces différents indices varient, ce qui laisse à penser que l’utilisation de plusieurs index est utile chez ces patients.
Retentissement sur le cœur gauche
Outre le retentissement de l’HTAP sur le cœur droit, il faut bien sûr toujours étudier celui sur le cœur gauche, avec notamment les modifications du flux de remplissage ventriculaire gauche, souvent à type de troubles de la relaxation, ainsi que la diminution secondaire de l’index cardiaque. Enfin, il faut évidemment ne pas omettre de spécifier sur le compte-rendu, l’existence d’un épanchement péricardique, considéré comme un facteur de gravité.
Évaluation pronostique
Les études échocardiographiques recherchant les facteurs pronostiques dans l’hypertension artérielle pulmonaire ne sont pas très nombreuses et ne prennent pas en compte les paramètres les plus récents d’évaluation de la fonction ventriculaire droite, en dehors de l’indice de Tei. Sont considérés comme facteur de mauvais pronostic, l’existence d’un épanchement péricardique, la dilatation importante de l’OD, le degré d’excentricité de la courbure septale, le temps d’éjection ventriculaire droit, l’importance de la fuite tricuspide et l’élévation de l’indice de Tei.
Le suivi sous traitement
Une étude a permis récemment de montrer qu’après 16 semaines de traitement par bosentan (Tracleer®), il existe une modification significative des paramètres échocardiographiques avec une augmentation de l’index cardiaque, du remplissage et de la taille du VG, une diminution de l’index d’excentricité et du degré de dilatation du VD, et une amélioration de l’index de performance myocardique.
Conclusion
Même si l’échographie ne doit pas remplacer le bilan hémodynamique initial, qui comporte entre autres des tests aux vasodilatateurs permettant d’orienter la thérapeutique, un examen échocardiographique complet apporte donc bon nombre de renseignements particulièrement utiles dans la prise en charge et le suivi des patients atteints d’HTAP.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :