Publié le 06 juin 2012Lecture 6 min
Apnée du sommeil, obésité et chirurgie bariatrique
E. ORVOËN-FRIJA, Pathologies du sommeil, hôpital Pitié-Salpêtrière, Université Paris VI
L’obésité représente un problème de santé publique en raison du nombre croissant de patients obèses et des complications qu’elle génère. Dans les formes les plus sévères, des techniques chirurgicales dont les indications répondent à des critères précis intégrant les comorbidités comme le syndrome d’apnées obstructives du sommeil (SAOS ), viennent compléter la prise en charge habituelle. On observe une amélioration, voire pour certains patients une guérison du SAOS . Le suivi doit être rigoureux et poursuivi à long terme.
L’obésité est définie par un indice de masse corporelle (IMC) ≥ 30 kg/m2. En 2009, 14,5 % de la population française présentait une obésité dont 1,1 % une obésité massive définie par un IMC ≥ 40 kg/m2. Si on tient compte des sujets en surpoids (IMC compris entre 25 et 29,9 kg/m2), 46 % de la population française présente un problème de poids. De plus, le nombre de personnes en surcharge pondérale est en progression constante : +10 % en 10 ans. Les études épidémiologiques ont permis d’établir l’existence d’une augmentation du risque relatif de mortalité totale avec l’augmentation de l’IMC. La prise en charge classique, diétético-comportementale, ne suffit généralement pas pour obtenir une réduction pondérale suffisante en cas d’obésité sévère ou massive. C’est ce qui a conduit à développer en approche complémentaire, la chirurgie de l’obésité.
Indications de la chirurgie pour l’obésité
C’est un traitement de deuxième intention à proposer :
– à des patients ayant un IMC ≥ 40 kg/m2 ou ≥ 35 kg/m2 avec au moins une comorbidité susceptible d’être améliorée après la chirurgie. Le syndrome d’apnées obstructives du sommeil (SAOS) fait partie de ces comorbidités, tout comme le diabète et l’hypertension artérielle ;
– après échec d’un traitement médical, nutritionnel, diététique et psychothérapeutique bien conduit pendant 6 à 12 mois ;
– en l’absence de perte de poids suffisante ou en l’absence de maintien de la perte de poids ;
– le risque opératoire doit être acceptable et les patients bien informés.
Les contre-indications comprennent l’absence de prise en charge médicale préalable, les troubles addictifs, les troubles cognitifs ou mentaux sévères ou non stabilisés, l’incapacité prévisible du patient à participer à un suivi médical prolongé, les contre-indications à l’anesthésie générale. La proposition d’intervention chirurgicale est prise collégialement par une équipe multidisciplinaire associant au minimum le médecin spécialiste de l’obésité, le chirurgien, le diététicien et l’anesthésiste(1). Un bilan complet est nécessaire. Il comporte entre autres la recherche d’un syndrome d’apnées du sommeil dont la prévalence dépasse les 50 % en cas d’obésité massive.
Les techniques chirurgicales
L’objectif est d’aboutir soit à une restriction de la capacité gastrique permettant une sensation de satiété plus rapide, soit à une association restriction gastrique-malabsorption.
Trois techniques sont couramment proposées en France : les anneaux gastriques ajustables, la gastrectomie en manchon et le court-circuit gastrique.
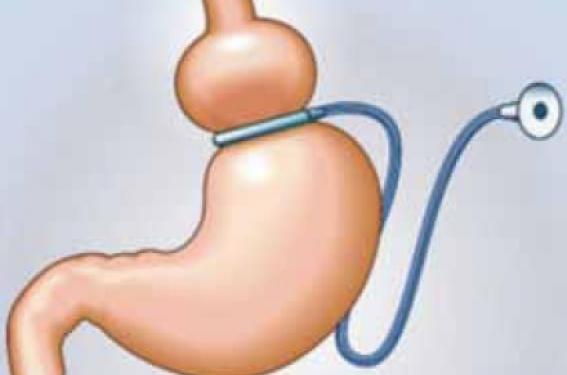
Les anneaux gastriques ajustables (AA) ont pour principe de créer une poche gastrique de 15 à 20 ml par la mise en place d’un anneau à la partie haute de l’estomac, anneau relié à un boîtier sous-cutané. Mis en place par coelioscopie, l’AA peut être plus ou moins serré en fonction de la tolérance et de la courbe pondérale. Le traitement est réversible. La gastrectomie en manchon (sleeve gastrectomy) est de plus en plus souvent proposée. Elle consiste à enlever la plus grande partie de l’estomac pour ne laisser qu’un tube qui relie l’oesophage au duodénum. Si c’est une chirurgie de restriction, c’est aussi une chirurgie qui enlève une partie de l’estomac contenant des cellules sécrétrices, en particulier celles de la ghréline, hormone participant à la régulation de l’appétit. C’est un traitement irréversible. C’est aussi parfois, dans des obésités majeures (IMC > 60 kg/m2) la première étape d’une chirurgie plus complexe.
Le court-circuit gastrique (BPG) consiste à réaliser une petite poche gastrique et à relier cette poche au jéjunum court-circuitant ainsi le duodénum. Une deuxième anastomose permet de récupérer les sécrétions biliaires et pancréatiques au niveau du jéjunum. Le résultat est une combinaison de restriction et malabsorption. L’intervention peut être réalisée par laparotomie ou sous laparoscopie. C’est aussi une intervention irréversible.
Risques et complications
Le risque de mortalité est évalué de 0,1 % pour les AA à 0,5 % pour le by-pass gastrique, la cause principale de décès étant l’embolie pulmonaire. Les complications postopératoires immédiates, dominées par les infections pariétales, la malposition ou l’infection du boîtier, les fistules digestives, sont estimées à 4 % pour les AA, 6 à 12 % pour les BPG. À plus long terme, on peut observer une dilatation de la poche gastrique, une sténose ou une ulcération de la bouche anastomotique. Au total, 20 % des patients présentent des symptômes gastro-intestinaux chroniques comme des vomissements et des reflux.
Les carences nutritionnelles, carence en fer, vitamine B12, folates, protides, calcium, vitamine D, se voient surtout en cas de BPG et incitent à une supplémentation vitaminique et nutritionnelle et un suivi régulier(2). Un dumping syndrome peut survenir en cas de BPG.
Résultats
Le poids
Deux métaanalyses confirment que la chirurgie est plus efficace que le traitement non chirurgical pour contrôler le poids et les comorbidités dans les obésités massives. La perte de poids à 1 an postopératoire est en moyenne de 20 à 50 kg pour les gastroplasties, et de 50 à 70 kg pour les BPG(3,4), les résultats obtenus après gastrectomie en manchon se situant entre les deux.
La mortalité
La première grande étude sur la chirurgie de l’obésité, suédoise, non randomisée, comparant la prise en charge traditionnelle et la chirurgie bariatrique a maintenant un recul de plus de 15 ans et confirme une réduction significative de la mortalité dans le groupe opéré.
Les comorbidités non respiratoires
Les résultats les plus spectaculaires sont obtenus sur le diabète : dans l’étude suédoise, le diabète disparaît dans plus de 80 % des cas et son incidence diminue. Une amélioration importante est aussi observée sur l’HTA et les dyslipidémies. Ces effets majeurs ont conduit certains à parler de « chirurgie métabolique».
Les comorbidités respiratoires
Dans l’étude suédoise, on observe une amélioration des symptômes cliniques évocateurs de SAOS et de l’essoufflement.
On dispose de peu d’études avec des enregistrements polygraphiques avant et après chirurgie. Cependant, la métaanalyse publiée en 2009 confirme l’amélioration du SAOS avec la perte de poids avec un index d’apnées-hypopnées (IAH) moyen qui évolue de 55/h à 16/h(6). Si la perte de poids ne permet pas toujours une guérison et un arrêt de la PPC, le niveau de pression efficace se révèle être plus faible(7). Compte tenu de la discordance entre la sensation d’amélioration, voire de guérison pour les patients avec l’habituelle diminution de l’intensité du ronflement et la persistance dans un certain nombre de cas d’un syndrome d’apnées du sommeil justifiant la poursuite de l’aide ventilatoire, un contrôle objectif par polygraphie ventilatoire est indispensable lors du suivi(8). De même, toute reprise de poids, même modérée, doit inciter à vérifier le niveau de l’IAH, la relation poids-IAH n’étant pas linéaire.
L’asthme dont la prévalence est plus élevée en cas d’obésité s’améliore(9) ainsi que la fonction respiratoire. Enfin, la tolérance à l’effort appréciée par le test de marche de 6 minutes est meilleure avec une plus grande distance parcourue, un score de dyspnée plus faible en fin de test(10).
Le suivi
Il doit être assuré toute la vie. Le rythme recommandé par la HAS est de 4 consultations la première année puis 1 ou 2/an. Compte tenu des risques de carences vitaminiques et nutritionnelles, celles-ci doivent être systématiquement recherchées par la clinique et complétée par un bilan biologique adapté au type d’intervention.
Le traitement des comorbidités sera adapté à leur évolution. En particulier une réévaluation des niveaux de pression de l’aide ventilatoire doit être faite.
Après ces pertes de poids majeures, une chirurgie réparatrice abdominale est souvent nécessaire. Elle pourra être proposée après un délai de 12 à 18 mois.
Pour les femmes, une contraception s’impose avant la chirurgie et dans l’année qui suit celle-ci, une grossesse ne pourra être envisagée qu’après un délai de 12 à 18 mois.
Pour conclure, l’accroissement de la prévalence de l’obésité a conduit à réfléchir à une prise en charge différente incluant une approche chirurgicale. La chirurgie bariatrique connaît un essor important, sans doute en partie du fait de l’amélioration des techniques chirurgicales et de la possibilité d’intervention sous coelioscopie. Elle répond à des critères précis qui doivent être respectés et est efficace non seulement sur le poids mais sur les comorbidités associées, y compris respiratoires.
"Publié dans OPA Pratique"
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :