Prévention et protection
Publié le 14 déc 2014Lecture 9 min
Prévention primaire - Y a-t-il une place pour l’aspirine ? Non… y compris chez le diabétique et le sujet à haut risque
F. DIÉVART, Clinique Villette, Dunkerque
CNCF
La place de l’aspirine en prévention cardiovasculaire (CV) primaire peut se résumer d’une façon simple : faute d’un rapport bénéfice-risque démontré comme favorable, il n’y a, en 2014, pas de place pour l’aspirine en prévention CV primaire, y compris chez le diabétique et chez le patient à haut risque. D’ailleurs, cette molécule n’a pas d’indication ou d’AMM (autorisation de mise sur le marché) en prévention CV primaire et ne devrait donc pas être remboursée dans le cadre d’une telle prescription (si les caisses d’assurance maladie respectaient leur mission). D’ailleurs, des essais thérapeutiques contrôlés de forte puissance sont en cours pour mieux évaluer la place de l’aspirine en prévention CV primaire, y compris chez le diabétique.
D’où vient la croyance d’un bénéfice de l’aspirine en prévention primaire ?
La croyance répandue, selon laquelle l’aspirine serait bénéfique en prévention CV primaire provient pour l’essentiel d’un essai thérapeutique ancien, de recommandations n’ayant pas pris en compte la totalité des données disponibles, d’un modèle théorique de prescription chez les patients à haut risque qui est erroné, voire fallacieux et, paradoxalement, d’une incitation à la prescription allant à l’encontre de l’AMM de l’aspirine par les caisses d’assurance maladie. Plus encore cette incitation est officialisée par les ROSP : rémunération sur objectifs de santé publique. Ainsi, le paradoxe de l’aspirine en prévention CV primaire en France est celui-ci : les médecins peuvent être rémunérés par les caisses d’assurance maladie dans le cadre de la ROSP s’ils prescrivent un traitement hors AMM chez les diabétiques…
L’essai chez les médecins américains
L’histoire de l’aspirine en prévention primaire commence vraiment en 1989, lorsque sont publiés les résultats d’une étude dénommée Physicians’ Health Study (PHS). Cet essai a inclus 22 071 hommes, médecins nord-américains, pour recevoir soit de l’aspirine à 325 mg/j, soit un placebo, et qui ont été suivis pendant 5 ans.
Au terme de ce délai, il a été mis en évidence une réduction majeure et significative des infarctus du myocarde (IDM) de 44 % (139 vs 329 cas ; RR : 0,56 ; IC95 % : 0,45-0,70 ; p < 0,0001) ayant d’ailleurs conduit à l’arrêt prématuré de l’étude. Et ainsi, dès lors, l’histoire était écrite et a été clamée haut et fort : l’aspirine est bénéfique en prévention CV primaire.
Cependant, dans cet essai, plusieurs limites auraient dû et doivent être prises en compte :
- les IDM ne constituaient pas le critère primaire de l’étude. Le critère primaire était constitué des décès CV pour lequel il n’y a eu aucun effet de l’aspirine (RR : 0,98 ; IC95 % : 0,72-1,32). Le résultat proclamé comme bénéfique sur le risque d’infarctus concerne un critère secondaire dans une étude neutre sur son critère principal ;
- il n’y a eu aucune réduction significative des AVC, et même une tendance à une augmentation de 22 % pour l’ensemble des AVC et de 51 % pour les AVC fatals ;
- il n’y a eu aucun effet sur la mortalité totale (RR : 0,96 ; IC95 % : 0,79-1,15).
Depuis cet essai, plusieurs autres ont été publiés et de nombreuses métaanalyses sont disponibles. Leurs résultats sont parfois discordants mais les plus récentes indiquent que le rapport bénéfice-risque de l’aspirine en prévention primaire n’est pas suffisamment établi, notamment lorsque l’on prend en compte le risque d’hémorragies, augmenté par le traitement.
Les éléments troublants apparus dans ces métaanalyses sont que, dans aucune, le risque de décès cardiovasculaire n’est diminué et qu’il semble y avoir une discordance de l’effet de l’aspirine chez l’homme — où cette molécule diminuerait le risque d’IDM sans avoir d’effet sur le risque d’AVC — et chez la femme — où cette molécule diminuerait le risque d’AVC, sans avoir d’effet sur le risque d’IDM.
Enfin, quel que soit le niveau de risque CV et, que le patient soit diabétique ou non, il n’y a pas de différence d’effet clinique de l’aspirine, comme l’ont montré les analyses en sous-groupes de ces essais et les métaanalyses effectuées spécifiquement chez les patients diabétiques inclus dans ces essais. Le message selon lequel l’aspirine serait bénéfique chez le diabétique, d’autant plus qu’il est à risque CV élevé, est actuellement erroné et repose de fait sur un modèle théorique non démontré.
Ceci explique probablement que de nouveaux essais soient en cours pour mieux préciser la place de l’aspirine en prévention CV primaire, et notamment chez le diabétique.
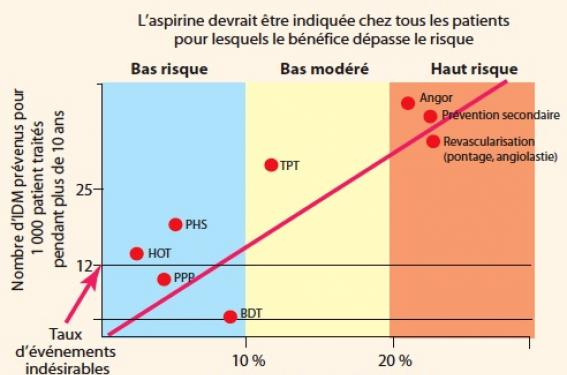
Un modèle théorique a été proposé pour justifier la prescription d’aspirine chez les patients en prévention CV primaire, dès lors que leur risque CV est élevé. Ce modèle est représenté dans la figure ci-dessous, traduite à partir de plusieurs publications parues au milieu des années 2000.
Un modèle théorique erroné.
Ce modèle est construit selon les principes suivants, dont une analyse simple permet de constater le caractère aléatoire et donc actuellement erroné.
• Le premier principe est que le bénéfice relatif de l’aspirine est supposé être constant : en postulant que l’aspirine diminue de X % le risque d’IDM quel que soit le niveau de risque des patients, plus le risque CV est élevé, plus le nombre d’IDM évité pour 1 000 patients traités pendant 10 ans sera élevé. C’est ce qui est indiqué dans la figure sur l’abscisse, et la grande diagonale qui barre le modèle est celle représentant le nombre absolu d’IDM évité pour 1 000 patients traités pendant 10 ans.
• Le deuxième principe est que le risque d’effets indésirables, notamment d’hémorragies, est supposé lui aussi être constant quel que soit le niveau de risque d’IDM des patients.
Le modèle proposé est donc que, dès lors que le risque d’IDM atteint un certain niveau, le bénéfice l’emportera sur le risque hémorragique, CQFD.
Mais les erreurs et extrapolations contenues dans ce modèle sont multiples et le rendent très hypothétique.
• En premier lieu, ce modèle ne prend en compte que le risque d’IDM et non celui d’AVC, dont il se pourrait qu’il évolue de façon inverse sous aspirine suivant le sexe du patient pris en compte.
• En deuxième lieu, rien ne prouve que le risque hémorragique soit constant, quel que soit le risque d’IDM. Les facteurs de risque d’hémorragies, tels que l’âge, le diabète par exemple, sont le plus souvent les mêmes que ceux du risque d’événements ischémiques et donc le risque d’hémorragie devrait augmenter proportionnellement au risque d’IDM, faisant que le rapport bénéfice-risque de l’aspirine ne devrait pas se modifier avec la variation du risque absolu d’IDM. C’est ce qu’indiquent d’ailleurs les études disponibles qui ne montrent pas de diminution de la mortalité totale sous aspirine, quel que soit le niveau de risque d’IDM des patients.
Enfin, la droite corrélant le nombre d’IDM évités et le risque des patients contient deux anomalies flagrantes :
- la première, est que, pour être construite, elle a pris en compte, comme patients à haut risque les patients de prévention secondaire, et ce en supposant qu’il y a un continuum, ce qui n’est qu’une hypothèse et n’est pas démontré : doit-on établir une prescription chez des patients en bonne santé à partir d’une hypothèse ? Et ce, en sachant que cette prescription peut augmenter le risque d’AVC hémorragique ?
- la deuxième, est que cette droite passe par deux points : celui de l’étude TPT et celui de l’étude BDT qui sont extrêmement éloignés en termes de bénéfice clinique potentiel du traitement, alors qu’ils sont extrêmement proches en termes de niveau de risque des patients.
Gageons que, si l’on retire l’artifice consistant à inclure dans un modèle de prévention primaire des patients en prévention secondaire, si l’on attribue le réel niveau de risque d’hémorragie qui évolue parallèlement au niveau de risque d’IDM, si l’on prend en compte le risque d’AVC et si l’on prend mieux en compte la différence de niveau entre les études TPT et BDT, la diagonale devienne franchement une horizontale…
Recommandations inadaptées
Probablement parce qu’elles n’ont pas pris en compte les nombreuses données et métaanalyses disponibles depuis 2011 et le caractère probablement erroné du modèle théorique de prescription de l’aspirine en prévention primaire, de nombreuses recommandations récentes, notamment chez le diabétique, continuent de proposer une place pour l’aspirine en prévention primaire. Et ce, alors qu’en France, l’aspirine n’a pas d’indication donnant droit au remboursement en prévention primaire, et alors qu’aux États-Unis, la FDA a refusé à au moins trois reprises (1989, 2003 et 2014) l’indication de prévention primaire à l’aspirine.
Lorsque le manque de fondement de ces recommandations est rappelé, plusieurs remarques sont alors faites par les tenants de l’aspirine :
- c’est un traitement qui ne coûte pas cher ;
- de nombreuses données indiquent maintenant que l’aspirine diminue le risque de cancer ;
- si l’aspirine n’est pas apparue efficace chez les diabétiques, c’est probablement parce qu’il y a chez ces patients, une résistance, et qu’il faut en augmenter la dose quotidienne… Les réponses à ces remarques sont simples :
- doit-on proposer un « traitement » dont le bénéfice clinique net n’est pas connu à des patients en bonne santé (ce qui définit la prévention primaire) sous prétexte qu’il n’est pas cher ?
- les données indiquant un effet de prévention du cancer ne sont que des hypothèses d’un bénéfice possible et non des preuves d’un bénéfice. D’ailleurs, s’il y avait « aussi » un bénéfice de l’aspirine en termes de prévention du cancer, la mortalité n’aurait-elle pas dû être diminuée dans les essais disponibles ?
- enfin, augmenter la dose pour une « plus grande efficacité », n’est-ce pas aussi augmenter le risque hémorragique, et donc, finalement ne rien changer en termes de rapport bénéfice-risque ?
La situation en 2014
La place de l’aspirine en prévention CV primaire est tellement controversée en 2014, qu’il ne peut être considéré qu’il y a un support suffisant pour sa prescription, y compris chez le diabétique.
En termes physiopathologiques, le modèle d’un effet préventif de la thrombose issu de la rupture de plaque est celui retenu comme garant d’un bénéfice potentiel. Mais, JGF Cleland, contempteur de l’aspirine en prévention primaire depuis plus de 20 ans, rappelle qu’on ne peut non plus exclure que l’aspirine soit à l’origine d’hémorragies intra-plaques d’athérome contribuant à leur rupture et aggravation, et limitant son bénéfice potentiel en prévention primaire.
En termes de niveau de preuve de bénéfice, si celui-ci était avéré, les 4 grands essais thérapeutiques en cours conduits contre placebo auraient été jugés non éthiques. Deux études sont conduites en prévention primaire chez le tout-venant, les études ASPREE ayant inclus 19 000 patients et ARRIVE en ayant inclus 12 000, et deux études sont conduites spécifiquement chez des diabétiques, les études ACCEPT D, conduite chez 5 170 patients et ASCEND conduite chez 7 500 patients.
Enfin, en septembre 2013, le ministère de la Santé anglais (NHS) a fait une revue exhaustive de la littérature concernant la place de l’aspirine en prévention primaire, et ce en termes d’effets cardiovasculaires, d’effets chez le diabétique et d’effets sur la prévention du cancer. Dans un document de 272 pages, l’intégralité des études et métaanalyses disponibles a été analysée. Les conclusions de ce document seront celles de cet article :
« Les bénéfices de l’utilisation de l’aspirine pour la prévention primaire des maladies CV sont relativement faibles, demeurent statistiquement incertains, et sont d’un ordre de grandeur moindre que ceux observés en prévention secondaire de maladies CV. Les dangers (et notamment les hémorragies) surviennent à une fréquence relativement élevée et ce risque repose sur des preuves statistiquement fortes. La balance entre dangers et bénéfice n’est pas facile à évaluer et dépend du coût relatif et des valeurs attachées aux événements induits ou évités. Dans le contexte actuel, d’autres interventions (diminution du LDL, contrôle de la pression artérielle, législation pour augmenter le taux d’arrêt du tabac et réduire la consommation inappropriée de sel et de graisses) sont des mesures qui doivent avoir un bénéfice plus important en prévention primaire des maladies cardiovasculaires. »
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :