Publié le 02 fév 2010Lecture 6 min
Qu'apporte le scanner cardiaque et aorto-iliaque dans le bilan avant pose d'une valve aortique percutanée ?
J.-N. DACHER, CHU de Rouen
Le traitement percutané, aujourd’hui entré en phase de maturité, pourrait à terme, devenir une alternative au remplacement valvulaire aortique. Cet article est consacré à l’apport du scanner multidétecteur dans le cadre du bilan préprocédural de ces patients, avec pour objectif d’informer les cardiologues qui adressent des patients à des centres spécialisés, sur la technique et les résultats d’un examen optimal, afin de ne pas répéter inutilement les investigations.
Dans une récente étude de suivi analysant le devenir de 211 patients traités pour une sténose aortique serrée (planimétrie échographique < 0,6 cm2/m2)(1), 79 % des patients qui avaient subi un remplacement valvulaire percutané (valve de Cribier, Sapien, Edwards®) étaient vivants à 1 an. Ces patients qui avaient tous été récusés pour une chirurgie classique, présentaient un meilleur taux de survie que ceux traités médicalement (51 %) ou ceux qui avaient bénéficié d’une valvuloplastie au ballonnet (66 %). La survie des patients qui avaient pu être opérés (99 %) restait la meilleure.
Pourquoi le scanner ?
Ces dernières années, la tomodensitométrie a connu de nombreuses avancées technologiques. Le mode spiralé ou hélicoïdal (déplacement simultané de la table d’examen et du statif) a permis de diminuer le temps d’acquisition et de couvrir avec un seul bolus de produit de contraste l’ensemble d’un segment. Surtout, les multiples rangées de détecteurs (multibarrette, multidétecteur) ont permis d’acquérir des volumes quasi isotropiques. En isotropie, les voxels, cubes élémentaires de l’image, sont de côtés égaux dans les 3 plans de l’espace. C’est l’isotropie qui permet la navigation virtuelle au sein d’un vaisseau aussi petit qu’une artère coronaire. Au titre des innovations essentielles en cardiologie, il faut aussi citer la synchronisation de l’acquisition avec l’électrocardiogramme. Enfin, les produits de contraste non ioniques et les injecteurs automatiques permettent de réaliser des protocoles d’injection précis, reproductibles et en général parfaitement tolérés.
Sa résolution spatiale inégalée, sa capacité à identifier le calcium, les reconstructions volumique et multiplanaire font du scanner un examen clé dans l’évaluation préprocédurale des patients candidats au traitement percutané d’une sténose aortique.
Le scanner est un complément indispensable à l’échocardiographie et à l’angiographie conventionnelle. L’évaluation scanographique comprend deux temps ; une analyse de l’axe aorto-iliaque, fondamentale pour le choix de l’abord, puis un examen synchronisé du cœur et du culot aortique, qui est encore en évaluation mais semble présenter un riche potentiel.
Les aspects pratiques de l’acquisition
Avant l’examen, il est recommandé, dans cette population âgée, de vérifier la fonction rénale et de planifier une hydratation selon les recommandations en vigueur(2). On essayera d’espacer au mieux les différentes injections iodées artérielles ou veineuses.
La voie veineuse doit être d’excellente qualité.
Avant d’être installé dans le scanner, la capacité des patients à tenir l’apnée doit être testée. Nous n’utilisons aucune drogue bradycardisante.
L’installation doit être confortable, les genoux surélevés sur un coussin en mousse. Idéalement, on place les deux bras au-dessus de la tête, à défaut l’un des deux. Nous utilisons un casque audio pour communiquer de façon personnalisée. Les électrodes ECG sont positionnées, la qualité du signal est optimisée. Un éventuel pacemaker doit être signalé mais ne gêne pas l’examen.
L’examen débute par un topogramme thoraco-abdominal de face et de profil. Les deux phases du scanner sont programmées d’emblée.
L’exploration aorto-ilio-fémorale est planifiée dans un premier temps à 100 kV. Le champ d’exploration est large, couvrant l’ensemble de l’abdomen et du pelvis jusqu’au tiers supérieur des cuisses (une reconstruction de qualité inclut largement la bifurcation fémorale). La détection de bolus est indispensable chez ces patients hémodynamiquement hétérogènes (qualité de la perfusion veineuse, fonctions ventriculaires, ectasie aortique). La région d’intérêt est placée sur l’aorte sus-mésocolique (1 image/2 s, délai 12 s). Nous injectons 60 cm3 de contraste iodé (350 mgI/ml, 5 cm3/s) pulsés par 25 cm3 de sérum salé. L’hélice est lancée en apnée quand le rehaussement est franc.
L’examen cardiaque est pratiqué au décours immédiat en synchronisation rétrospective avec une faible modulation systolique de l’ampérage. Les mêmes quantités d’iode et de sérum salé sont réinjectées avec une détection de bolus placée cette fois sur l’aorte ascendante (1 image/s, délai 10 s). L’examen profite de la recirculation du contraste injecté précédemment. Le champ exposé dépend du contexte ; l’exploration débute au niveau des creux sus-claviculaires en cas de pontage mammaire, au niveau de la bifurcation artérielle pulmonaire si le patient n’est pas ponté. Cette deuxième phase peut être d’interprétation délicate en cas de tachycardie, d’arythmie, de calcifications extensives valvulaires, coronariennes ou de l’aorte ascendante.
Les éléments clés
Confrontation multidisciplinaire
Dans notre centre, les patients sont planifiés pour leur traitement à l’occasion d’une séance de confrontation multidisciplinaire avec l’ensemble des examens préopératoires (associant cardiologue interventionnel, chirurgien, échocardiographiste et radiologue). Cette séance, qui se déroule devant une console en radiologie, est centrée sur le choix de la technique percutanée, fémorale ou transapicale. En cas d’abord fémoral, le meilleur côté est choisi de façon consensuelle en prenant en compte tous les aspects décrits ci-après.
Angiographie
Les sinuosités et les angulations sont analysées en rendu de volume (imagerie 3D) dans l’optique de la montée de sonde. On reconstruit ensuite l’axe aorto-ilio-fémoral droit et gauche en vue luminographique.
Le but est de mesurer a retro l’artère dans son petit axe et dans son ensemble depuis la voie d’abord (au-dessus de la bifurcation fémorale) jusqu’à la portion abdominale, de détecter une ou plusieurs sténoses, une dissection, des calcifications pariétales circonférentielles ou non.
La lumière du vaisseau doit mesurer au moins 8 mm dans son entièreté si une valve de 26 mm est nécessaire, 7 mm pour une valve de 23 mm. Compte tenu du calibre artériel moyen et de la résolution spatiale habituelle des équipements actuels, les calcifications ne conduisent pas à une surestimation des sténoses.
Scanner cardiaque
L’analyse multiphase permet de réaliser une mesure planimétrique de la valve en systole, d’évaluer son ouverture tri- ou bicuspide.
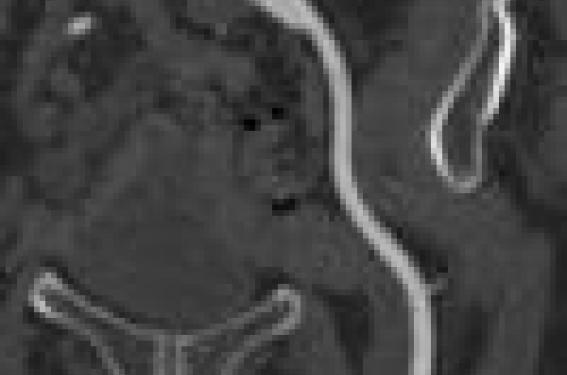
Le degré et la répartition des calcifications valvaires sont cotés selon le score de Willmann(3). L’extension de coulée calcique vers le septum et/ou vers la grande valve mitrale doit être signalée. Plusieurs mesures peuvent être réalisées ; mesure systolique de l’anneau (ovoïde) au niveau de l’insertion des cusps, mesure du sinus de Valsalva, de la jonction sino-tubulaire, de la portion tubulaire ascendante. Nous mesurons également la distance de l’anneau à l’ostium de chacune des artères coronaires (figure).
Figure. Mesures des sinus de Valsava, de l’anneau et de l’ouverture de la valve en systole.
L’exploration des artères coronaires natives est souvent difficile dans cette population (calcium, arythmies) ; de plus, elle est superflue car usuellement réalisée par coronarographie conventionnelle. En revanche, si un ou plusieurs pontages sont présents, il est pertinent d’utiliser le scanner pour les décrire et les analyser.
Le scanner cardiaque et aorto-ilio-fémoral est devenu un élément clé pour la planification d’un remplacement valvulaire percutané. Il est utile de communiquer sur les attendus de l’exploration afin de planifier au mieux les examens réalisés hors des centres spécialisés et d’éviter de répéter des explorations qui, même si elles ne sont pas douloureuses, requièrent une exposition aux rayons X et l’injection de produits de contraste potentiellement néphrotoxiques.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :