Vasculaire
Publié le 14 déc 2016Lecture 6 min
Du nouveau dans le syndrome post-thrombotique
J.-M. PERNES, M. BRUNET, Hôpital Privé d’Antony
Monsieur X. est un homme de 44 ans adressé au Centre plaies et cicatrisations de la structure pour un trouble trophique de la face antérieure de la jambe droite ne cicatrisant pas et dont l’aspect évoque d’emblée une origine veineuse (figure 1). Deux ans plus tôt, en jouant au ballon avec son jeune fils d ans son salon, il se rompt le tendon d’Achille droit. Au décours de l’intervention, survient une thrombophlébite aiguë fémoro-iliaque droite, qui sera traitée pendant 6 mois par AVK. Très progressivement va s’installer un aspect de type ulcère, résistant aux traitements locaux optimisés.
Figure 1. Aspect d’ulcère veineux de la jambe droite.
Vraiment pas de veine…
L’écho-Doppler à 2 ans objective la perméabilité des veines surales et poplitée droites, l’occlusion d’aval de la veine fémorale et de la veine fémorale commune, la re-perméation très incomplète des veines iliaques externe et primitive et la normalité de la veine cave inférieure. Une réflexion sur la faisabilité d’une recanalisation endovasculaire est alors engagée, fondée sur les informations du phléboscanner qui est pratiqué.
L’imagerie confirme les éléments suivants :
- l’absence de séquelle surale et poplitée ;
- l’occlusion de la veine fémorale dès son origine ;
- la perméabilité résiduelle du tronc et de deux grosses branches de la veine fémorale profonde (via de très riches collatérales à partir de la veine poplitée) et de la veine grande saphène ;
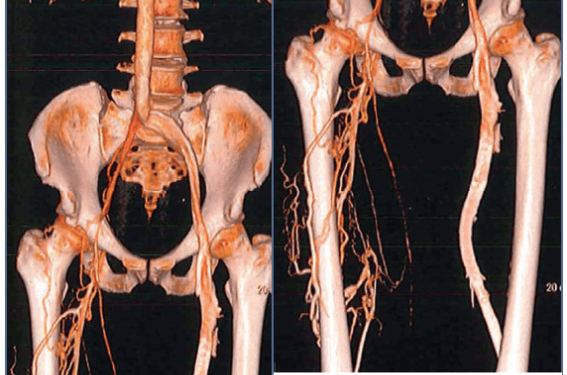
- l’occlusion de la veine fémorale commune et la reperméation très incomplète de la veine iliaque externe et de l’iliaque commune, la veine cave inférieure étant normale (figures 2 et 3).
Figure 2. Phlébo-Scanner : occlusion de la veine fémorale commune droite ; reperméation incomplète des veines iliaques externe et primitive ; perméabilité de la fémorale profonde.
Figure 3. Phlébo-Scanner : perméabilité des veines surales, poplitée fémorale profonde droites.
Il est alors proposé un traitement endovasculaire avec comme objectif la reperméation des veines iliaque externe et fémorale communes. Une reconstruction anatomique complète et directe consisterait en la recanalisation, en ligne droite, de l’ensemble du segment veineux occlus, depuis la jonction poplitée fémorale jusqu’à la veine iliaque commune. Cela serait certes techniquement envisageable, mais la pérennité du succès technique semble très aléatoire du fait de la longueur de la zone à stenter (environ 60 cm).
La décision est prise d’une tentative de « remise en charge » de la veine fémorale profonde, en partant du principe que les anastomoses de l’hypercollatéralité depuis la veine poplitée assureront la chasse veineuse du membre inférieur.
Quelle technique endovasculaire ?
La problématique de ce sujet Le choix de la « ligne droite » étant définitivement écarté, deux trajets de franchissement demeurent théoriquement possibles : rétrograde via un accès jugulaire (ou fémoral controlatéral), antégrade via un abord poplité homolatéral et une navigation par passage d’un guide au travers des collatérales pour retrouver une branche initiale de la veine fémorale profonde, avec, quel que soit l’accès initial, la nécessité d’un stenting depuis la terminaison de la veine fémorale profonde jusqu’à l’origine de la veine iliaque primitive.
L’abord jugulaire droit est privilégié, avec en cas d’échec, le recours à la voie poplitée.
Après ponction sous échographie, un désilet 7 F (Arrow, 90 cm) est positionné dans la veine iliaque commune droite. Un ensemble cathéter « armé » (Quick-Cross™ 4 F, Spectranetics) et guide hydrophile 0,035 (Guidewire® Stiff, Terumo) est progressivement et précautionneusement avancé au travers de l’occlusion, jusqu’à retrouver la branche principale de la profonde. Un ballon de 5 mm de diamètre et 10 cm de long est inflaté dans la veine fémorale profonde sur toute la longueur du segment veineux initialement occlus (figures 4 et 5) ; 3 stents autoexpansifs en nitinol (Optimed) sont ensuite largués, depuis la profonde, respectivement de 8, 10 et 14 mm, avec un discret chevauchement, sur une longueur totale de 22 cm, dont l’expansion finale est atteinte par l’inflation de ballons de caractéristiques correspondantes (figure 6).
Figure 4. Cathétérisme de la veine iliaque externe droite par abord jugulaire.
Figure 5. Franchissement de l’occlusion de la veine fémorale et retour dans la lumière de la veine fémorale profonde ; inflation d’un ballon de 5 mm.
Figure 6. Mise en place de stents au nitinol dans les veines fémorale et iliaque.
Le résultat final est excellent, avec l’absence de sténose résiduelle, la disparition quasi totale des collatérales observées avant le geste et une bonne « chasse veineuse » avec un lavage correct lors de la compression du mollet (figure 7). Une déambulation active quasi immédiate est sollicitée et le patient sort le lendemain avec un traitement médical associant HBPM et aspirine pendant un mois, suivi d’un relais par AVK durant 6 mois. L’évolution immédiate est spectaculairement favorable avec une très nette régression de l’ulcère qui cicatrise en quelques semaines (figure 8).
Figure 7. Aspect final après 3 stents au nitinol dans les veines fémorale et iliaque.
Figure 8. Cicatrisation à 1 mois postrecanalisation.
À 2 ans, le patient reste très amélioré sur le plan clinique avec un Doppler de contrôle confirmant la perméabilité secondaire des différents vaisseaux revascularisés (figure 9).
Figure 9. Contrôle Doppler à 24 mois : perméabilité ; patient asymptomatique.
Commentaires
La fréquence du syndrome postthrombotique (SPT) après une thrombose aiguë profonde proximale (fémoro-Iliaque) est estimée autour de 50 %, avec un risque d’ulcère de 15 %. Après un traitement médical conventionnel, la reperméation à 6 mois des veines iliaques préalablement thrombosées est de 50 %, alors que le taux de récidives s’élève à 30 %, en partie lié au fait qu’une sténose sous-jacente méconnue semble présente dans 60 % des cas. Il s’agit d’une complication sévère, d’installation progressive en 6 à 12 mois après l’épisode aigu, susceptible d’impacter considérablement la qualité de vie et dont la symptomatologie est souvent sous-estimée par le patient et le médecin, alors que des solutions de revascularisation endovasculaire existent, efficaces et pérennes.
Celles-ci sont indiquées pour les obstacles proximaux, c’est-à-dire situés sur la veine fémorale commune, la veine iliaque, la veine cave inférieure, quels que soient l’ancienneté de l’occlusion et l’état de la veine. Elles sont a priori contre-indiquées lorsque l’occlusion chronique concerne isolément ou de manière associée les veines distales, surales, poplitée, fémorale. Dans ces situations (comme pour ce patient), une alternative technique peut être envisagée lorsque le drainage veineux du membre inférieur se fait par une grosse collatérale, sans continuité « directe », telle que la veine fémorale profonde (cas présenté ici) ou, plus rarement, des volumineuses afférences de la veine hypogastrique.
La sélection repose sur un bilan morphologique exhaustif, initié sur l’écho-Doppler et entériné sur les conclusions du phléboscanner. Cet examen apporte des données très précieuses dès lors qu’une méthodologie rigoureuse de réalisation est respectée :
- ponction bilatérale d’une veine du dos du pied par cathlon 18 G ;
- mise en place de 2 garrots serrés au mollet et à la cuisse ;
- acquisition caudo-crâniale depuis la cheville, à la fin de l’injection manuelle de la deuxième des trois seringues de 50 cm3 remplies de 15 cm3 de contraste à 40 %, complétées au sérum physiologique, contemporaine de la levée du second garrot, éventuellement suivi d’une deuxième acquisition crâniocaudale centrée sur les veines proximales.
L’analyse sémiologique concerne l’extension de l’occlusion, et surtout le type de séquelles (synéchies, fibrose endoveineuse, fibrose rétractile), les voies de drainage à désobstruer et/ou à respecter, la qualité des affluents. La recanalisation au guide se fait après le repérage phlébographique. Elle doit être prudente et délicate, par exploration des divers canalicules de reperméation ; elle est souvent longue, suivie de l’inflation de ballons et de l’implantation de stents en nitinol, flexibles et à haute force radiale.
Le positionnement éventuel, souvent indispensable du fait de l’extension de l’occlusion, sous l’arcade crurale, vers la veine fémorale ou la veine fémorale profonde, s’accompagne du même taux de perméabilité tardive que l’implantation au-dessus et ne constitue donc pas une contre-indication.
Les publications de la littérature font état d’un taux de succès technique supérieur à 90 %, d’une amélioration clinique de 75 à 100 % à 5 ans et d’une perméabilité primaire et secondaire à 3 ans, respectivement de 60 et 85 %.
Des recommandations récentes (2014) de l’American Heart Association (AHA), vis-à-vis du traitement prophylactique et curatif du syndrome postthrombotique ont été édictées, soulignant le rôle croissant de la stratégie endovasculaire (encadré).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


