Publié le 30 avr 2015Lecture 8 min
La chirurgie cardiaque a-t-elle des limites ?
L. LEPAGE, P. NATAF, Service de chirurgie cardiaque, Hôpital Bichat-Claude Bernard, Paris
« La chirurgie du cœur a probablement atteint les limites imposées par la nature à toute chirurgie. Il n’est pas de méthode ou de découverte nouvelle qui puisse compenser les troubles inhérents à une blessure du cœur », disait Sir Stephen Paget en 1896. Depuis, la médecine et la chirurgie cardiaque ont fait d’immenses progrès. Mais quelles sont actuellement les limites de la chirurgie cardiaque ? En a-t-elle vraiment ?
Un peu d’histoire de la médecine
La chirurgie cardiaque est une spécialité encore jeune. Les chirurgiens du XIXe siècle ne pouvaient d’ailleurs envisager cette chirurgie, affirmant qu’un « chirurgien qui oserait suturer un coeur perdrait le respect de ses collègues ». Et ce n’est qu’en 1896 que Rehn rapportait le premier succès d’une suture de plaie du ventricule droit. Dans les suites, cette spécialité s’est rapidement développée avec l’apparition de la circulation extracorporelle (CEC), permettant la première intervention à cœur ouvert en 1953 par Gibbon, puis les premiers pontages et les premières chirurgies valvulaires au début des années 1960, jusqu’à la première transplantation cardiaque réalisée par Barnard en 1967.
En parallèle, la recherche biomédicale fera de grands progrès avec le développement des premières bioprothèses (1965) ; le développement des prothèses mécaniques de STARR (1960), puis à disque et enfin à doubles ailettes en 1977 ; plusieurs systèmes d’assistance circulatoire verront le jour, pour arriver enfin au coeur artificiel total et aux systèmes modernes actuels d’assistance monoventriculaire gauche.
L’évaluation du risque
Poser une indication chirurgicale repose sur un diagnostic, mais aussi sur l’appréciation du rapport bénéfice/risque d’une intervention. Il faut donc une évaluation globale du patient et de son opérabilité.
L’âge fixe-t-il les limites de la chirurgie ?
La population est vieillissante. Nous sommes maintenant confrontés à un nombre grandissant de patients âgés, vieillissant mieux, malgré un nombre croissant de comorbidités. La question d’un bénéfice d’une procédure invasive commence à se poser dans cette population. Rappelons qu’il n’était pas envisageable au début de la chirurgie cardiaque d’opérer un patient âgé. Il a fallu attendre les années 1990 pour que plusieurs équipes démontrent par exemple le bénéfice d’une chirurgie valvulaire aortique chez les octogénaires.
Même s’il paraît maintenant évident qu’un âge avancé n’est pas en soi une limite à la chirurgie cardiaque, l’avènement des procédures de cardiologie interventionnelle coronaire ou valvulaire doit faire discuter le cas de ces patients avec une approche pluridisciplinaire.
Les scores de risque fixent-ils les limites de la chirurgie ?
L’évaluation du risque opératoire chez un patient reste essentiellement fondée sur le jugement clinique. Des scores (essentiellement les Euroscores 1 et 2, le STS score) existent pour apprécier le risque d’une chirurgie chez un patient donné, en limitant la subjectivité de l’évaluation clinique. Ils ont été largement étudiés et ont des limites que l’on connaît, avec notamment une calibration imparfaite chez les patients à haut risque (tableau). Les scores ne doivent donc pas isolément contre-indiquer une intervention, mais apportent une aide dans l’évaluation du risque opératoire.
Des données anatomiques comme limites techniques à la chirurgie
À de très rares exceptions près, il n’existe maintenant plus de contre-indication anesthésique à une chirurgie cardiaque. Quasi tous les patients peuvent être endormis dans d’excellentes conditions de sécurité. Il existe en revanche des situations dans lesquelles la chirurgie cardiaque ne peut être envisagée ou à très haut risque. C’est ainsi le cas des patients :
- avec une aorte porcelaine rendant tout clampage aortique impossible et donc toute CEC impossible (figure 1A) ;
- des patients redux avec des pontages ayant un trajet rétrosternal, exposant le patient à un risque de section du pontage lors de la sternotomie ;
- des patients radiothérapés avec des séquelles myocardiques ou dermiques graves. Chez ces patients, la cicatrisation est de façon prévisible difficile et le myocarde radique expose à des dysfonctions myocardiques parfois sévères en post-CEC ;
- des patients avec un anneau mitral massivement calcifié chez lesquels les sutures d’une prothèse sont difficiles, voire impossibles (figure 1B) ;
- des patients cirrhotiques avec un score de child B ou C ;
- des insuffisants respiratoires sévères.
Figure 1. (A) Aorte porcelaine, radiographie thoracique de profil ; (B) calcification circonférentielle de l’anneau mitral.
Toutes ces données nécessitent une évaluation rigoureuse des possibilités techniques d’un côté et du risque opératoire de l’autre. Avec l’essor des techniques percutanées, une évaluation de toutes les approches thérapeutiques possibles par des « heart teams », composées de chirurgiens cardiaques, de cardiologues, d’anesthésistes et de réanimateurs, est devenue indispensable.
La cardiologie interventionnelle a-t-elle fixé les limites de la chirurgie cardiaque ?
La chirurgie coronaire
L’avènement de l’angioplastie puis les progrès des stents (notamment stents actifs) devait amener à la disparition de la chirurgie coronaire dans les années 2000. Maintenant, une part importante des patients est traitée par angioplastie (115 000 angioplasties en 2011 en France), alors que le nombre de pontages aorto-coronaires est en baisse (25 000 pontages par an). Les indications de la chirurgie cardiaque restent en fait limitées aux difficultés de la cardiologie interventionnelle : patients diabétiques pluritronculaires, resténoses itératives, certaines lésions complexes du tronc commun, lésions pluritronculaires complexes difficilement revascularisables par angioplastie ou à haut risque de resténose…
Cependant, la chirurgie reste le traitement de référence pour la revascularisation coronaire dans la plupart des cas. L’utilisation accrue des artères mammaires internes améliore de plus la survie à distance et diminue les réinterventions. Actuellement, seuls l’infarctus du myocarde à la phase aiguë avec choc cardiogénique et les comorbidités majeures sont des contre-indications relatives à la chirurgie coronaire. Il est évident que la discussion médico-chirurgicale est l’attitude la plus recommandable pour évaluer au cas par cas la stratégie de revascularisation adaptée à chaque patient.
La chirurgie valvulaire
Récemment, le remplacement valvulaire aortique percutané s’est développé, occupant une place grandissante dans la stratégie thérapeutique. L’avènement des salles hybrides dans lesquelles se marient imagerie cardiaque, chirurgie cardiaque et cardiologie interventionnelle, est le marqueur d’une place grandissante de ces techniques nouvelles. Le développement de nouvelles prothèses percutanées et l’élargissement prévisible des indications de TAVI contribueront vraisemblablement à une diminution progressive des interventions de remplacement valvulaire aortique par chirurgie conventionnelle à moyen terme. Pour l’instant, le nombre de TAVI ne cesse d’augmenter en France, avec 3 693 implantations en 2013 (+18 % par rapport à 2012). Mais le nombre de remplacements valvulaires aortiques par chirurgie conventionnelle reste stable, avec 15 843 implantations en 2013. La chirurgie cardiaque reste encore le gold standard, notamment pour les patients à faible risque ou risque intermédiaire, et pour les patients nécessitant des gestes multiples (valvulaire, sur l’aorte ascendante, coronaire, rythmique). Le TAVI est donc complémentaire de la chirurgie conventionnelle, permettant de traiter des patients à haut risque que les équipes cardiologiques médicales n’adressaient pas jusquelà au chirurgien cardiaque. À ces progrès relatifs au traitement du rétrécissement valvulaire aortique s’ajoutent les innovations à venir en termes de valvulopathie mitrale ou tricuspide (techniques percutanées de remplacement valvulaire mitral, plasties mitrales percutanées ou transapicales, plasties tricuspides, etc.). Les évolutions techniques et technologiques apporteront certainement, dans les prochaines années, des modifications majeures dans la pratique chirurgicale.
Il n’y a donc quasi plus de limite à la chirurgie cardiaque. Il n’y a que des alternatives. La chirurgie coronaire, la chirurgie valvulaire et la chirurgie avec gestes combinés continueront d’exister pour des patients pour lesquels la cardiologie interventionnelle atteindra, elle, ses propres limites.
Les progrès à venir
Un geste opératoire « moins lourd » ?
La chirurgie assistée par robot (Da Vinci system ; figure 2) visant à rendre le geste chirurgical « moins lourd » pour les patients, s’est déjà développée dans certaines spécialités chirurgicales, mais débute à peine dans la chirurgie cardiaque. Les résultats dans les plasties mitrales et dans les pontages sont prometteurs. Mais la durabilité du résultat reste inconnue et le coût de ce système risque d’être un frein au développement de cette technique.
Figure 2. Robot Da Vinci.
Les progrès des biomatériaux
Avec les résultats négatifs de l’essai du dabigatran chez les porteurs de prothèse mécanique il y a peu à attendre de la pharmacologie dans le milieu de la chirurgie cardiaque. Les progrès futurs seront liés par exemple :
- au développement de bioprothèses dont les prétraitements laissent espérer une durabilité meilleure ;
- au développement de matériaux encore plus biocompatibles, permettant de limiter le risque de thrombose, notamment pour les prothèses mécaniques ;
- au développement de prothèses vasculaires complexes, parfois plurifurquées, permettant le traitement de certaines pathologies de l’aorte en percutané (figure 3).
Figure 3. Endoprothèse plurifurquée pour le traitement des dissections de la crosse aortique.
L’insuffisance cardiaque aiguë et chronique
Les plus grandes avancées seront vraisemblablement dans le domaine de l’insuffisance cardiaque, repoussant toujours plus loin les limites thérapeutiques.
L’assistance circulatoire existe depuis de nombreuses années, mais la miniaturisation des systèmes associée à un meilleur rendement des batteries a vu les indications et le nombre d’implantations exploser dans le monde. L’ECMO, véritable bloc coeur poumon externe implantable en percutané a radicalement modifié la prise en charge et le pronostic des chocs cardiogéniques les plus graves (figure 4).
Figure 4. À gauche, canule artérielle et canule veineuse d’une ECMO implantée par voie fémorale. À droite, ECMO.
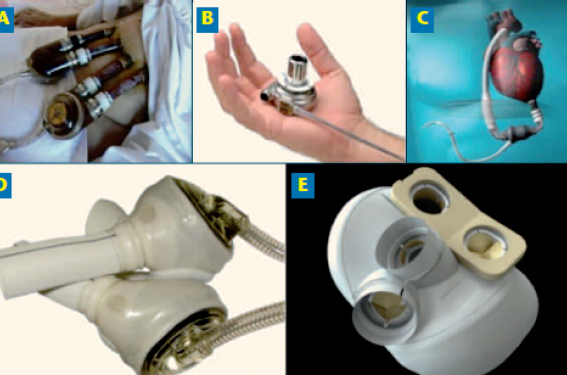
Le développement des systèmes d’assistance monoventriculaire gauche (LVAD) a modifié le pronostic de l’insuffisance cardiaque terminale (figure 5), aussi bien en pont vers la greffe, qu’en traitement palliatif (Destination Therapy). Ainsi 4 500 LVAD ont été implantées en 2014 dans le monde, dont 170 en France (+15 %). Parallèlement, un cœur artificiel total a été créé dans les années 1980 par Jarvik.
Depuis, l’équipe du Pr Alain Carpentier a conçu un autre type de cœur artificiel sous forme de bioprothèse (CARMAT) permettant d’envisager un retour à domicile. Encore à l’étude actuellement, les données médiatisées du dernier patient opéré laissent envisager des résultats prometteurs.
Figure 5. (A) PVAD, assistance biventriculaire pneumatique ; (B) Heart ware et (C) Heart mate 2, assistance monoventriculaire gauche ; (D) Syncardia et (E) CARMAT, cœurs artificiels.
Le nombre de transplantations cardiaques stagne actuellement en France, notamment en raison d’un manque de greffons. Le développement de système de conservation et de transport des greffons assurant un prétraitement et l’optimisation de l’organe permettra certainement d’augmenter le nombre de greffons disponibles et d’améliorer les résultats. Enfin, la biothérapie avec l’utilisation des cellules souches, ou la thérapie génique viendront peut-être modifier l’avenir de la prise en charge de l’insuffisance cardiaque terminale.
En pratique
Bien qu’étant une spécialité encore jeune, les progrès et les avancées de la chirurgie cardiaque ont été considérables, permettant de traiter toujours plus de patients, à risque toujours plus élevé et avec de très bons résultats.
Malgré les progrès et la place grandissante de la cardiologie interventionnelle, la chirurgie cardiaque garde encore une place de choix dans l’arsenal thérapeutique de nos patients. Et les progrès à venir vont certainement encore repousser plus loin les limites de cette spécialité.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :