Vasculaire
Publié le 30 déc 2020Lecture 16 min
Angioplastie de la bifurcation de l’artère fémorale commune : la fin d’un tabou !
Jean-Marc PERNÈS, Pôle Cardio Vasculaire Interventionnel 92, Hôpital Privé Antony
De tous temps s’affirment deux conceptions de la « création », soutenues généralement chacune par des camps parfois extrémistes ! Les uns, tournés vers le passé croient qu’il convient d’imiter les prédécesseurs, parce qu’ils ont atteint la perfection dans leur art, les autres, fixés sur le présent, pensent qu’il faut au contraire innover, trouver d’autres solutions qui correspondent à l’esprit de l’époque… Vaste et éternel débat que celui de la résistance du classicisme aux nouveaux paradigmes… et du concept de « progrès » dans l’art en général, et donc de celui de la médecine en particulier, si on la considère encore comme tel !
La stratégie de revascularisation de l’obstruction de la bifurcation de l’artère fémorale commune est un exemple on ne peut plus symbolique des guerres picrocholines qui agitent le microcosme des experts, opposant les tenants de la chirurgie traditionnelle et les nouveaux convertis à une prise en charge mini-invasive par angioplastie.
Observation 1
Bifurcation I/I/I de Medina
Mr H. est un homme de 67 ans se plaignant d’une claudication ancienne à la marche du membre inférieur droit, survenant maintenant pour un périmètre de marche de 100 mètres (stade Rutherford 3). Une exploration par écho-Doppler évoque la présence d’un obstacle en regard de la bifurcation fémorale droite avec retentissement hémodynamique significatif (indice pression systolique : 0,5). Un angioscanner (figure 1) confirmera l’existence d’une sténose serrée de la terminaison de l’artère fémorale commune (AFC), étendue à l’origine de la fémorale superficielle (AFS) et de la profonde (AFP), avec un lit d’aval de qualité médiocre, limité à une seule artère péronière (type III de la classification de Gouëffic(1) et par analogie avec la classification coronaire de Medina(2), type I/I/I ; (figure 2). Après évaluation du rapport bénéfice-risque des différentes options thérapeutiques de revascularisation, le choix se porte sur une stratégie endovasculaire, d’angioplastie-stenting primaire selon la technique TAP (T and protrusion).
Figure 1. Scanner avec reconstructions en mode surfacique (3D de surface SSD) (A), en rendu de volume (VRT) (B), et en projection d’intensité minimale (MIP) (C) montrant les rapports de la lésion avec le ligament inguinal et le muscle sartorius, la quantification et la localisation précise des lésions de la bifurcation fémorale droite, et les mesures des diamètres des différentes branches.
Figure 2. Classification de Gouëffic (A) pour les lésions de l’artère fémorale commune et de Medina (B) pour lesbifurcations coronaires.
La stratégie : choix de la technique TAP
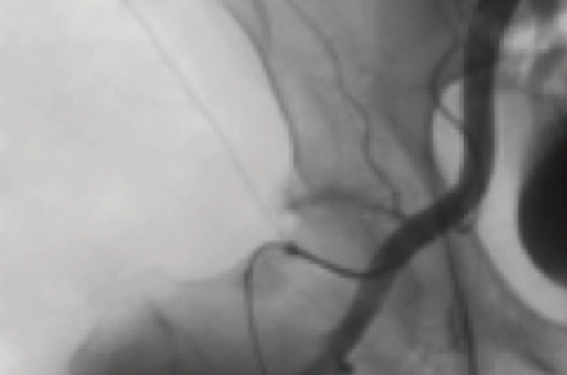
Une ponction échoguidée percutanée de l’artère fémorale commune gauche (à l’aide d’un kit type Pedal Access Cook et aiguille 21 G) sous anesthésie locale est suivie, après franchissement rétrograde de la bifurcation aortique de l’insertion d’un introducteur 7 F et 45 cm dont l’extrémité distale est positionnée à la terminaison de l’artère iliaque externe droite. Une injection confirme la lésion serrée de la terminaison de la FC s’étendant surtout vers la FS et à un moindre degré vers la FP (figure 3).
Figure 3. Aspect angiographique de départ (type III Gouëffic, I/I/I Medina) avec la correspondance anatomique du scanner.
Deux guides 0,014’’ type BM (Abbott), sont alors placés successivement dans la distalité de l’artère fémorale profonde et superficielle, manoeuvres suivies de la mise en place sans prédilatation d’un stent en acier inoxydable, expansif sur ballon, 7 mm x 25 mm de long (Dynamic, Biotronik), depuis la fémorale commune distale vers la fémorale superficielle proximale, couvrant l’ostium de la fémorale profonde (figure 4 A). Le guide de la fémorale superficielle est alors tiré pour franchir au retrait la maille la plus distale vers la fémorale profonde ; secondairement, le guide « piégé » de la profonde est retiré vers l’iliaque, puis repassé en J, au travers du stent, vers la superficielle. L’inflation d’un ballon de 4 mm en regard de l’ostium de la FP est d’abord pratiquée (figure 4 B), suivie d’un premier kissing par inflation simultanée de 2 ballons monorail TREK (Abbott) de 5 mm x 20 mm de long à 8 bars (figure 4, C et D). Le ballon placé dans le stent vers l’AFS est laissé en place (figure 5), puis après vérification de l’angulation optimale de la bifurcation (oblique homolatérale de 60°), un stent expansif en acier inoxydable sur ballon, monorail de 5 x 18 mm de long (Tsunami® Terumo ) est positionné avec une courte protrusion dans le premier stent, située seulement sur le bord distal (ou inférieur) de la profonde, puis largué (technique du TAP-stenting) (figure 5 A). Le ballon est ensuite retiré jusqu’à la limite proximale du premier stent avant que l’inflation en kissing asymétrique des 2 ballons de 5 mm ne vienne conclure le geste (figure 5, B et C), soldé par un résultat considéré comme angiographiquement très satisfaisant (figure 6). Un système de fermeture mécanique type FemoSeal™ (Terumo) permet l’hémostase instantanée en regard du point de ponction fémoral gauche et la sortie du patient 2 heures après la fin de l’angioplastie ambulatoire est autorisée. Un contrôle écho-Doppler pratiqué en externe 48 heures plus tard confirme le bon résultat primaire précoce et l’absence de complication iatrogène au scarpa gauche. Un traitement par bithérapie antiagrégante (aspirine 75 mg et clopidogrel) est prescrit pour 6 mois avec relai par clopidogrel définitif seul. À 2 ans, le sujet est totalement asymptomatique avec un contrôle écho-Doppler concluant à l’absence de resténose.
Figure 4. Les quatre premières étapes de la technique T and protrusion (TAP).
Figure 5. Les trois étapes suivantes du T and protrusion (TAP).
Figure 6. Résultat angiographique final.
Observation 2
Type I/I/0 de Medina
Mme G. est une femme de 76 ans, obèse (IMC > 35) qui se plaint depuis de nombreuses années d’une claudication invalidante du côté gauche (stade Rutherford III). L’écho-Doppler conclut à la présence d’une sténose serrée de la bifurcation fémorale gauche, associée à des lésions sous-jacentes de la fémorale superficielle avec un IPS à 0,7. Une indication de traitement endovasculaire est retenue par abord percutané du scarpa droit. L’angiographie initiale confirme la présence d’une atteinte de la bifurcation fémorale commune, surtout étendue vers la superficielle, a priori sans atteinte significative de l’origine de la fémorale profonde (classée Medina I/I/0) (figure 7). Un introducteur 6 F, 45 cm (Biotronik), est placé jusqu’à la terminaison de l’iliaque externe gauche après franchissement de la bifurcation aortique.
Figure 7. Angiographie avec lésion de la fémorale gauche (type III Gouëffic, I/I/0 Medina).
La stratégie : choix de la technique Re-POT
Un guide Connect™ 0,018’’ (Abbott) franchit la lésion complexe vers l’AFS, puis l’inflation d’un ballon de 5 mm x 40 (Armada, Abbott) est réalisée (figure 8 A) avant l’insertion d’un stent expansible sur ballon (Dynamic, Biotronik) 7 mm x 38 mm de long, dans la FC, couvrant l’ostium de la profonde (figure 8 B). Ceci est suivi de l’expansion de la portion proximale du stent de la FC située en amont de l’ostium de la FP, par un ballon de 8 x 20 mm de long, selon le principe du POT (proximal optimazing technique) (figure 8, C et D). Le guide de la FS est retiré puis franchit la maille la plus distale du stent vers la FP (figure 8 E), permettant l‘inflation en regard de l’ostium de la FP, d’un ballon de 7 mm (figure 8 F), alors qu’un 2e guide de 0,014’’ a été replacé dans l’AFS pour réaliser dans la foulée un 2e POT de la FC (même ballon, 8 mm) (figure 8 G), pour un résultat final jugé excellent. Aucune inflation de deux ballons en kissing n’est pratiquée, ni de mise en place d’un 2e stent vers l’AFP, le résultat étant estimé comme satisfaisant (figure 8 H).
D
E
F
G
H
Figure 8. Les différentes étapes de la technique re-proximal optimizing technique (POT) (A-H).
À 3 ans, la patiente est asymptomatique, un contrôle écho-Doppler confirme la pérennité du résultat primaire avec un IPS à 0,9 et un angioscanner à 3 ans (uniquement une acquisition au temps portal) fait dans le bilan de douleurs abdominales, confirme le succès persistant du montage, sans resténose ou altération physique du stent (figure 9).
Figure 9. Scanner au temps portal à 3 ans. Reconstructions en projection d’intensité minimum (MIP), SSD, et en rendu de volume (VRT) confirmant le bon résultat secondaire du montage, sans altération du stent ou resténose.
Revascularisation des lésions de l'AFC : une variante de la querelle des "anciens" et des "modernes"
En quelques années la revascularisation endovasculaire (angioplastie avec stent) est devenue la stratégie de première intention pour la grande majorité des patients souffrant de symptômes d’artériopathie chronique obstructive des membres inférieurs.
En dépit de l’élargissement anatomique de ses indications, l’option angioplastie s’est heurtée longtemps à l’un des derniers bastions de résistance représenté par les lésions de l’artère fémorale commune et sa bifurcation. La chirurgie ouverte de réparation, l’endartériectomie, réalisée pour la première fois par Dos Santos en 1947, demeure dans l’esprit de ses zélateurs le gold standard inamovible, estimant la technique comme simple et sûre (perméabilité à 2 ans entre 85 et 100 %).
L’argument principal des solipsistes de la variante endoluminale du traitement est le caractère jugé mobile de la zone en question sous-tendant le risque de fracture ou d’altération physique du ou des stents avec le danger de compromettre la faisabilité d’un traitement chirurgical traditionnel ultérieur. Pourtant, les niveaux de preuve médicale soutenant cette conviction intuitive, en particulier sur sa sécurité, sont assez pauvres, avec des taux de complications rapportés dans des séries ou registres prospectifs ou rétrospectifs, non négligeables (21 % pour A. Cardon(3), dont 18 % mineures, 5 % pour J.L. Kang(4) de complications majeures justifiant une reprise chirurgicale et 9 % de mineures), parmi lesquelles les dysesthésies postchirurgicales, fréquentes, sont possiblement sous-estimées.
Les résultats sur les complications de l’endartériectomie fémorale issus d’un registre plus récent (taux de morbimortalité observé dans plus de 1 800 interventions faites entre 2005 et 2010 : 15 % , dont 3,8 % de mortalité et 8 % de retard de cicatrisation, survenant pour respectivement 30 et 80 % des cas après la sortie de l’hôpital)(5), conduisent d’ailleurs les auteurs à conclure que l’innocuité de cette chirurgie devrait être relativisée et l’intervention reconsidérée comme plus aussi « bénigne » que par le passé…
Par ailleurs, cette notion de zone hypermobile attachée à la FC est battue en brèche par les travaux de J.F. Lopez(6) qui a démontré avec son équipe le caractère quasi fixe de l’artère, lors de la flexion de la hanche, entre les deux points les plus mobiles où l’on constate un mouvement de torsion sur l’axe du vaisseau et de flexion, représentés en haut par le ligament inguinal et le muscle oblique externe et en bas par le croisement du muscle sartorius (anciennement nommé couturier ; figure 10). Enfin, cette attitude conservatrice est aussi à remettre en perspective avec le développement technologique contemporain des stents de dernière génération en acier inoxydable ou en nitinol, à haute force radiale, résistant mieux aux compressions anatomiques dynamiques dans des territoires considérés comme hostiles à l’intégrité de matériel endoluminal.
Figure 10. Angiographie et scanner chez un patient sans lésion fémorale objectivant les rapports de l’artère fémorale commune et de ses branches de division, superficielle et profonde, en position anatomique et en hyperflexion avec le ligament inguinal (trait rouge) et le muscle sartorius (trait bleu).
Ainsi, depuis quelques années, a-t-on pu voir fleurir un certain nombre de publications sur l’angioplastie faisant état de résultats favorables, dès lors que le stenting primaire est privilégié, laissant augurer une option alternative crédible à la chirurgie, envisageable en mode ambulatoire, grâce notamment aux systèmes de fermeture artérielle, ou en tout cas avec une durée d’hospitalisation potentiellement réductible (environ 6 jours en moyenne avec la chirurgie). Les séries publiées restent néanmoins assez hétérogènes, en particulier sur la description de l’anatomie des lésions traitées, les techniques utilisées, – mélange d’angioplasties simples, de stenting provisionnel (réservé aux mauvais résultats du ballon seul), de stenting primaire –, avec une variabilité importante dans le choix du type de stent (autoexpansifs ou sur ballon), et de la technique d’implantation. Le choix de stent ballon expansible pour la bifurcation (lésion de type III), se justifie par la facilité de précision de leur implantation et la disponibilité commerciale de longueurs courtes (minimum 12 mm), contrairement aux stents en nitinol, plus adaptés aux lésions de type I et II.
Le principe du stenting direct est actuellement consensuel, mais avec un niveau de preuves faible, à la lumière de résultats rapportés dans des registres, habituellement rétrospectifs tel que celui de M. Metha et al.(7), mené chez 164 patients et faisant état d’une différence très favorable dans le groupe « stenté » (100 % de perméabilité primaire à 4 ans), par rapport à celui sans stent, ou bien dans le travail de J. Bath et al.(8), analyse « poolée » de 20 études (836 patients) où il est noté un succès technique de 95 %, 2 % de complications majeures, 2 % de mineures et une perméabilité primaire à 2 ans de 91 % chez les patients avec stent contre 73 % dans le sous- groupe angioplastie au ballon seul.
B. Nasr et al.(9) rapportent chez 36 patients traités par stenting primaire (et direct) (20 % type I, 42 % type II, 25 % type III de la classification de Gouëffic), 5 % de morbi-mortalité hospitalière et à 5 ans, une amélioration clinique sans TLR de 75 % avec un taux de resténose de 28 %, toutes apparues dans la 1re année, avec comme facteurs prédictifs les atteintes de type III et le stenting de la FP. Une seule fracture de stent a été signalée au terme de ce recul, confirmant l’absence de relation délétère avec la mobilité de la hanche. S.J. Hong et al.(10), dans une série rétrospective multicentrique, ont montré l’absence de différence dans l’évolution clinique et hémodynamique à 2 ans de deux groupes de patients avec (54) ou sans (71) couverture de l’origine de la FP saine par un stent positionné dans la FC vers la FS.
TECCO : traitement des lésions athéromateuses de l’AFC par technique endovasculaire versus chirurgie ouverte
C’est le grand mérite de l’équipe nantaise d’avoir impulsé une étude multicentrique, prospective, randomisée (1/1), purement française, comparant chez 117 patients symptomatiques, tout venant, le traitement endovasculaire par angioplastiestent (autoexpansifs en nitinol pour les lésions de type I et II, ballons expansifs en acier inoxydable pour les types III) et la chirurgie ouverte dans la revascularisation des lésions obstructives de l’AFC (endartériectomie ± patch, veineux ou prothétique) : étude TECCO(11).
Il s’agissait majoritairement de lésions de type III (60 % dans les 2 groupes et 10 patients traités par un double balloon expandable stent, AFC + AFS + AFP). Le critère primaire était la morbi-mortalité à 1 mois, définie comme toute complication locale (en particulier le retard de cicatrisation, de la zone d’artériotomie) ou générale prolongeant la durée d’hospitalisation d’au moins 3 jours, une lymphorrée ou des paresthésies postopératoires nécessitant des antalgiques adaptés. Les critères secondaires (1, 6, 12 et 24 mois) étaient représentés par : le taux de succès technique, la durée de séjour, l’amélioration clinique primaire et secondaire (gain d’une catégorie de la classification de Rutherford, sans geste de revascularisation chez un patient vivant), la perméabilité primaire, le TLR (target lesion revascularization), le TER (target extremity revascularization) et le taux de fracture de stent.
Le critère primaire a été atteint chez 16 des 61 patients du groupe chirurgical (26 %) et 7 des 56 patients du groupe angioplastie (12,5 %), soit une différence significative (p = 0,05), liée à une majoration des complications locales, en particulier sous la forme d’un retard de cicatrisation dans le groupe chirurgie et de dysesthésie (7 %). La durée de séjour était de 6 jours après endartériectomie, contre 3 jours en cas de traitement endovasculaire. À 2 ans, l’amélioration clinique était identique (75 %) et aucune différence n’était notée entre les deux groupes en termes de mortalité, de TLR, de TER et de perméabilité primaire (tableau, figure 11). Une seule fracture de stent, sans resténose associée, a été retrouvée.
Figure 11. Résultats sur la morbi-mortalité à 1 mois (critère primaire) en faveur du traitement endovasculaire et des critères secondaires à 2 ans, sans différence avec la chirurgie ouverte dans l’étude TECCO.
Commentaires
Les bifurcations sont propices au développement de lésions athérosclérotiques en raison des turbulences de flux, là où les contraintes de cisaillement sont faibles, générant un effet proathérogène. Les lésions de bifurcation coronaire sont ainsi présentes chez près de 30 % des patients pluritronculaires et leur prise en charge endovasculaire a été et reste l’objet d’une abondante littérature basée sur de riches travaux expérimentaux et cliniques à partir de cohortes considérables, et dont on peut tirer sans doute un certain profit pour une tentative d’extrapolation aux vaisseaux périphériques, et particulièrement à la fémorale commune. La classification de consensus reconnue par l’European Bifurcation Club (EBC), à savoir celle de Medina, repose sur les combinaisons possibles des atteintes (> 50 % = 1, < 50 % = 0) du vaisseau principal, de la branche principale ou « mère », et de la branche secondaire ou « fille » (figure 4). La classification MADS exprime la stratégie définie par le placement du premier stent et permet une classification simple des techniques de stenting des bifurcations. Leur traitement endovasculaire optimal est longtemps demeuré un défi technique lié au questionnement de l’exact positionnement et extension du (ou des) stents par rapport à la carène, ainsi que de la nécessité et la façon de « traiter » l’ostium de la branche « secondaire » couverte par le stent.
Un ou deux stents ?
Il est maintenant jugé que la stratégie avec un seul stent, placé dans la branche principale, avec stenting « provisionnel » de la branche secondaire (c’est-à-dire réalisé uniquement en cas de résultat sub-optimal), est supérieure à une stratégie à deux stents, quelle qu’elle soit (technique du T provisionnal stenting)(12). Le principe est donc de couvrir la carène de bifurcation et traditionnellement d’ouvrir les mailles du stent qui « obstruent » l’origine de branche secondaire. Ceci est généralement réalisé par l’inflation simultanée de 2 ballons, chacun au diamètre respectif des deux branches, technique baptisée kissing balloon (KB), manœuvre réalisée au décours de l’optimisation de l’expansion de la portion proximale du stent, par un ballon au diamètre et à la longueur identiques à ceux du segment du vaisseau principal étayé (technique dite du POT pour proximal optimization technique). L’utilité de cette manœuvre de kissing reste controversée et plusieurs études évaluant son rôle n’ont pas objectivé un surplus de supériorité en termes de survenue d’événements cliniques majeurs. L’arborescence artérielle coronaire est un objet de géométrie fractale (objet fait d’une succession de bifurcations autosimilaires, quelle que soit l’échelle d’observation), avec des branches de division asymétriques, dont les 3 diamètres sont liés par une relation mathématique connue comme la loi de Murray et simplifiée par G. Finet pour les coronaires, selon la formule : DMV = 0,678 (DBP + DBS). Des travaux cliniques et fondamentaux, notamment pratiqués par G. Finet(13) et son équipe lyonnaise ont de longue date théorisés les effets délétères du KB, ont même montré un effet potentiel délétère du principe de la juxtaposition de 2 ballons aux diamètres respectifs des branches mère et fille dans le vaisseau principal, arguant d’une augmentation géométrique proximale (bottle neck effect) de près de 50 % du diamètre proximal de la bifurcation. Cette sur-expansion serait à l’origine via l’accentuation des contraintes mécaniques et des perturbations hémorhéologiques induites, d’une stimulation de la croissance de cellules musculaires lisses et donc d’une majoration du phénomène de resténose et de ses conséquences cliniques.
Changer de paradigme
Sur la base de ce concept, cette équipe invite à changer de paradigme technique en proposant une alternative, conceptuellement séduisante, où la technique du kissing est supprimée et remplacée par une nouvelle stratégie interventionnelle, intitulée re-POT. Celle-ci est destinée à satisfaire l’ensemble des objectifs mécaniques souhaités pour optimiser l’implantation d’un seul stent au sein d’une bifurcation coronaire, particulièrement judicieuse dans les lésions de type I/I/0, où l’ouverture des mailles après un premier POT, se fait par l’inflation sans kissing d’un seul ballon dans la branche fille, suivie d’un second POT.
Le recours à un 2e stent est possiblement indispensable dans la branche secondaire (elective T stenting), lorsque celle-ci est elle-même sténosée à son origine (lésion de « vraie » bifurcation 1/1/1 ou 1/0/1), ou imposé par un basculement important de la plaque (provisional T stenting ou PTS). Cette technique du PTS apparaît au terme d’un consensus de l’EBC, comme le gold standard pour le traitement de la plupart des lésions de bifurcation, le second stent étant le plus jointif possible avec le premier, toujours suivie d’un kissing, avec le risque de mal-positionnement (couverture incomplète de l’ostium ou au contraire trop importante, directement proportionnelle au caractère aigu de l’angulation, étant évaluée à 75° idéalement). Une variante du standard T stenting est offerte par la technique TAP, (pour T and protrusion), où le stent provisionnel déborde volontairement dans la branche principale, avec comme avantage théorique une meilleure couverture de la branche secondaire, particulièrement en cas d’angulation aiguë.
Il serait bien sûr peu scientifique d’extrapoler à l’angioplastie de la bifurcation fémorale commune les résultats de la riche littérature traitant du stenting des bifurcations coronaires. Ainsi, la notion même de branche principale et secondaire diffère, entre superficielle et profonde, cette dernière étant toujours celle dont la perméabilité se doit d’être protégée et privilégiée, cette vérité ne modifiant en rien la méthodologie technique requise. L’analogie avec les principes de l’angioplastie coronaire est néanmoins tentante, basée sur les classifications de Medina et MADS, alors qu’intuitivement, on conçoit bien que l’application de la loi de Murray, à défaut de l’équation de Finet, reliant linéairement les 3 diamètres, soit judicieuse aussi pour la fémorale commune et sa division, asymétrique, et qu’en conséquence les principes techniques qui ont montré leur efficience pour les coronaires soient superposables à l’angioplastie de la fémorale commune. Si les résultats obtenus à distance se comparent favorablement à ceux de la chirurgie ouverte, le problème de la resténose dans les cas des lésions complexes, de type III, n’est pas résolu, et il n’est pas illogique de penser que les stratégies d’implantation des stents, telles que décrites dans les séries (technique SKS) (figure 12) ne soient pas optimales.
Figure 12. Technique de type simultaneous kissing stent (SKS) majoritairement utilisée dans les séries rapportées du traitement endovasculaire des bifurcations fémorales communes de type III.
Conclusion
Une réflexion devrait s’engager sur l’intérêt des techniques inspirées des angioplasties coronaires, bien que toutes ne soient pas transposables, notamment pour des questions d’encombrement de matériel qui nécessiterait des introducteurs plus larges (et un risque accru de morbidité locale).
Les méthodes telles que le re-POT et /ou le TAP, semblent par contre particulièrement adaptées aux impératifs théoriques et pratiques du traitement endovasculaire de la bifurcation fémorale commune et l’on conclura par la magnifique fulgurance du regretté Jacques Puel, qui implanta le premier stent coronaire en France en 1986 : « L’art et la créativité avancent, la preuve et la légitimité suivent ».
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


