Polémique
Publié le 30 nov 2013Lecture 5 min
À l’ERI, faut-il remplacer un CRTD par un CRTP si la FEVG s’est améliorée ?
H. BLANGY, L. FREYSZ, N. SADOUL, département de cardiologie, Institut des maladies du cœur et des vaisseaux Louis Mathieu, CHU de Nancy
Dans le domaine de la thérapie cardiaque par resynchronisation, beaucoup s’interrogent sur la manière de faire baisser le nombre de non-répondeurs, sans réel succès d’ailleurs. Inversement dans certains cas, le praticien constate non sans une réelle satisfaction une amélioration spectaculaire des symptômes et de la fraction d’éjection ventriculaire gauche (FEVG). Si l’on se place dans le cadre de la prévention primaire se pose alors la question de la conduite à tenir au moment où la prothèse est à remplacer : attendre sans rien faire, remplacer un CRTD par un CRTD, ou remplacer un CRTD par un CRTP ?
Nous aborderons cette dernière option, en nous plaçant dans deux situations distinctes, selon que le patient est « jeune et en bonne santé » ou proche de la fin de vie.
Mon patient est un super-répondeur
Il n’est pas rare de constater une amélioration de la FEVG à la faveur des effets conjugués de la resynchronisation et du traitement médical optimisé. Lorsque la FEVG passe au-dessus de 35 %, il n’existe en théorie plus d’indication de défibrillateur, ni même de CRT d’ailleurs… Le clinicien est alors tenté de remplacer un CRTD par un CRTP afin de tenter de maintenir le bénéfice hémodynamique et d’épargner à son patient les inévitables traitements inappropriés observés avec un défibrillateur.
Dans l’étude MADIT-CRT, il existe 529 « forts répondeurs » (amélioration de 25 % du volume télésystolique ventriculaire gauche, LVESV) et même 188 « super-répondeurs » (quartile de FEVG la plus élevée) sur les 749 patients implantés d’un CRTD. Le groupe des « forts répondeurs » présente moins de troubles du rythme ventriculaire (TRV) que les autres patients de l’étude(1) (figure 1). Ce résultat, également constaté dans REVERSE(2), semble logique si l’on se souvient de l’étude CARE-HF extension(3), qui montrait une réduction de la mortalité subite avec des CRTP à la faveur du remodelage positif. Pour autant, le risque rythmique de ces patients ne devient pas nul, car la seule FEVG peine à l’estimer correctement.
Figure 1. Probabilité de survenue de tachyarythmie ventriculaire en fonction de la réponse à la resynchronisation dans Madit-CRT(1).
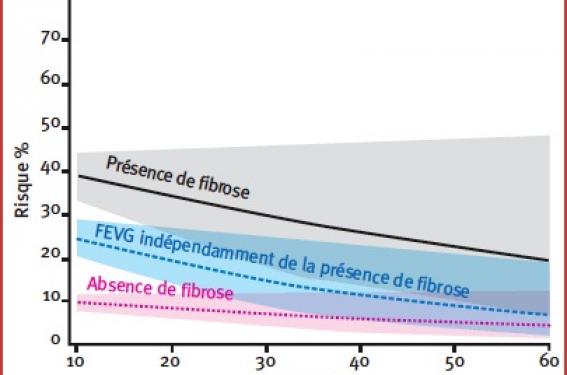
En effet, la FEVG ne permet pas d’évaluer la persistance d’un substrat arythmogène, mieux cernée par d’autres paramètres d’imagerie comme l’existence d’une séquelle de nécrose dans la myocardiopathie ischémique ou la présence de fibrose dans la myocardiopathie dilatée (CMD). Dans ce domaine, l’IRM est d’un apport très utile. À niveau de FEVG équivalent, la présence de fibrose dans la CMD fait varier le risque de mort subite de 20 à 30 %(4) (figure 2). C’est ainsi qu’il est possible d’observer d’authentiques TRV traités chez des patients resynchronisés avec une FEVG subnormale (figure 3).
Figure 2. Risque de mort subite dans la CMD en fonction de la FEVG et selon la présence ou l’absence de fibrose intramyocardique en IRM(4).
Figure 3. FV traitée chez une femme de 42 ans suivie dans notre centre et atteinte d’une CMD dont la FEVG est passée de 25 à 50 % depuis plus de 2 ans.
En conséquence, il nous semble raisonnable de remplacer un CRTD par un CRTD en dehors de toute autre considération, même si la FEVG s’est améliorée.
Mon patient est en fin de vie
La durée de vie des CRTD varie actuellement entre 5 et 8 ans. Pendant ce laps de temps, un patient implanté à l’âge de 76 ans a pu bénéficier de la resynchronisation en termes d’amélioration de la FEVG, mais a pu également voir son état fonctionnel se dégrader en raison de l’apparition ou de l’aggravation de comorbidités : néoplasie, insuffisance rénale, démence…
La dernière mise à jour des recommandations en stimulation cardiaque(5) retient l’implantation d’un CRT en cas de FEVG < 35 % et pour un QRS de plus de 120 ms, avec un grade variant de I à IIb selon qu’il s’agit d’un bloc de branche gauche ou non, d’un QRS de plus de 150 ms ou non. Le choix entre un CRTP ou un CRTD sera alors guidé par la présence de comorbidités listées dans le tableau.
Parmi les critères, la fonction rénale a un impact majeur sur la survie. Ainsi, en présence d’une FEVG < 30 % et d’une clairance < 40 ml/min, la médiane de survie est d’un peu plus d’un an chez un octogénaire(6). En cas d’insuffisance rénale sévère, le bénéfice du défibrillateur observé dans MADIT II s’annule même(7). Au moment du changement de boîtier, il convient donc de toujours réévaluer les comorbidités du patient, car quelle que soit sa FEVG, il a pu passer de la colonne de droite à la colonne de gauche du tableau. Dans ce cas, le remplacement d’un CRTD par un CRTP doit être envisagé par le praticien. Il lui revient alors d’expliquer au patient ou à la personne de confiance sa proposition et d’obtenir son consentement.
En pratique, si la FEVG s’est améliorée, la justification est simple. En revanche, dans le cas où la FEVG reste basse, cette option peut être considérée comme un équivalent d’arrêt de la fonction défibrillateur chez quelqu’un qui en a l’indication. Sur un plan éthique et légal, une telle décision est tout à fait permise. En effet, 20 % des patients implantés d’un DAI reçoivent des chocs durant leurs dernières semaines de vie, qu’ils soient appropriés ou non, leur utilité paraît très discutable. L’inactivation ou le non-remplacement d’un défibrillateur est subordonné à l’obtention d’un consentement éclairé et ne peut en aucun cas être considéré comme un suicide assisté ou de l’euthanasie(8). Dans la législation française, le médecin doit « en toutes circonstances s’efforcer de soulager la souffrance du malade et s’abstenir de tout acharnement thérapeutique » (article R 4127-37 du Code de la santé publique) et il peut décider « de limiter ou d’interrompre un traitement inutile ou disproportionné dont le seul but est le maintien artificiel de la vie » (article L 1111-13 du Code de la santé publique).
Conclusion
Chez les répondeurs à la resynchronisation, le remplacement d’un CRTD par un CRTD reste recommandé même si le risque rythmique de ces patients apparaît plus faible.
En revanche, cette règle générale comporte des exceptions, au premier rang desquelles les patients en fin de vie ou chez lesquels d’importantes comorbidités sont apparues. Il s’agit alors de décisions au cas par cas, faisant appel au bon sens et non plus aux « guidelines ».
Dans tous les cas, les décisions doivent être expliquées et l’adhésion du patient ou de son représentant obtenue. La législation en la matière offre une liberté importante au praticien, une fois n’est pas coutume !
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


