Cardiologie générale
Publié le 27 mar 2012Lecture 4 min
Que nous apportent les registres ?
Le congrès High Tech 2012 qui s’est tenu à Marseille, est l’occasion de faire le point sur les registres français de la cardiopathie ischémique, FAST-MI en particulier. Les registres permettent : une description épidémiologique des populations, une évaluation des pratiques mais aussi des résultats cliniques dans un contexte réel, une évaluation des changements au fil du temps, une évaluation des recommandations et surtout de leur mise en œuvre. Ils évaluent si les résultats obtenus avec l’application des recommandations sont conformes aux résultats attendus. Enfin, les registres apportent des informations précieuses aux questions qui n’ont pas été soulevées dans les études randomisées.
Le registre français des infarctus (FAST-MI), initié par Nicolas Danchin en 1995, est en ce sens exemplaire. En effet, 1 fois tous les 5 ans et durant un mois tous les syndromes coronariens aigus (SCA) sont évalués.
Le premier message de ce registre est la mobilisation des cardiologues français, des cliniques, des CHU et des centres hospitaliers généraux. Ainsi, pour la dernière campagne d’octobre 2010, 213 centres ont participé et inclus 3 069 patients ; la carte montre surtout une répartition très homogène des centres sur le territoire, ce qui en fait un outil unique.
Diagnostic sur la cinétique de troponine
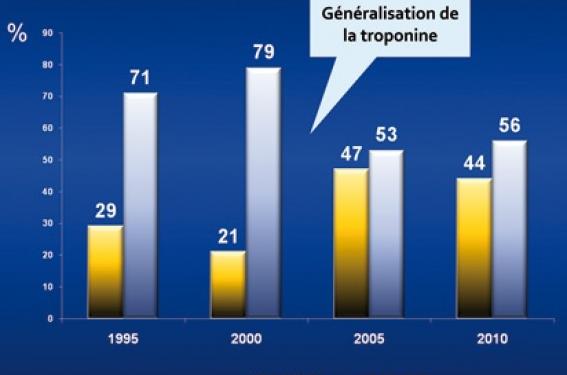
En 2000, l’ESC et l’ACC ont proposé une redéfinition de l’infarctus du myocarde qui repose sur les signes cliniques, l’ECG et surtout une cinétique de la troponine.
Dans ces nouvelles recommandations, le seuil diagnostique de l’IDM est la valeur au 99e percentile observée dans une population de référence dite saine avec un coefficient de variation (CV) qui témoigne de l’imprécision devant être inférieure à 10 %. L’analyse des registres montre une évolution des SCA après la généralisation du dosage de la troponine avec bien sûr une augmentation de NSTEMI et une stabilisation des STEMI (figure 1). Ainsi, il est certain que le registre 2015 sera impacté par le développement de la troponine ultra sensible. En effet, les troponines dites de « haute sensibilité » ne sont pas de nouveaux marqueurs, le biologiste mesurant toujours le troponine T, mais les nouvelles méthodes de dosages permettent d’évaluer des concentrations 10 fois plus faibles donc plus sensibles mais toujours cardiospécifiques.
L’impact du diagnostic reposant sur la cinétique de la troponine se voit également sur le changement majeur de filières de soins. En effet, si l’appel au « 15 » doit rester la règle, l’analyse de 2010, donc du monde réel, montre que l’appel du SAMU comme premier contact médical n’est retrouvé que chez 40 % des STEMI et 30 % des NSTEMI. De plus, la place des urgences médicales reste majeure comme le premier contact médical, avec respectivement 47 % pour les STEMI et 63 % pour les NSTEMI ; cela s’explique en partie par les symptômes des patients : la douleur typique n’est retrouvée que chez 87 % des STEMI et 79 % des NSTEMI.
Figure 1. Proportion de STEMI et de NSTEMI entre 1995 et 2010.
Des malades plus jeunes et davantage de femmes
L’évolution dans le temps des facteurs de risque est un autre message majeur. En effet, en 15 ans si l’âge a diminué, l’ensemble des facteurs de risque cardiovasculaire a augmenté avec, bien sûr, d’importantes différences entre STEMI et NSTEMI. Il faut également souligner des variations importantes dans le profil spécifique de certaines populations. Ainsi en 15 ans, le registre français montre une augmentation très significative des jeunes femmes, conséquence principalement d’une augmentation du tabagisme (figure 2).
Figure 2. Registre français : augmentation très significative de femmes jeunes.
Enfin, comme dans l’ensemble des registres européens, on observe une amélioration de la prise en charge ; par exemple pour les STEMI, le pourcentage de patients revascularisés est passé de 49 % en 1995 à 78 % en 2010, au profit de l’angioplastie primaire, ce qui témoigne également de modifications majeures dans les pratiques spécifiques de la phase aiguë.
Une autre information majeure est la baisse continue de la mortalité à 30 jours depuis 15 ans (figure 3), surtout pour les STEMI, quelle que soit la stratégie de revascularisation. Ainsi, il faut souligner qu’en cas de non-revascularisation, la mortalité a diminué de 19 % à 10 %, ce qui témoigne également de l’impact des stratégies pharmacologiques (figure 4).
Figure 3. Mortalité à 30 jours : IDM ST+ et ST-.
Figure 4. IDM ST + : mortalité précoce selon l’utilisation et le type de reperfusion.
Moins de FA sous statines
L’analyse montre une réduction des complications à la phase aiguë de l’infarctus du myocarde, en particulier des fibrillations ou tachycardies ventriculaires, des troubles de la conduction ou des épisodes d’insuffisance cardiaque (figure 5). Ces données reflètent donc une optimisation thérapeutique dans sa globalité.
Figure 5. Evolution des complications précoces.
Un des points marquants est la réduction des épisodes d’ACFA, qui ont diminué de 50 % en 15 ans, passant de 12 % à 5,6 %. Ce point est important, car il est clairement démontré que l’ACFA à la phase aiguë d’infarctus du myocarde est associée à un mauvais pronostic. N. Danchin et coll.(1) démontrent pour la première fois une relation avec la prescription des statines à partir de ce registre. En effet, une fibrillation auriculaire se produit chez 7,0 % des patients sans statine contre 3,9 % des patients ayant reçu un traitement par statine débuté dans les 48 heures premières heures (p < 0,001). Surtout, l’analyse multivariée, y compris le score de propension pour le traitement par statine, a montré que la prescription de statines est associée à une diminution du risque de FA et que la dose a un impact majeur (figure 6).
Figure 6. La prescription précoce de statines est associée à un moindre risque de survenue de FA.
Un lien entre SCA et cancers
L’analyse des registres a montré que 10 % des SCA de 2010 ont un antécédent de cancer ou présentent un cancer actif. Ce point est nouveau et pourra modifier les stratégies thérapeutiques, en particulier concernant les associations antiagrégantes en cas de saignements possibles ; surtout, cela ouvre des voies de recherche sur certaines associations pathologiques. Ainsi, le carcinome colorectal (CCR) et la maladie coronaire partagent le même contexte environnemental : ces deux pathologies se développent préférentiellement chez les sujets âgés, diabétiques, fumeurs, hypertendus, avec un syndrome métabolique. Une étude cas-témoins(2) avait déjà suggéré une association entre ces deux pathologies avec une prévalence de cancer colorectal de 34 % chez des coronariens (versus 18,8 % sans maladie coronaire). Il est donc probable qu’à l’avenir le dépistage en sera généralisé.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :








