Publié le 15 avr 2017Lecture 6 min
Peut-on prévoir la resténose après stenting ?
Guillaume CAYLA et coll.*, CHU de Nîmes
L’introduction il y a plus de 10 ans des stents actifs a permis une réduction majeure de l’incidence de la resténose intra-stent et des revascularisations secondaires. La thrombose de stent et la resténose intra-stent restent les deux principales causes d’échec de l’angioplastie coronaire.
Qu’est-ce que la resténose intra-stent ?
La resténose est définie angiographiquement par une sténose située dans le stent ou à une distance de 5 mm des extrémités du stent entraînant une réduction de plus de 50 % du calibre de l’artère.
La classification de Mehran(1) qui date de 1999 décrit 4 types de resténose (figure 1). Cette classification, proposée initialement avec les stents nus est toujours utilisée pour caractériser les resténoses après stents actifs. Elle permet aussi de prédire la nécessité d’une revascularisation : 19 % pour le type 1, 35 % pour le type 2, 50 % pour le type 3, et 98 % pour le type 4.
Figure 1. Classification des différents types de resténose selon Mehran.
Quelle est la physiopathologie de la resténose intra-stent ?
Dans sa forme classique, la resténose intra-stent est une prolifération intimale de cellules musculaires lisses après migration depuis la media et l’adventice. Cette prolifération est favorisée par les contraintes physiques de l’angioplastie qui provoquent une sécrétion de médiateurs de l’inflammation, une activation et une migration des polynucléaires neutrophiles.
La resténose peut également être causée par un néo-athérome intra-stent. Cette entité décrite récemment correspond à une accumulation à l’intérieur d’une néo-intima de cellules spumeuses macrophagiques associée à des noyaux nécrotiques et parfois des calcifications. À la différence de l’athérome natif qui se développe sur plusieurs années ou plutôt sur plusieurs décades, le néo-athérome se développe plus rapidement en quelques mois ou années après l’implantation du stent.
Le développement du néoathérome semble plus précoce et plus fréquent avec les stents actifs qu’avec les stents nus. Ce processus peut également être responsable de thromboses de stent très tardives.
Stents nus, stents actifs : même type de resténose ?
La fréquence des resténoses intra-stent nécessitant une revascularisation secondaire a diminué de 30 %, avec la première génération de stents nus, à 5 % avec les stents actifs de dernière génération. Cependant dans l’étude récente NORSTENT(2) montre qu’avec un stent nu récent, le taux de revascularisation du vaisseau cible est de 10 % seulement.
La resténose après stent nu atteint un pic à 6 mois et reste ensuite stable pendant les 4 premières années. Une évolution tardive est possible après 7 à 20 ans.
Pour les stents actifs, le pic d’incidence est plus précoce entre 6 mois et 2 ans.
Sur le plan anatomique : les resténoses de stents nus sont plus volontiers diffuses alors que les resténoses de stents actifs sont principalement focales et situées sur les extrémités du stent, notamment après action inhomogène du coating antiprolifératif en cas de fracture ou de sous-déploiement du stent.
Sur le plan clinique : la resténose intra-stent par prolifération intimale s’exprime habituellement sous la forme d’une maladie coronaire stable (angor d’effort). Mais des études récentes suggèrent que près de 20 % des resténoses sont révélées à l’occasion d’un syndrome coronarien aigu, probablement en raison du changement de substrat vers un néo-athérome intrastent avec l’avènement des stents actifs.
Quels sont les facteurs associés à la resténose intra-stent actif ?
En dehors de la sous-expansion qui reste un facteur majeur à l’origine de la resténose intrastent, certains autres facteurs sont spécifiques aux caractéristiques des stents actifs et sont résumés dans le tableau.
Quel rôle peut jouer l’imagerie endocoronaire ?
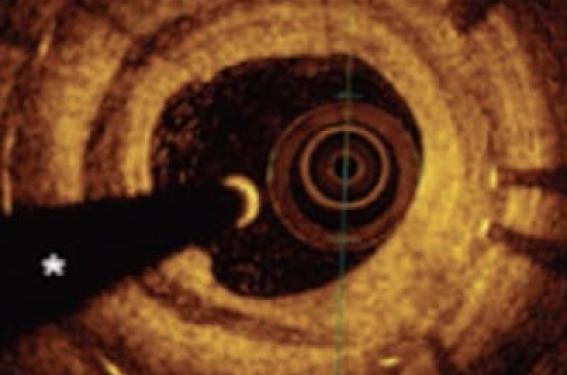
L’IVUS (Intravascular ultrasound) ou l’OCT (Optical Coherence tomography) qui dispose d’une excellente résolution axiale (10 à 20 mm), peuvent permettre de préciser les caractéristiques des différents types de resténoses et d’identifier les facteurs favorisants (figure 2). La resténose après stent nu montre typiquement un aspect homogène qui correspond à une prolifération néo-intimale de cellules musculaires lisses. Les resténoses après stent actif sont plus souvent plus hétérogènes avec un aspect de couches successives parfois hétérogènes. La présence d’un néo-athérome est très fréquente après mise en place d’un stent actif. L’imagerie permet parfois de détecter des éléments d’instabilité comme des ruptures de plaque, des éléments thrombotiques…
Figure 2. Aspect en OCT de différentes formes de resténose intra-stent en OCT. A : resténose intra-stent homogène. B : aspect de rupture de plaque intrastent. C : resténose en couche hétérogène. D : aspect de resténose calcifiée.
Quel est le traitement de la resténose intra-stent ?
Les ballons
L’angioplastie au ballon est une technique très simple et qui a été une des premières techniques utilisées pour traiter la resténose intra-stent nu. Elle consiste à augmenter l’expansion du stent et à éliminer le matériel intra-stent. Les résultats sont satisfaisants pour la resténose intra-stent focale, mais décevants pour la resténose diffuse qui partage les mêmes facteurs de récidive que les lésions de novo. Un ballon non compliant peut être privilégié en cas de sous-expansion importante. L’angioplastie au ballon pour le traitement de la resténose intrastent actif est d’un intérêt limité.
• Ballons coupants
(cutting balloon)
Il s’agit d’un ballon muni de petites lames latérales. Cette technique simple permet de dilater en évitant les phénomènes de glissement qui arrivent parfois avec le ballon classique. La plus large étude randomisée évaluant ces ballons (RESCUT(3)) n’a pas permis de montrer la supériorité de cette technique par rapport au ballon classique mais a confirmé la meilleure stabilité de ces ballons lors de l’inflation.
• Ballons actifs
Les ballons actifs ont montré leur efficacité dans la resténose intra-stent (stent nu et stent actif) avec une supériorité par rapport au ballon seul et une efficacité comparable à celle des stent actifs de première génération. Cependant, les diamètres luminaux minimaux étaient supérieurs avec la pose de nouveaux stents actifs.
• Stents actifs pour la resténose intra-stent nu
Les stents actifs ont d’abord été testé dans la resténose après stent nu (ISAR DESIRE et RIBS II) avec une efficacité très supérieure au ballon seul et avec des bons résultats à long terme.
• Stents actifs pour le traitement de la resténose intra-stent actif
L’utilisation d’un stent actif a rapidement été le traitement de choix de la resténose intra-stent actif. Initialement, deux stents actifs étaient disponibles (paclitaxel et sirolimus), et il semblait y avoir une logique lorsqu’une resténose apparaissait avec une des drogues de traiter cette resténose avec une autre drogue (i.e. traiter par un stent au paclitaxel une resténose d’un stent au sirolimus). L’étude ISAR DESIRE 2(4) évaluant le traitement des resténoses intra-stent au sirolimus n’a pas montré de supériorité des stents actifs au paclitaxel sur les stents au sirolimus dans la resténose intra-stent au sirolimus.
Resténose intra-stent actif : ballon actif ou stent actif à l’évérolimus ?
Les stents actifs représentant la grande majorité (> 90 %) des implantations des stents en France et la resténose intrastent actif même si elle est rare, reste un problème clinique important. L’étude RIBS IV(5) a comparé les deux meilleures stratégies dans la resténose intra-stent actif (i.e. ballon actif vs stents actifs à l’évérolimus). Les stents actifs à l’évérolimus sont apparus plus efficaces que les ballons actifs en termes de résultats angiographiques ainsi que sur les résultats cliniques.
Faut-il dépister la resténose après revascularisation ?
La diminution de l’incidence de la resténose avec la généralisation des stents actifs remet en question l’intérêt d’une stratégie de dépistage systématique de la resténose après revascularisation. Aucune étude clinique n’a démontré l’intérêt de réaliser un test fonctionnel après revascularisation. Une évaluation tardive par test fonctionnel (i.e. > 6 mois ) est proposée par les dernières recommandations européennes sur la maladie coronaire stable(6) avec une classe IIb et un faible niveau de preuve (C). Une évaluation précoce peut être proposée chez les malades ayant des professions à risque (pilotes d’avions, chauffeurs, plongeurs, etc.) ainsi que les patients voulant réaliser des activités avec haut niveau de consommation en oxygène.
En pratique
Le resténose est de plus en plus rare avec les stents actifs de dernière génération, mais reste un problème important de l’angioplastie.
Certains facteurs mécaniques et techniques sont associés à une incidence accrue de resténose.
Le traitement de la resténose fait appel au ballon actif et au stent actif à l’évérolimus.
Enfin pour le suivi, aucune étude n’a montré l’intérêt de réaliser systématiquement un test fonctionnel après une revascularisation mais une évaluation de l’ischémie peut être proposée chez certains patients.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :