Congrès et symposiums
Publié le 29 fév 2016Lecture 8 min
Le RAC asymptomatique : les points clés de la prise en charge
Y. JOBIC, R. DIDIER, M. HADID, M.C. POULIQUEN, F. LE VEN, CHU de Brest
JESFC
Le rétrécissement aortique calcifié (RAC) asymptomatique correspond au stade C de la nouvelle classification 2014 de l’AHA/ACC (tableau 1). La prise en charge du patient présentant un RAC serré asymptomatique peut se décliner en 4 étapes distinctes : 1) s’assurer de la sévérité hémodynamique du RAC, 2) stratifier le risque d’événements cardiovasculaires, 3) évaluer le risque opératoire du patient, et enfin 4) orienter le patient, en s’appuyant sur les recommandations actuelles, soit vers une chirurgie précoce, soit vers une surveillance rapprochée.
Le RAC est-il serré ?
La définition d’un RAC serré est avant tout basée sur l’histoire naturelle des patients non opérés. Pour l’AHA/ACC, un RAC serré est défini par une vitesse maximale transaortique (Vmax) > 4 m/s correspondant à un gradient moyen > 40 mmHg et ces valeurs correspondent à une surface aortique < 0,8 cm2.
En cas de FE < 50 %, un RAC serré est alors défini par une surface < 1 cm2, car la Vmax et le gradient moyen sont alors < 4 m/s et < 40 mmHg respectivement.
Dans les recommandations européennes, il est également conseillé de combiner surface et indices fluxdépendants ; les critères de RAC serré sont : surface < 1 cm2 (surface indexée < 0,6 cm2/m2 en cas de petite surface corporelle), Vmax > 4 m/s et gradient moyen > 40 mmHg (en cas de débit conservé), indice de perméabilité < 0,25.
L’échocardiographie reste l’outil clé pour réaliser l’évaluation du RAC. Il existe cependant un certain nombre de pièges qui peuvent faire considérer à tort un RAC comme serré :
- la surestimation de la Vmax : en cas de prise en compte d’un flux d’éjection aortique non représentatif (après une diastole longue, après une extrasystole) ou encore en cas de mauvais traçage du contour de l’enveloppe, avec par exemple la prise en compte d’artéfacts représentés par de fins signaux (cheveux) dus à l’effet « temps de transit » des globules rouges. Plus rarement, une confusion peut être faite entre un flux de RAC et un flux d’IM type petite valve ;
- la surestimation du gradient moyen : en cas de vélocité élevée dans la chambre de chasse (> 1,5 m/s classiquement), l’équation simplifiée de Bernoulli est mise en défaut et dans ce cas, la vélocité proximale devrait être incluse dans l’équation. Une autre source d’erreur liée au phénomène de restitution de pression peut être rencontrée. Ce phénomène est dû à une transformation de l’énergie cinétique en pression en aval de la sténose. Il survient électivement quand l’aorte ascendante a un petit diamètre (< 30 mm). L’utilisation d’une formule tenant compte de la surface de section de l’aorte ascendante permet de s’affranchir de ce problème ;
- la sous-estimation de la surface aortique reste l’erreur la plus fréquente. En effet, la variabilité de cette mesure est importante, allant de 5 à 8 % et est dépendante des conditions d’observation et de la présence ou non de coulées calcaires au niveau du septum ou de la grande valve mitrale. De plus, il est important de rappeler qu’en cas d’erreur, cette mesure imprécise sera élevée au carré. Enfin, la chambre de chasse est ovalaire et l’échocardiographie ne permet de mesurer uniquement que le plus petit diamètre de l’ovale. Une autre source d’erreur consiste à sousestimer la vitesse dans la chambre de chasse si le volume de mesure en Doppler pulsé est placé trop en amont du RAC dans le ventricule gauche.
Malgré toutes ces précautions, comme l’a démontré J. Minners, le nombre de discordances entre la surface, la Vmax et le gradient moyen reste considérable.
Il faut souligner l’importance d’une approche combinée intégrant non seulement les données échographiques mais également cliniques et celles des autres examens complémentaires.
En effet, dans certains cas difficiles, d’autres moyens que l’échographie peuvent être utilisés, comme le scanner, permettant de déterminer le score calcique d’Agatston avec des valeurs seuils aidant au diagnostic de RAC serré si le score excède 1 274 UH chez la femme et 2 065 UH chez l’homme ou encore l’IRM.
Le patient est-il à haut risque d’événements cardiovasculaires ?
Trois facteurs déterminent le pronostic du RAC de l’adulte : les symptômes, la sévérité de la sténose et son retentissement ventriculaire gauche. Le remplacement valvulaire aortique (RVA) améliore le pronostic et la classe fonctionnelle des patients symptomatiques, par contre chez les patients asymptomatiques, le pronostic est moins péjoratif (le risque de mort subite est classiquement < 1 %), et il est donc nécessaire d’identifier les patients qui vont devenir rapidement symptomatiques. Un certain nombre de critères ont été retenus pour stratifier ce risque :
La fraction d’éjection ventriculaire gauche (FEVG) : en cas de FEVG altérée, il est bien établi que le risque opératoire est plus important qu’en cas de FEVG normale, donc il est préférable d’intervenir avant que n’apparaisse une dysfonction VG. Il faut malgré un risque majoré proposer un RVA aux patients présentant une FEVG basse car le RVA améliore la survie de ces patients par rapport au traitement médical. Cependant, en pratique, ces patients à FEVG basse sont rarement asymptomatiques.
La Vmax du RAC(7,8) et sa vitesse de progression > 0,3 m/s/an ont été identifiées dès 1997 par C. Otto. Dans son étude concernant 123 patients, la probabilité d’être en vie sans RVA était de 21 ± 18 % pour une Vmax > 4 m/s, 66 ± 13 % pour une Vmax entre 3 et 4 m/s et 84 ± 16 % pour une Vmax < 3 m/s pour un suivi sur une période de 2,5 ans. En analyse multivariée, les prédicteurs d’événements retenus étaient la Vmax initiale, une vitesse de progression du RAC > 0,3 m/s/an et l’apparition de symptômes. Il est important de souligner que durant tout le suivi il n’était rapporté aucune mort subite.
Le score de calcification valvulaire évalué par échocardiographie ou par scanner. Un taux de survie sans événement (décès, opération) de 20 % à 3 ans a été rapporté chez des patients présentant un RAC serré asymptomatique associé à des calcifications modérées à sévères. Un score de calcification élevé est donc un élément plutôt en faveur d’un RVA.
L’épreuve d’effort (EE) : bien qu’elle soit contre-indiquée chez les patients présentant un RAC serré symptomatique, elle va permettre, chez les asymptomatiques, de détecter plus précocement une dyspnée d’effort ou une diminution des capacités d’effort. En effet, 30 % des patients sont de « faux » asymptomatiques. L’EE sera considérée comme positive en cas de survenue de symptômes (dyspnée, angor, lipothymie), d’une élévation tensionnelle insuffisante (< 20 mmHg) ou d’une chute tensionnelle et enfin d’une diminution de la tolérance physique à l’exercice. Un sous-décalage du segment ST ou une arythmie ventriculaire n’entrant pas en ligne de compte dans ce cadre.
Il est à noter que l’EE est moins prédictive chez le sujet âgé, car l’interprétation de la dyspnée n’est pas toujours facile puisqu’elle peut être expliquée par d’autres facteurs comme l’âge, le déconditionnement, l’obésité ou encore les habitudes de vie du patient.
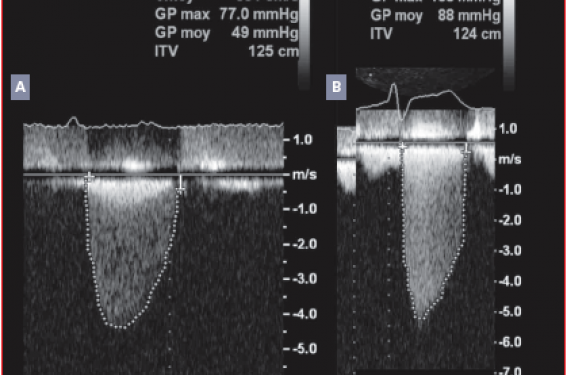
L’échocardiographie d’effort : cet examen va permettre de mesurer des paramètres potentiellement utiles comme l’évolution de la FEVG, du gradient moyen transaortique, de la Vmax, de l’insuffisance tricuspide et des pressions de remplissage VG au cours d’un effort. Actuellement, les indications respectives de l’EE et de l’écho d’effort ne sont pas claires, cependant l’écho d’effort est classiquement réalisée quand l’EE est négative. Les paramètres de mauvais pronostic pour cet examen sont une absence d’augmentation de la FE à l’effort et un gradient moyen transaortique qui se majore de plus de 20 mmHg à l’effort (figure).
Figure. Patiente de 64 ans : RA serré asymptomatique. A. Repos : Vmax 4,38 m/s, GM : 49 mmHg, surface : 0,57 cm2. B. Effort : dyspnée intense à 50 watts (fausse asymptomatique), Vmax : 5,76 m/s, GM : 88 mmHg soit +39 mmHg par rapport au repos.
Le BNP reste un facteur prédictif de la survenue de symptômes chez les patients présentant un RAC asymptomatique, il permet également de prédire la survie postopératoire, l’évolution de la fonction VG et le statut fonctionnel du patient. La valeur du BNP est cependant soumise à des variations en fonction du terrain et des comorbidités du patient et il n’a pas été défini à ce jour de valeur seuil ; certains auteurs ont proposé un BNP ratio tenant compte de l’âge et le BNP a été inclus dans un score de risque intégrant également le sexe et la Vmax aortique.
L’HVG et le remodelage VG ont été également étudiés, une masse VG > 10 % de la valeur prédite est associé à un taux d’absence d’événements de 56 % et 29 % à 1 an et 3 ans, respectivement. Il n’y a cependant pas de valeur seuil très pratique proposée actuellement pour ce critère.
D’autres facteurs tels que le strain global longitudinal, la fibrose myocardique, l’impédance ventriculo-artérielle et l’hypertension pulmonaire sont aussi des prédicteurs de RAC asymptomatique à haut risque, mais pour l’instant insuffisamment validés en pratique courante.
Le patient a-t-il un risque opératoire élevé ?
Cette question est fondamentale chez un patient asymptomatique puisque le bénéfice d’un RVA n’interviendra uniquement que sur le pronostic. Il est donc indispensable que le risque opératoire soit faible pour proposer un RVA à un patient asymptomatique, sans quoi, la balance bénéfice-risque sera défavorable. Pour l’évaluation du risque opératoire, deux scores sont utilisés couramment : le score STS et l’Euroscore. Le score STS a été évalué en pratique et est un outil acceptable car la mortalité qu’il prédit correspond à la réalité (tableau 2). Le problème est cependant plus complexe car ces scores n’incluent pas toutes les comorbidités du patient, ni sa fragilité. De plus, ils ne tiennent pas compte non plus des difficultés techniques liées à l’opération, ni des nouveautés thérapeutiques comme le TAVI. Quoi qu’il en soit, quand l’espérance de vie du patient est < 1 an l’indication opératoire n’est pas retenue.
Faut-il conseiller une chirurgie précoce ou une surveillance rapprochée ?
En attendant les résultats de l’étude randomisée française « ESTIMATE » qui randomisera des vrais asymptomatiques à risque d’événements, il y a lieu d’appliquer les recommandations européennes datant de 2012 ou les recommandations AHA/ACC datant de 2014 qui diffèrent d’ailleurs quelque peu chez les patients asymptomatiques (tableau 3).
En pratique
Devant des critères échocardiographiques de RAC serré chez un patient asymptomatique, il est absolument nécessaire de vérifier la qualité des mesures effectuées afin d’éliminer une surestimation de la sévérité du RAC.
Ensuite il est nécessaire de stratifier le risque de survenue d’événements cardiovasculaires (essentiellement des symptômes) en se basant sur la fraction d’éjection VG, la Vmax transaortique, la vitesse de progression de la sténose, le score calcique, les résultats de l’épreuve d’effort (qui va dépister les faux asymptomatiques) et éventuellement de l’écho d’effort, les résultats du BNP et l’existence d’une HVG disproportionnée.
Le risque de mort subite dans cette population est faible, classiquement < 1 %, et la décision de proposer un remplacement valvulaire aortique précoce ou une surveillance rapprochée reste débattue, une attitude chirurgicale peut être proposée chez lez patients à haut risque d’événement et à faible risque opératoire, par une équipe entraînée comme le soulignent les recommandations.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :








