Publié le 21 juin 2011Lecture 6 min
Que retenir de l'EuroPCR 2011 ?
F. DESCOUTURES et L. DELORME, hôpital Bichat, Paris

L’EuroPCR 2011 a rassemblé cette année encore près de 13 000 participants venus du monde entier pour apprendre et surtout partager leur savoir et leur expérience dans le domaine de la cardiologie interventionnelle. Trois axes principaux ont été développés tout au long de cette semaine autour de la maladie coronaire, des valvulopathies et de la maladie vasculaire périphérique.
Actualités dans la maladie coronaire
Vers le tout résorbable !
Un stent actif est normalement composé d’une plateforme (le stent proprement dit) généralement en alliage métallique, d’un polymère recouvrant le stent, stockant et libérant la drogue, cette dernière inhibant la néoprolifération intimale.
Le stent NOBORI® de Terumo (déjà commercialisé) comporte un polymère d’acide lactique biodégradable en 3 à 9 mois, libérant le biolimus A9 sur une plateforme en acier inoxydable. Dans NOBORI-1, comparant le stent NOBORI® au stent TAXUS®, 88 % des patients à 5 ans n’ont présenté ni événement cardiovasculaire majeur (MACE), ni thrombose de stent, ni revascularisation de la lésion cible. Parallèlement, les résultats à 2 ans d’un registre de 3 000 patients, dont la majorité concernait des patients dits off label, plus complexes, implantés par le stent NOBORI® vont dans le même sens : le taux d’échec de revascularisation du vaisseau cible est faible, < 6 %, les MACE à < 8 % et < 0,9 % de thrombose de stent.
Il semble donc que ces stents actifs à polymère biodégradable soient associés à une amélioration des paramètres cliniques par rapport aux stents actifs de 1re génération avec, en particulier, une nette diminution des thromboses de stents tardives (après 30 jours) et très tardives (après 1 an).
Biotronik a développé un stent actif (DREAMS®) au magnésium qui libère du paclitaxel pendant 3 mois. Ce stent totalement bioabsorbable (polymère et plateforme) permettrait, une fois résorbé, de récupérer les propriétés d’une paroi artérielle normale et ainsi de diminuer le sur-risque d’événements thrombotiques tardifs que l’on retrouve avec les stents actifs. Le stent est à l’essai dans l’étude prospective BIOSOLVE I portant sur 22 patients. À 6 mois, aucun décès, infarctus ou thrombose de stent n’a été observé mais 2 revascularisations du vaisseau cible ont été nécessaires (soit 9,1 %). Les données sur la perte luminale tardive sont également encourageantes. Ces premiers résultats sur l’efficacité et la sécurité d’un stent complètement résorbable sont très séduisants mais ne portent encore que sur une petite population.
Les avancées dans l’infarctus
Les axes de recherche actuelle dans l’infarctus (IDM) visent à diminuer les dégâts myocardiques lors de la reperfusion.
Le post-conditionnement consiste à réaliser plusieurs inflations et déflations de 30 secondes répétées 4 à 5 fois après ouverture du vaisseau coupable. Cette technique permet de diminuer la taille finale de l’infarctus de près de 30 % mais elle se limite aux patients revascularisés par angioplastie primaire et n’est pas toujours réalisable. La cyclosporine injectée au moment de la reperfusion aurait le même effet que le post-conditionnement et une faisabilité d’utilisation plus importante, notamment chez le patient fibrinolysé. Les premières études sont très encourageantes et cet été une grande étude multicentrique française de morbi-mortalité, l’étude CIRCUS, va débuter afin de savoir si tous les patients en phase aiguë d’infarctus peuvent bénéficier de ce traitement.
Le deuxième axe de recherche repose sur la prévention des embolisations distales lors de l’angioplastie primaire.
La thromboaspiration à la phase aiguë de l’infarctus a prouvé son efficacité pour diminuer les dégâts myocardiques et améliore la survie des patients à 1 an.
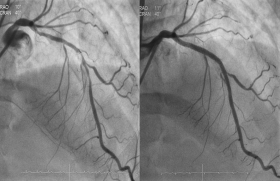
Lestent MGuard® (figure 1) est recouvert d’un fin polymère sur sa face externe ; son utilisation à la phase aiguë permettrait de piéger le thrombus résiduel entre la paroi artérielle et le stent en cas d’échec ou de résultat incomplet après thromboaspiration. Une étude faite sur 60 patients en angioplastie primaire retrouve des résultats intéressants avec seulement 5 % d’embolisation distale, et un taux de MACE à 6 mois de 1,7 %. Des études randomisées contre stents classiques sont attendues.
Actualités dans les valvulopathies
Le TAVI en pratique quotidienne
À ce jour, plus de 30 000 patients ont été traités par implantation valvulaire aortique transcathéter (TAVI) à travers le monde, ce qui reflète la façon dont la procédure est désormais reconnue comme étant à la fois efficace et une bonne alternative pour les patients à haut risque. De nombreuses sessions ont été consacrées cette année au TAVI, confirmant l’engouement actuel pour la technique. En effet, cardiologues interventionnels et chirurgiens cardiaques sont toujours plus nombreux à y adhérer. S’adressant justement à ces nouveaux acteurs de la technique, les sessions étaient pour la plupart présentées sous un format très pratique et interactif : sélection du patient, réalisation de la procédure et la manière de faire face aux complications.
Par ailleurs, l’industrie s’attache aujourd’hui à mettre au point de nouvelles valves ; les projets visent à faciliter l’implantation, réduire le calibre des introducteurs, permettre une apposition optimale, à diminuer les fuites paraprothétiques et à améliorer les possibilités de repositionnement.
Les résultats de PARTNER, première étude randomisée internationale comparant le TAVI vs le traitement médical (cohorte B) chez le patient récusé pour la chirurgie ou vs le remplacement valvulaire (RVA) conventionnel (cohorte A) pour les patients opérables mais à haut risque chirurgical, représentent un tournant dans la prise en charge du RA serré. La cohorte B a prouvé la supériorité du TAVI par rapport au traitement médical ; la cohorte A montre la non-infériorité du TAVI face au RVA classique, ouvrant la voie du TAVI aux patients opérables à haut risque.
Actualités dans la maladie vasculaire
Radiofréquence des artères rénales dans l’HTA
(figure 2)
Une nouvelle thérapeutique dans le traitement de l’hypertension artérielle a retenu cette année toute l’attention ; il s’agit de la dénervation rénale par radiofréquence. Cette technique consiste à placer dans les artères rénales une sonde pour appliquer un courant de radiofréquence sur la paroi artérielle afin de détruire partiellement les terminaisons nerveuses sympathiques cheminant dans l’adventice. L’étude SIMPLICITY HTN-2 comparait cette technique à un traitement médical seul chez 106 patients hypertendus sous trithérapie avec une PAS non contrôlée > 160 mmHg. À 6 mois, la réduction de la PAS/PAD était de -32/-12 mmHg et de +1/0 mmHg (p < 0,0001) respectivement entre les groupes dénervation et traitement médical. La baisse de la PA n’est pas immédiate mais progressive en 3 à 6 mois ; il n’y a eu aucun effet secondaire ou complication dans le groupe radiofréquence. Ces résultats, très impressionnants, méritent la plus grande vigilance car cette étude de faisabilité a été réalisée sur un petit groupe de patients sans traitement comparateur. De plus grosses études versus intensification du traitement médical, un suivi à long terme ainsi qu’une étude des interactions entre la dénervation et les traitements médicamenteux, comme les IEC ou ARA 2, sont indispensables avant de pouvoir faire rentrer cette technique dans notre arsenal thérapeutique quotidien. Mais à l’heure où les récentes recommandations soulignent le fait que les hypertendus sont insuffisamment traités, il y a fort à parier que la dénervation rénale a de beaux jours devant elle.
Angioplastie carotide
L’étude CREST a relancé le débat entre endartériectomie carotidienne (EC) et angioplastie carotide plus stent (ACS). Cette étude portant sur 2 502 patients, dont 47 % de patients asymptomatiques, comparait l’EA à l’ACS avec système de protection distale. Elle ne retrouve pas de différence entre les 2 techniques sur le critère primaire (décès, AVC, infarctus à J30) avec des taux d’incidence de 6,8 % et 7,2 % respectivement pour l’EC et l’ACS. L’étude en sous-groupe montre que les patients font significativement plus d’infarctus après EC et plus d’AVC après ACS. L’utilisation de systèmes de protection distale systématique a probablement permis de diminuer la morbi-mortalité dans le groupe ACS, lui permettant de faire jeu égal avec l’EC, ce qui n’était pas retrouvé dans les grandes études randomisées précédentes (EVA 3S, SPACE) où l’utilisation de ces systèmes n’était pas systématique.
Le matériel et la technique dans l’ACS ont encore fait un bond en avant avec l’apparition de systèmes de protection proximale qui consistent à réaliser l’angioplastie en occluant en amont la carotide primitive et à thromboaspirer les débris cellulaires avant de rétablir un flux antérograde.
Le registre ARMOUR, étudiant l’utilisation de ce genre de système a donné des résultats très encourageants avec un taux d’événements (décès, AVC, infarctus à J30) très faible de 2,7 % et un taux d’AVC majeur à J30 de 0,9 %. Les recommandations américaines ont déjà pris acte de ces résultats, l’indication de l’ACS étant étendue au patient à risque opératoire moyen et faible.
En pratique
Comme on le voit chaque année, la cardiologie interventionnelle dans toutes ses modalités progresse considérablement : l’expérience des opérateurs conjuguée aux progrès technologiques étend progressivement son champs d’applications.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :