Explorations-Imagerie
Publié le 15 nov 2020Lecture 9 min
Dans quelles situations échocardiographiques du quotidien faut-il savoir proposer une IRM cardiaque ?
Théo PEZEL*, Erwan DONAL**, *CHU Lariboisière AP-HP, Inserm, UMRS 942, Paris, **CHU de Rennes, Inserm, LTSI–UMR 1099, Rennes
Notre pratique clinique actuelle s’inscrit plus que jamais dans une approche transdisciplinaire avec pour seul objectif de garder le patient au cœur de notre attention. Pour ce faire, en cardiologie non invasive, imageurs radiologues et cardiologues doivent échanger et travailler efficacement ensemble au profit d’une approche multimodale associant échocardiographie, IRM et scanner cardiaques. L’objectif de cet article est de rediscuter ensemble des situations cliniques du quotidien, rencontrées lors de nos vacations d’échocardiographie et qui pourraient nécessiter un complément d’investigation par IRM cardiaque.
Intérêt de l’IRM cardiaque devant la découverte d’une CMH en échocardiographie
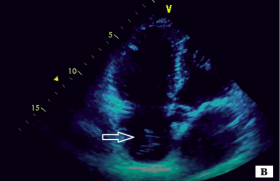
Le diagnostic positif de cardiomyopathie hypertrophique (CMH), basé sur une épaisseur du VG > 15 mm ou > 13 mm en diastole dans un contexte d’antécédent familial au premier degré, repose très souvent sur l’ETT(1). Cependant, en cas de mauvaise échogénicité ou de doute sur une hypertrophie septale, il est important de proposer une IRM cardiaque. En effet, il n’est pas rare en routine clinique qu’un patient adressé pour une hypertrophie ventriculaire septale vue en ETT présente en réalité un septum interventriculaire normal, mais une bande modératrice importante qui mime aisément en écho une hypertrophie septale (figure 1). De plus, l’IRM devrait aussi être envisagée chez les patients avec une suspicion d’hypertrophie ou d’anévrisme apical souvent difficile à évaluer en écho(1).
Figure 1. Exemple d’un risque de surestimation d’hypertrophie septale liée à la bande modératrice du VD, facilement écartée en IRM cardiaque. (A) ETT en coupe 4 cavités : suspicion d’une hypertrophie septale en rapport avec la présence de la bande modératrice du VD (flèche blanche). (B) IRM cardiaque en coupe 4 cavités : mesure facile du septum interventriculaire à 12 mm (flèche rouge) permettant d’exclure le diagnostic de CMH.
Concernant le diagnostic étiologique de CMH, devant toute découverte d’une hypertrophie VG non expliquée par une hypertension artérielle ou un rétrécissement aortique, il est important de proposer une IRM cardiaque avec un protocole dédié(1). De plus, certains « signes d’alerte » en écho peuvent orienter vers une CMH d’étiologie spécifique selon les dernières recommandations(1) :
– en faveur d’une amylose cardiaque : HVG concentrique, aspect granité du myocarde septal, épanchement péricardique, hypertrophie du VD, épaississement de la paroi des oreillettes, disparition de l’onde A chez un patient en rythme sinusal, aspect de « apical sparing » en strain avec une atteinte à prédominance basale ;
– en faveur d’une maladie de Fabry : HVG concentrique, hypertrophie du VD, fibrose inféro-latéro-basale parfois rapportée ;
– en faveur d’une maladie mitochondriale : hypokinésie VG avec ou sans dilatation VG. Ainsi, au moindre doute il est important de proposer dans le cadre d’un bilan étiologique complet (interrogatoire, examen clinique, bilan biologique, et parfois, bilan génétique), une IRM cardiaque. En effet, l’IRM cardiaque présente une sensibilité et une spécificité supérieures à celles de l’écho pour les diagnostics étiologiques de CMH. C’est notamment le cas pour le diagnostic d’amylose cardiaque qui devra être évoqué même en cas d’HVG minime, avec jusqu’à 3 % d’amylose cardiaque sans HVG dans les grandes études(2) (figure 2).
Figure 2. Exemple d’un patient avec un diagnostic d’amylose cardiaque TTR sans hypertrophie ventriculaire gauche à l’écho ou en IRM. Patient de 69 ans hospitalisé pour dyspnée d’apparition récente depuis 2 mois. À l’ETT, absence d’HVG et une FEVG normale, mais une augmentation des pressions de remplissage du VG et un épanchement péricardique. À l’IRM cardiaque, la présence d’un rehaussement tardif (image de droite) avec « un aspect en rail » (flèches rouges) de la paroi libre du VD, du septum interventriculaire et de la paroi latérale du VG est hautement évocatrice d’amylose cardiaque. Le reste du bilan confirmera le diagnostic d’amylose TTR.
Au-delà de la modalité d’imagerie, il faut aussi insister sur l’expertise locale des opérateurs qui vont effectuer et interpréter l’examen. La distinction entre une cardiomyopathie hypertrophique et certaines formes de non-compaction du VG peut parfois faire débat et justifie le recours à une expertise pluridisciplinaire et avant tout clinique. L’IRM cardiaque doit être réalisée par des équipes habituées à ce genre de cardiopathie, et est recommandée dans tous les cas lorsque l’échographie n’est pas optimale. Elle pourra aussi être envisagée au moment du diagnostic, même chez des patients ayant une échographie de bonne qualité, afin de mieux évaluer l’anatomie, la fonction ventriculaire, l’étendue de la fibrose myocardique dense (rehaussement tardif). Enfin, une IRM cardiaque devra systématiquement être réalisée avant une procédure d’alcoolisation septale ou de myomectomie chirurgicale(1).
Place de l’IRM cardiaque en complément de l’écho chez le sportif
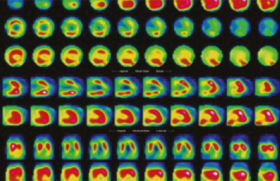
Même si l’évaluation du sportif dans le but d’éliminer une cardiopathie est assez fréquente dans notre pratique clinique, elle n’en demeure pas moins un exercice parfois difficile. En effet, il est important de proposer un bilan complet incluant une IRM cardiaque devant tout aspect suspect à l’échocardiographie comme une hypertrophie VG, une dilatation importante du VG comparativement aux autres cavités cardiaques, ainsi qu’une diminution de la FEVG ou une réduction du strain longitudinal global(3).
L’IRM cardiaque permettra d’éliminer le diagnostic de cardiomyopathie par une évaluation de référence des volumes VG et VD, une mesure de l’épaisseur du VG, mais surtout par sa capacité de caractérisation tissulaire. En effet, la séquence de rehaussement tardif permettra d’éliminer des zones de fibrose dense et la séquence de T1 mapping et d’ECV (volume extra-cellulaire) de quantifier la fibrose interstitielle diffuse(4). Il est utile de retenir qu’une valeur d’ECV < 30 % rend le diagnostic de cardiopathie peu probable, en l’absence d’autres anomalies associées(5) (figure 3).
L’IRM cardiaque : examen de référence pour la mesure de la FEVG La quantification de la FEVG est dans la très large majorité des cas réalisée uniquement en ETT. Cette échocardiographie doit idéalement utiliser la modalité 3D et au besoin le contraste intracavitaire pour en améliorer la reproductibilité. Quoi qu’il en soit, si cette FEVG est fondamentale à l’indication d’un traitement, comme la pose d’un défibrillateur, il ne sera pas abusif, voire il peut être recommandé de compléter l’échocardiographie par une IRM cardiaque. En effet, l’IRM précisera la valeur de FEVG mesurée en échocardiographie et fournira un complément d’analyse important en termes d’informations pronostiques et de quantification de la fonction ventriculaire droite.
Quelle place de l’IRM cardiaque dans l’évaluation d’une valvulopathie ?
L’examen de référence pour l’évaluation d’une valvulopathie reste aujourd’hui l’ETT, fréquemment complétée d’une ETO en cas de bilan préopératoire. En cas de doute sur le mécanisme de la valvulopathie, il est parfois utile de s’aider de l’écho-3D qui nous a permis d’aller encore plus loin dans notre degré de compréhension des valvulopathies. En effet, l’échocardiographie est absolument indispensable au diagnostic étiologique de la valvulopathie et permet dans une très large majorité des cas de conclure sur la sévérité de la valvulopathie, critère indispensable pour poser l’indication chirurgicale(6).
Cependant, dans environ 5 à 15 % des cas d’insuffisance aortique (IAo) ou d’insuffisance mitrale (IM), le diagnostic de sévérité qui repose sur une approche multiparamétrique en échocardiographie peut être difficile(7-9). En effet, il s’agit de ces situations en « zone grise » de la vraie vie où certains paramètres répondent « insuffisance sévère » et d’autres « insuffisance non sévère ». Dans ces situations de doute sur la sévérité de l’insuffisance aortique ou mitrale, il est capital de savoir proposer une IRM cardiaque pour compléter l’investigation et permettre à la « Heart Team » de prendre une décision collégiale avec le maximum d’informations disponibles(6,10).
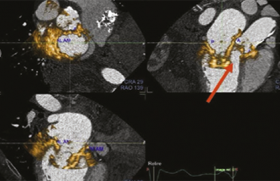
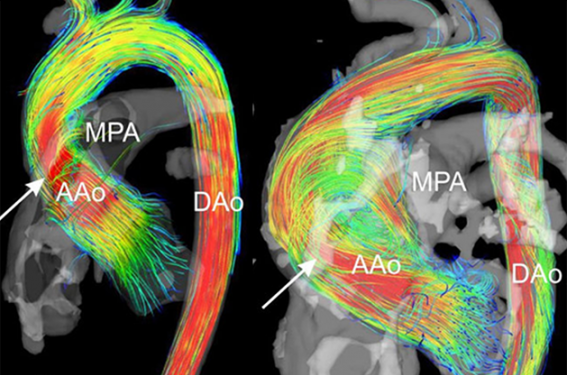
Ainsi, l’IRM cardiaque permet de mesurer de façon fiable et robuste, la fraction de régurgitation (FR, considérée comme en faveur d’une IAo sévère si FR > 33 %, d’une IM sévère si FR > 40 % ou d’une insuffisance pulmonaire sévère si FR > 40 %), ainsi que le volume de régurgitation (VR, considéré comme en faveur d’une IM sévère si VR > 55 ml)(7,8,11) (figure 4).
Figure 4. Exemple de quantification d’une insuffisance aortique en IRM cardiaque dans une situation de doute en échocardiographie. (A) Positionnement des plans de coupe (en rose) pour l’acquisition du flux aortique (coupe 3 cavités dans le plan sagittal à gauche, et coupe perpendiculaire à la coupe 3 cavités dans le plan coronal à droite). (B) Segmentation de l’aorte ascendante sur les séquences de flux (rond bleu) afin de pouvoir réaliser la mesure. (C) Résultat final avec courbe du flux d’éjection aortique (flèche rouge) et du flux de régurgitation aortique lorsqu’il existe (flèche jaune) permettant d’obtenir directement fraction de régurgitation (FR) et volume régurgitant (VR). (D) IRM flux 4D avec visualisation des zones pour lesquelles le flux est turbulent (turbulences visualisées au niveau de l’aorte tubulaire dilatée sur l’image de droite) n’autorisant plus à appliquer les méthodes de mesures habituelles.
Penser à proposer l’IRM en cas d’évaluation difficile du VD
L’évaluation du ventricule droit (VD) en échocardiographie reste parfois très difficile en routine clinique, limitée notamment en cas de mauvaise échogénicité(12). Ainsi, l’analyse difficile de la paroi libre du VD à la recherche de troubles de la cinétique segmentaire ou d’anévrismes dans un contexte de suspicion de dysplasie arythmogène du ventricule droit (DAVD), poussera très souvent à demander une IRM cardiaque (figure 5). En effet, l’IRM est la méthode d’imagerie la plus performante pour le diagnostic en permettant d’évaluer la structure, l’épaisseur, et la taille du VD ainsi que sa cinétique segmentaire et globale afin de rechercher les critères majeurs et mineurs de DAVD(13). Un hypersignal détecté dans la paroi myocardique est très évocateur de l’infiltrat adipeux et peut conforter le diagnostic. Une atteinte associée du VG peut également être recherchée.
Figure 5. Exemple d’évaluation difficile du VD en échocardiographie avec l’apport des coupes VD spécifiques en IRM cardiaque. Patient de 38 ans qui consulte pour palpitations révélant des ESV suspectes. L’ETT initiale ne met pas en évidence de trouble de la cinétique segmentaire, mais un VD très légèrement dilaté (A). L’IRM cardiaque réalisée ne retrouve pas d’anomalie évidente sur la coupe 4 cavités équivalentes à celle de l’ETT (B). Cependant, la coupe 3 cavités du VD (C en diastole, D en systole), accessible uniquement en IRM et pas en écho, permet la mise en évidence de zones akinétiques (flèches rouges) et d’anévrismes très évocateurs au niveau de la paroi antérieure du VD (flèches jaunes). Le volume télédiastolique du VD mesuré à 111 ml/m2, associé aux troubles de la cinétique segmentaire, permet de confirmer le diagnostic de DAVD chez ce patient(13).
Bilan d’imagerie devant la découverte d’une masse cardiaque
Dans le cadre de la découverte d’une masse cardiaque en échocardiographie, il est recommandé de réaliser une IRM cardiaque permettant le bilan diagnostique, topographique et éventuellement préopératoire(12). En effet, le grand intérêt de l’IRM cardiaque est sa capacité de caractérisation tissulaire lui permettant d’évaluer la vascularisation de la masse ainsi que sa composition (séquences pondérées T1 et T2)(14). Nous rechercherons en IRM différents arguments en faveur de la malignité de la masse comme : volumineuse tumeur ayant une base d’implantation large, intéressant plusieurs cavités cardiaques ou les troncs supra-aortiques, caractérisée par une atteinte péricardique ou extra-cardiaque associée(14). De plus, l’IRM cardiaque est apte à préciser la taille, l’extension, les rapports anatomiques de la masse aux structures voisines, dans les trois dimensions de l’espace, en se servant d’images en haute résolution.
En pratique
▸ L’imagerie cardiaque est plus que jamais multimodale. Ainsi, l’échocardiographie et l’IRM cardiaque sont absolument complémentaires dans notre pratique clinique quotidienne, suggérant un lien étroit entre les praticiens cardiologues et radiologues.
▸ En effet, nous sommes de plus en plus confrontés à des cardiopathies complexes impliquant des décisions thérapeutiques difficiles.
▸ Dans ces situations, une évaluation complète avant d’entreprendre une stratégie thérapeutique requiert la maîtrise de l’échocardiographie et de l’IRM cardiaque.
▸ Le rôle du cardiologue est de connaître les limites de son examen d’échocardiographie et de ne surtout pas hésiter à prescrire une IRM cardiaque au moindre doute, afin de garder le patient au coeur de notre réflexion en lui offrant la prise en charge diagnostique optimale.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :