Échocardiographie
Publié le 19 jan 2016Lecture 5 min
Prise en charge et dépistage échographique des malformations cardiaques néonatales en réanimation pédiatrique
D’après un atelier animé par X. Iriart (Bordeaux) et V. Gournay (Nantes) aux 8es Avancées en néonatologie
Avec une prévalence de près de 1 % des naissances vivantes, les cardiopathies congénitales sont les plus fréquentes des malformations congénitales(1). Certaines peuvent menacer le pronostic vital dès les premières heures ou les premiers jours de vie comme la coarctation et la sténose de l’aorte, les cardiopathies cyanogènes réfractaires, en particulier la transposition complète des gros vaisseaux, et la tétralogie de Fallot et le retour veineux pulmonaire anormal total(2). L’échographie, qui est l’outil de dépistage de référence en cardiologie néonatale, doit être réalisée en collaboration étroite avec le cardiopédiatre.
Le diagnostic des cardiopathies congénitales nécessite une bonne compréhension de l’importance de la circulation transitionnelle et du fonctionnement de la pathologie, ainsi qu’une analyse échographique exhaustive et systématique des structures cardiaques. Comprendre l’anatomie cardiaque permet d’identifier les obstacles au développement du cœur gauche durant la vie fœtale (foramen ovale, veine cave supérieure gauche, valve mitrale ou aortique anormale) ou du cœur droit (valve tricuspide, veine pulmonaire, artères pulmonaires distales).
En cas de dépistage d’un shunt (communication interauriculaire ou interventriculaire, canal artériel), il est essentiel d’en déterminer le sens. Le sens du shunt donne, en effet, des renseignements hémodynamiques très appréciables pour l’analyse de la physiologie de la cardiopathie. Le contexte d’une recherche de pathologie malformative impose également de rester « open » dans l’interprétation des images et d’éviter les conclusions hâtives. Dans tous les cas, le raisonnement doit, bien sûr, être cohérent avec la clinique et avec les lois de l’hémodynamique.
Les pathologies obstructives du cœur gauche
Le choc cardiogénique du nouveau-né est lié, dans l’immense majorité des cas, à des pathologies obstructives du cœur gauche au premier rang desquelles la coarctation de l’aorte, dont la forme extrême est l’interruption de l’arche aortique. Une sténose aortique doit également être surveillée très attentivement en raison de risque de décompensation cardiaque. Du fait de la circulation transitionnelle, qui dure de 2 à 10 jours, la fermeture du canal artériel peut être retardée avec, comme conséquence, une bonne adaptation du nouveau-né à la vie extra-utérine les premiers jours de vie et une apparition différée du choc cardiogénique ou d’une défaillance multiviscérale d’origine cardiaque. C’est un piège clinique lors de l’examen en salle de naissance et de l’examen de sortie. Or, l’absence de diagnostic en néonatologie pose un problème majeur. Dans une étude de cohorte californienne, sur 898 décès d’enfants par cardiopathie congénitale, 152 n’avaient pas eu de diagnostic(3). Leur âge médian de décès était de 13,5 jours et, dans plus de 50 % des cas (n = 78), celui-ci est survenu au domicile ou aux urgences.
La mise en évidence d’une asymétrie des cavités cardiaques par l’échographie anténatale constitue souvent le point d’appel pour une suspicion de coarctation de l’aorte. Dans l’idéal, il faut organiser la naissance ou un transfert précoce dans un centre disposant d’un service de chirurgie cardiaque pédiatrique. La prise en charge du nouveau-né comporte un examen clinique à la recherche d’une insuffisance cardiaque, d’une asymétrie tensionnelle et d’une différence de saturation sus- et sous-ductale, ainsi qu’une évaluation biologique et échographique. La mesure de la saturation à la main droite et au pied, si elle détecte une cyanose différentielle, permet de suspecter une coarctation alors que les pouls fœtaux sont encore palpés du fait d’un canal artériel perméable. Une coarctation sévère doit être suspectée en échographie si la fonction ventriculaire gauche est altérée. Un traitement par prostaglandine E1 devra être initié en attendant la chirurgie. Les enfants doivent bénéficier d’un suivi échographique biquotidien.
En ce qui concerne les autres pathologies obstructives gauches, comme la sténose aortique, elles se caractérisent aussi par une augmentation de la postcharge du cœur gauche mal tolérée par le nouveau-né. La naissance anormale de la coronaire gauche sur le tronc de l’artère pulmonaire (ALCAPA : Abnormal Left Coronary Artery from Pulmonary Artery) entraîne une myocardiopathie ischémique souvent sévère. C’est une malformation rare dont la mortalité atteint 90 % à 1 an pour les patients sans correction chirurgicale(4).
Les cardiopathies cyanogènes
Une classification anatomique des cardiopathies cyanogènes en trois groupes a été proposée. Elle est un peu artificielle dans la mesure où une cyanose peut révéler une cardiopathie obstructive du cœur gauche par le biais du shunt droitgauche ductal.
Le premier groupe est celui des anomalies de connexion artérielle ou veineuse, dont la plus fréquente est la transposition des gros vaisseaux (TGV). Chez le nouveau-né, on considère qu’une cyanose est une TGV jusqu’à preuve du contraire. La TGV est généralement bien tolérée, sauf en cas de foramen ovale très restrictif. L’échographie montre une image caractéristique en « canon de fusil » de l’aorte et de l’artère pulmonaire qui ont un trajet parallèle. Beaucoup moins fréquent, le retour veineux pulmonaire anormal total (RVPAT) entraîne un tableau sévère atelier 2 avec une détresse vitale. C’est une urgence chirurgicale.
Les cardiopathies dites à sang mélangé (ventricule unique), généralement mieux tolérées, constituent le deuxième groupe de cardiopathies cyanogènes. Le troisième est celui des obstacles droits à savoir l’atrésie pulmonaire à septum intact, la tétralogie de Fallot avec sa forme extrême, l’atrésie pulmonaire à septum ouvert et la malformation d’Ebstein.
Enfin, face à une cyanose différentielle liée à un shunt droit-gauche ductal, trois diagnostics sont possibles en fonction de la direction du shunt atrial. Un shunt droit-gauche atrial est très évocateur d’un RVPAT. Un shunt gauche-droit atrial doit faire penser à un obstacle gauche. Dans l’hypertension artérielle pulmonaire (HTAP) néonatale – principal diagnostic différentiel du RVPAT – le sens du shunt peut être variable, souvent bidirectionnel, mais aussi gauche-droit.
Coarctation de l’aorte.
ALCAPA (Abnormal Left Coronary Artery From the Pulmonary) : ischémie myocardique.
Transposition des gros vaisseaux (TGV).
Apect parallèle caractéristique des deux troncs artériels : en avant, l’aorte sortant du ventricule droit, en arrière l’artère pulmonaire sortant du ventricule gauche.
Tétralogie de Fallot.
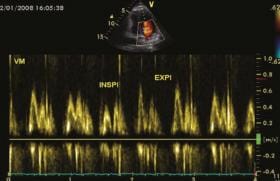
Flux Doppler continu sur la voie d’éjection du ventricule droit : flux véloce (4 m/s) témoignant d’une sténose, avec aspect «en lame de sabre» reflétant le caractère dynamique, typique d’une sténose infundibulaire.
"Publié dans le cahier 2 de Pédiatrie Pratique"
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :