Rythmologie et rythmo interventionnelle
Publié le 01 sep 2020Lecture 6 min
BAV complet survenant spontanément au décours d’une tachycardie par réentrée intranodale typique (TRIN)
Séverine PHILIBERT*, Gabriel LAURENT**, *Hôpital européen Georges Pompidou/CHIPS, Paris ; **CHU de Dijon
Bien qu’une tachycardie par réentrée intranodale (TRIN) soit une arythmie supraventriculaire fréquente chez les jeunes adultes, le site anatomique précis de son circuit et la nature des voies impliquées ne sont pas encore parfaitement établis. La survenue d’un bloc atrio-ventriculaire (BAV) au cours de cette tachycardie jonctionnelle (TJ) est une situation rare mais bien connue(1,2). Il s’agit le plus souvent d’un bloc 2:1, les blocs de plus haut degré étant rares. L’enregistrement intracardiaque d'un potentiel de His précédant les battements bloqués est utile pour déterminer le niveau du bloc (dans le noeud atrio-ventriculaire [NAV] ou en dessous). L’injection d’atropine peut également aider à préciser le niveau du bloc(3,4).
Nous présentons le cas exceptionnel d’un BAV du troisième degré au cours d’une TRIN induite lors d’une exploration électrophysiologique (EEP).
Histoire clinique
Une femme de 64 ans a bénéficié dans notre institution d’un bilan de palpitations à démarrages et fins abrupts. L’examen physique était normal et l’échographie transthoracique était sans particularité (ETT). Il n’y avait pas d’antécédents familiaux d’arythmie cardiaque ou de cardiomyopathie. Le bilan sanguin complet était sans particularité. À l’état basal, l’ECG de surface 12 dérivations était normal, aucune tachycardie n’avait pu être enregistrée jusqu’alors.
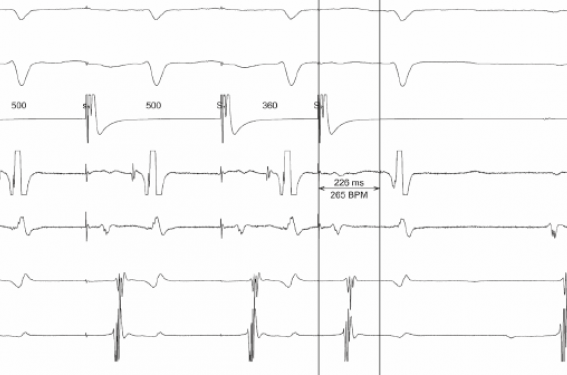
Elle a bénéficié d’une EEP qui a permis de mesurer les intervalles AH et HV respectivement à 120 ms et 35 ms en rythme sinusal. Il n’y avait pas d’anomalie de conduction AV, le point de Luciani-Wenckebach antérograde était atteint à 400 ms avec apparition d’un BAV 2:1 nodal à 350 ms. Ensuite, une TJ a été induite pendant la stimulation atriale (train S1 à 500 ms + S2 à 340 ms), avec un saut antérograde de 52 ms (figure 1).
Figure 1. (A) EEP, train de stimulation S1 à 500 ms + S2 à 360 ms, conduction AV à travers la voie rapide avec un intervalle AH à 226 ms. HRA : OD haute, HBED et HBEP : branche du His distal et proximal, DCS et DCP : SC distal et proximal. (B) EEP, stimulation avec un train S1 à 500 ms + S2 à 340 ms, conduction AV basculant sur la voie lente (saut de 52 ms) avec un intervalle AH de 278 ms, un écho nodal et le démarrage de la TRIN.
L’arythmie déclenchée présentait un cycle variable (de 368 à 402 ms). Une stimulation prématurée du ventricule droit en période réfractaire du His n’a pas raccourci le délai du retour atrial par la voie rapide, confirmant qu’il n’y avait pas de voie accessoire cachée (figure 2).
Figure 2. EEP. Une stimulation ventriculaire en période réfractaire du His ne change pas le cycle de la tachycardie (A-A et H-H identiques).
Quelques secondes après l’induction de la TJ, nous avons été surpris d’enregistrer un BAV complet (sans rythme sousjacent initialement puis avec un échappement ventriculaire). Ensuite, la conduction AV s’est améliorée sous la forme d’un BAV 2:1 puis une ESV spontanée a stoppé la tachycardie (figure 3).
Figure 3. (A) TRIN avec conduction nodale atrio-ventriculaire 2:1 soudaine. Intervalles A-A légèrement plus courts (de 416 à 408 ms). (B) TRIN en BAV de haut degré (sans échappement ventriculaire). Les intervalles A-A sont le plus court possible (372-374 ms). (C) Puis la conduction AV s’améliore partiellement en BAV 2:1 avant de se convertir spontanément en 1:1. Notons l’allongement de l’intervalle A-A immédiatement avant la restauration de la conduction AV en 1:1 (de 392 à 416 ms). (D) BAV nodal en 3:1 avec un intervalle A-A à 372 ms, puis la survenue d’une ESV spontanée qui stoppe la tachycardie et restaure un rythme sinusal sans trouble conductif (AH : 128 ms, HV : 36 ms).
Nous avons pu observer que, plus les intervalles A-A étaient courts (correspondant aux variations de cycle de la TJ), plus le degré du BAV était élevé. En pratique, en TRIN, avec une conduction AV en 1:1, l’intervalle A-A variait de 412 à 416 ms, en 2:1 de 404 à 408 ms et en BAV complet de 372 à 374 ms. Nous avons également eu l’occasion d’enregistrer un BAV 3:1 avec un intervalle A-A de 372 ms disparaissant après une ESV spontanée, rétablissant une conduction AV parfaitement normale à ce moment-là (AH : 128 ms, HV : 36 ms). Aucun potentiel de His n’a été enregistré en l’absence de battements ventriculaires.
Nous avons ensuite réalisé une ablation de la voie lente par cryothérapie. En fin de procédure, aucune anomalie de la conduction n’a été retrouvée et aucune tachycardie n’a pu être induite. Au cours des 12 mois de suivi, la patiente n’a pas présenté de récidive de palpitations alors qu’elle n’avait aucun traitement antiarythmique.
Discussion
La survenue d’un BAV2:1 au cours d’une TRIN est un phénomène rare mais classique. L’incidence de ce phénomène se situe entre 4 et 10 % des épisodes de TRIN induites au cours d’une EEP(5). Bien que l’ablation de la voie lente présente un taux de réussite élevé et reste aujourd’hui le « gold standard », la localisation exacte du circuit de réentrée n’est pas bien établie. L’hypothèse d’une voie commune inferieure (« Lower Common Pathway » LCP) entre le NAV et le His a été proposée par de nombreux auteurs. Anselm et coll. ont par exemple montré que la propagation simultanée de l’influx lors d’une TRIN se faisait vers l’oreillette (via la voie rapide) et pouvait se faire vers le faisceau His via la LCP. Celle-ci pourrait être présente chez 78 % des patients(6). À l’inverse, Jackman et coll. ont rapporté plusieurs observations suggérant qu’il n’y avait pas de LCP dans les TRIN typiques(7).
Concernant le niveau du bloc en TRIN, Ching Man et coll. ont montré qu’aucun potentiel hissien n’était enregistré devant les battements bloqués chez 40 % des patients en BAV 2:1 et que chez les patients restants, ce potentiel pouvait être normal ou réduit en amplitude (dépendant de la localisation intra-hissien distal ou proximal). Cependant, indépendamment de la présence ou non d’un potentiel hissien, si le BAV persiste après l’administration d’atropine, cela suggère que le site du bloc est infranodal. Concernant les caractéristiques du bloc en tachycardie, délivrer une ESV au cours d’un BAV 2:1 peut améliorer la conduction AV en 1:1, ce qui est en faveur du caractère fonctionnel du bloc(5). Au démarrage d’une TRIN avec un cycle court, le tissu de His-Purkinje peut en effet présenter des périodes réfractaires longues, ce qui peut conduire à un bloc AV en phase 3(8). C’est l’hypothèse que nous avons émise dans le cas de notre observation puisque le degré du bloc dépendait du cycle de la tachycardie. Par ailleurs, la prévalence d’une résistance de la voie rapide (rétrograde) à l’adénosine triphosphate (ATP) est comparable chez les patients avec ou sans TRIN typique (un tiers des cas). Cette constatation pourrait s’expliquer par la présence d’une voie ou tractus intranodal isolé, aux propriétés semblables à celles du tissus de Purkinje ou d’une connexion atrio-nodale supérieure avec la région nodo-hissienne(9-11).
Dans notre observation, nous avons montré que plus l’intervalle A-A était court (cycle court de la TRIN), plus le degré du BAV était élevé. Cela suggère que le BAV était fonctionnel, qu’il soit situé dans la région nodale ou intra-hissienne proximale (absence de His enregistrée avant les battements bloqués). Malheureusement, nous n’avons pas eu la chance de perfuser de l’atropine ou de délivrer une ESV pour confirmer le mécanisme exact du bloc.
Conclusion
Nous avons montré un cas exceptionnel de BAV de haut degré spontané au cours d’une TRIN typique induite lors d’une EEP pour palpitations. Le raccourcissement des intervalles A-A précédant chaque épisode de bloc et le prolongement des intervalles A-A immédiatement avant la restauration de la conduction AV sont en faveur d’un mécanisme fonctionnel. L’absence de potentiel de His enregistrée pendant le BAV serait en faveur d’un bloc nodal ou proximal intra-hissien. Après l’ablation de la voie lente par cryothérapie nous avons pu confirmer l’intégrité de la conduction nodo-hissienne.
En pratique
▸ Le BAV complet au cours d’un TRIN est très rare, il s’agit le plus souvent d’un BAV 2:1.
▸ Au cours d’une TRIN, l’absence de correction d'un BAV complet en conduction 1:1 sous perfusion d’atropine est en faveur d’un bloc infra-hissien.
▸ L’amélioration de la conduction 2:1 en 1:1 par une ESV peut indiquer que (indépendamment de la présence ou de l'absence d'un potentiel de His devant les battements bloqués), le BAV est infranodal et fonctionnel (intra-hissien proximal).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :







