Études
Publié le 14 déc 2016Lecture 6 min
Faut-il fermer les FOP après RESPECT ?
P. AUBRY, J.-M. JULIARD, É. BROCHET, Département de cardiologie, CHU Bichat-Claude Bernard, Paris
CNCF
Une fusion incomplète du septum primum avec le septum secundum rend possible une communication entre les circulations veineuse et systémique au niveau de la cloison interauriculaire. Un shunt droit-gauche via un foramen ovale perméable (FOP), diagnostic échographique transthoracique avec épreuve de contraste, est retrouvé dans 15 % de la population générale(1). Un FOP est donc d’abord une particularité anatomique restant asymptomatique le plus souvent. La responsabilité du FOP pour expliquer une embolie paradoxale avec passage d’un thrombus veineux dans la circulation systémique est connue de longue date. Elle est même démontrée avec visualisation échographique d’un thrombus franchissant le septum interauriculaire. Cependant, le diagnostic d’accident ischémique cérébral (AIC) par embolie paradoxale n’est généralement que probable une fois le bilan étiologique réalisé.
Doit-on considérer le FOP, particularité anatomique qui deviendrait alors pathologie cardioembolique, dans la liste étiologique d’un AIC ? : la question persiste. Les études cas-témoins avaient montré une prévalence du FOP nettement plus élevée (40 % en moyenne) chez les patients avec AIC d’origine indéterminée. La proportion de ces AIC appelés aussi cryptogéniques restait importante (25 %), particulièrement dans une population jeune (< 40 ans) et interrogative sur le risque de récidive. Il est tentant de vouloir diminuer cette prévalence en identifiant une cause, le FOP, à certains AIC. Néanmoins, un lien statistique entre la présence d’un FOP et la survenue d’un AIC n’est pas forcément un lien de causalité. On estime que la moitié des 40 % de FOP identifiés après un AIC d’origine indéterminée, serait incidente. Une méthode pour démontrer que la présence d’un FOP n’est pas toujours fortuite, est de proposer sa correction par une technique interventionnelle et d’observer une réduction significative du risque de récidive d’AIC. Les études de supériorité réalisées dans ce sens (CLOSURE I, PC Trial et RESPECT) n’avaient pas validé l’hypothèse choisie et ont été considérées négatives. RESPECT(2) était l’étude avec le plus grand nombre de patients inclus (980). Après la survenue de 25 récidives d’AIC avec un suivi médian de 2,1 années, le recrutement a été interrompu selon le protocole. En intention de traitement, 6 événements ont été observés dans le groupe fermeture (avec une prothèse AMPLATZER™ PFO Occluder) et 19 dans le groupe médical (antiagrégants plaquettaires ou anticoagulants oraux ou en association). La différence d’événements entre les deux groupes n’était pas significative (HR = 0,49 ; IC95% : 0,22 à 1,11 ; p = 0,08). Le risque annuel de récidive neurologique était faible : 0,66 % dans le groupe fermeture et 1,38 % dans le groupe médical. Les échecs des études précitées ont été analysés. La durée modeste des suivis (2,6 ± 2,0 ans en moyenne dans RESPECT) n’avait pas permis de colliger beaucoup d’événements dont le taux a toujours été sur-estimé dans les groupes médicaux. Une récidive d’AIC peut avoir une étiologie claire (non diagnostiquée au moment de l’inclusion) et ne peut donc plus être classée comme une récidive d’AIC cryptogénique. La fermeture percutanée n’aura bien entendu aucun effet préventif sur un AIC secondaire à une fibrillation atriale ou une maladie des petits vaisseaux cérébraux.
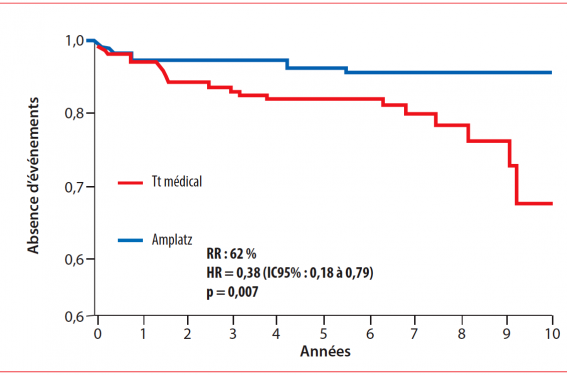
Dans le protocole de RESPECT, il a été prévu une analyse post hoc des données avec une prolongation du suivi initial selon la position de la Food and Drug Administration (FDA) sollicitée depuis plusieurs années par la société St. Jude Medical. Cette dernière souhaite obtenir une autorisation de commercialisation sur le marché nord-américain de la prothèse AMPLATZER™ PFO Occluder. Les résultats de RESPECT avec cette extension de suivi (médiane à 5,9 ans) viennent d’être présentés au récent TCT 2016 (Transcatheter Cardiovascular Therapeutics) à Washington. L’analyse de ce suivi prolongé (5,1 ± 2,7 ans en moyenne) a permis de colliger 21 événements supplémentaires (tous des AIC non fatals) avec un total de 46 événements et une nouvelle répartition entre le groupe fermeture (18 AIC) et le groupe médical (28 AIC). Cette différence est significative (mais de peu) en intention de traitement (HR = 0,55 ; IC95% : 0,305 à 0,999 ; p = 0,046). Parmi les 46 AIC recensés, 13 (28 %) avaient une étiologie en dehors du FOP (principalement une maladie des petits vaisseaux cérébraux et une origine cardio-embolique dont 4 cas de fibrillation atriale). Ainsi, 33 événements (72 %) restaient d’origine indéterminée en dehors du FOP. Le risque de récidive d’AIC cryptogénique était significativement plus faible (HR = 0,38 ; IC95% : 0,18 à 0,79 ; p = 0,07) dans le groupe fermeture en comparaison avec le groupe médical (figure). Cette étude, pas encore publiée, devra être interprétée avec les limites signalées par les présentateurs et les commentateurs (analyse post hoc, proportion de patients perdus de vue, qualité du bilan étiologique en cas de récidive d’AIC). Néanmoins, il s’agit de la première démonstration dans une étude randomisée d’une association entre la fermeture percutanée d’un FOP et une réduction significative (-62 %) de récidive d’AIC d’origine indéterminée.
Figure. Comparaison du risque de récidive d’accident ischémique cérébral d’origine indéterminée entre le groupe fermeture percutanée (ligne bleue) et le groupe médical (ligne rouge) dans l’étude RESPECT avec un suivi prolongé. D’après Thaler DE et al. TCT 2016.
Ces résultats expliquent le vote réalisé en mai 2016 lors d’une session de la FDA consacrée à l’approbation pré-marché (Pre Market Approval) de la prothèse AMPLATZER™ PFO Occluder. Le panel de 16 membres a estimé majoritairement (9 voix pour et 7 voix contre) que la prothèse était efficace pour prévenir une récidive après un AIC en relation présumée avec une embolie paradoxale. Le résultat de ce vote a conduit à une approbation très récente (octobre 2016) par la FDA de la mise sur le marché nord-américain de la prothèse avec l’intitulé suivant : “AMPLATZER™ PFO Occluder is indicated for percutaneous transcatheter closure of a patent foramen ovale (PFO) to reduce the risk of recurrent ischemic stroke in patients, predominantly between the ages of 18 and 60 years, who have had a cryptogenic stroke due to a presumed paradoxical embolism, as determined by a neurologist and cardiologist following an evaluation to exclude known causes of ischemic stroke”. Cet avis qui a réjoui la majorité des cardiologues interventionnels et certains neurologues, arrive cependant dans une réglementation scientifique très défavorable à la fermeture percutanée du FOP. Dans les recommandations nord-américaines les plus récentes des sociétés cardiologique et neurologique (AHA/ASA), la fermeture d’un FOP n’est pas recommandée (classe III) après un AIC ou un AIT cryptogénique en l’absence de thrombose veineuse profonde (Stroke 2014). Très récemment (certains l’interprètent comme une provocation), l’American Academy of Neurology (AAN) indique dans une Practice Advisory que l’on ne devrait pas proposer de fermeture percutanée de FOP en dehors de la recherche, et qu’en cas de récidive d’AIC sous antiagrégants plaquettaires, un traitement anticoagulant oral devrait être privilégié(3).
Qu’en est-il en France ? On rappelle qu’il n’existe pas d’acte classant (CCAM) permettant le remboursement d’une prothèse utilisée en prévention neurologique pour la fermeture d’un FOP. La dernière position de la Haute Autorité de santé (février 2015) indique que la fermeture d’un FOP après un premier AIC ou un accident ischémique transitoire n’est pas recommandée. Il faut souhaiter que les autorités de tutelle comprennent que la création d’un acte classant permettra de proposer un traitement efficace à une population à risque bien sélectionnée et qu’elle ne conduira pas obligatoirement à des excès s’il est indiqué qu’une collaboration étroite entre les neurologues (diagnostic d’AIC sans origine déterminée) et les cardiologues (réalisation de la fermeture percutanée) existe. Après la Heart Team pour les coronaropathies et les valvulopathies, la Stroke Team sera la plus à même de porter les indications. Rappelons que l’on discutera toujours d’un traitement préventif, et qu’il faudra accepter les risques iatrogènes d’un traitement qui peut-être ne servira jamais, comme on le fait régulièrement avec les anticoagulants oraux en cas de fibrillation atriale. En souhaitant une évolution règlementaire en France, signalons que les résultats de deux études randomisées sur le sujet sont attendus en 2017 (CLOSE et REDUCE), et qu’il existe un score utile (RopE) pour sélectionner les patients qui pourraient bénéficier le plus (score ≥ 7) d’une fermeture percutanée d’un FOP (tableau). L’autorisation d’un dispositif médical par la FDA a généralement un impact sur les pratiques au-delà des frontières des États-Unis d’Amérique. Attendons donc sereinement l’avis des autorités de tutelle, évitons les querelles entre cardiologues et neurologues comme outre-Atlantique, et travaillons ensemble pour réduire le risque de récidive chez nos patients, parfois très jeunes, après un AIC d’origine indéterminée.
AIC : accident ischémique cérébral ; AIT : accident ischémique transitoire
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :