Publié le 01 avr 2008Lecture 15 min
L'infarctus indolore : une situation fréquente
S. WEBER, hôpital Cochin, Paris
La fréquence des infarctus indolores est difficile à établir et varie avec le moyen diagnostique utilisé. Il faut souligner la forte prévalence du diabète. Deux situations bien différentes en pratique doivent être envisagées :
• le diagnostic des phases aiguës des infarctus indolores se masquant donc derrière une autre symptomatologie,
• les moyens du diagnostic rétrospectif d’un infarctus passé totalement inaperçu et la prise en charge de ce type de patient.
La douleur : un symptôme inconstant
Le caractère variable d’un sujet à l’autre, inconstant et même « facultatif » de la perception consciente de la douleur coronaire fait partie des grands classiques de la cardiologie. La perception et l’intégration cérébrale de la douleur liée à l’ischémie et à la nécrose cellulaire myocardique empruntent des cheminements viscéro-sensitifs bien connus partant des viscero-récepteurs noci-ceptifs intramyocardiques dont le message est véhiculé par des fibres sympathiques vers les centres de régulations cardiovasculaires du tronc cérébral. La sensation douloureuse elle-même est « projetée » sur le précordium, la mandibule, les membres supérieurs (plus à gauche qu’à droite) selon une répartition nous renvoyant à nos lointains souvenirs d’embryologie du début de nos études médicales… Ce circuit d’alarme est parfaitement performant dans environ 60 à 70 % des cas. Dans 10 à 15 % des cas, la douleur est présente mais moins typique soit dans sa perception, soit dans ses projections. Dans 15 à 20 % des cas, enfin, la douleur peut être totalement absente.
Parfois, l’explication de ce déficit de perception douloureux est limpide. Il s’agit du diabète notamment sévère dont le dysfonctionnement du système nerveux autonome comporte l’abolition de la perception des signaux viscéro-sensitifs en provenance du cœur. La douleur peut cependant être totalement absente chez un sujet coronarien normoglycémique, probablement avec une fréquence plus importante dans les tranches d’âges plus élevées.
Une fréquence difficile à chiffrer
La prévalence exacte des formes indolentes d’infarctus est difficile à préciser puisqu’elle dépend :
– des caractéristiques de la population étudiée (moyenne d’âge, prévalence du diabète),
– et plus encore des moyens diagnostiques que l’on s’est fixé pour établir le diagnostic alors même que le symptôme cardinal, la douleur, est absente !
Si des chiffres précis sont en pratique difficiles à établir, il n’y a guère de doute qu’il s’agit là d’une situation fréquente concernant des patients dont le pronostic est particulièrement hypothéqué car :
– l’absence de douleur retarde ou empêche la prise en charge initiale, et donc la mise en œuvre des thérapeutiques de reperfusion,
– la population concernée a probablement un risque « de base » plus élevé notamment du fait de la forte prévalence du diabète.
Diagnostic à la phase aiguë des infarctus indolores
Indolore ne signifie donc pas asymptomatique… Le diagnostic d’infarctus myocardique aigu, transmural (avec sus-décalage de ST) ou non transmural doit être évoqué devant un certain nombre de tableaux cliniques ne comportant aucun élément de douleur thoracique constrictive.
Deux situations sont « classiques » de diagnostic relativement aisé puisque l’infarctus myocardique fait clairement partie de la « check list » des diagnostics à envisager.
Une défaillance ventriculaire gauche aiguë
La défaillance ventriculaire aiguë, généralement œdème aigu pulmonaire ou plus rarement de l’insuffisance cardiaque globale. Même en l’absence de toute douleur sténo-cardiaque, l’insuffisance coronaire aiguë vient en première ligne des étiologies à rechercher. La pratique d’un électrocardiogramme est systématique, son analyse est toujours scrupuleuse (ce n’est pas un ECG de routine !) La pratique d’une échographie est quasi constante, de même que le dosage des marqueurs biologiques de nécrose TROPONINE et/ou CPK.
Le diagnostic est aisément établi. En revanche, parfois le plus difficile en l’absence de marqueur douloureux, est de dater le début précis des symptômes et donc de déterminer si l’on est « encore » dans des délais raisonnables pour espérer un bénéfice d’une reperfusion précoce.
La réponse à cette question très pratique me paraît simple. Si cet infarctus indolore se complique d’un OAP c’est qu’il est grave, engageant le pronostic à court et moyen termes et méritant donc la prise en charge thérapeutique la plus énergique possible. Même si l’on est possiblement, voire même probablement au-delà des 6 à 12 premières heures, la pratique d’une coronarographie urgente est indiquée sauf, bien entendu, âge extrême ou comorbidité rédhibitoire. S’il existe une occlusion coronaire, celle-ci mérite une reperfusion immédiate si les conditions techniques s’y prêtent. « Au pire », si l’on est vraiment tardif, ce geste n’aura pas grand impact sur le pronostic mais n’aura pas non plus d’effet négatif (les études de reperfusions tardives n’ont pas montré de bénéfice significatif mais n’ont fort heureusement pas non plus objectivé de détérioration du pronostic). Si, par contre la désocclusion aura été précoce, l’amplitude du bénéfice sera, dans ce tableau de dysfonction ventriculaire gauche aiguë, particulièrement important justifiant de proposer cette attitude à tous les patients.
Un trouble du rythme
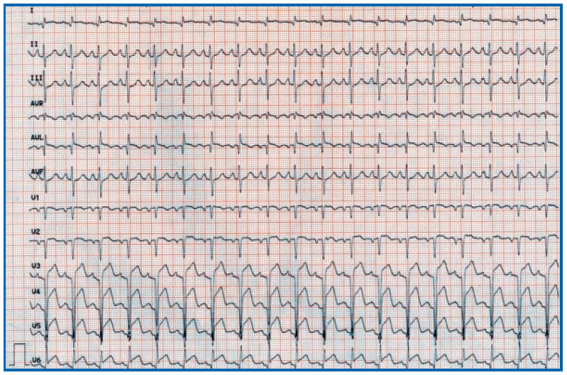
Le bilan étiologique d’un trouble du rythme ventriculaire (extrasystolie polymorphe, tachycardie ventriculaire) amène, notamment chez les sujets à risques à évoquer un infarctus myocardique aigu sous-jacent. L’électrocardiogramme et l’échographie sont d’interprétation difficile en pleine tachycardie ! L’élévation modérée de la troponine peut s’expliquer par la tachycardie à elle seule. Le diagnostic n’est donc pas toujours évident et doit être recherché avec acharnement ; facilité bien sûr le rétablissement du rythme sinusal.
Une fibrillation auriculaire est un événement beaucoup plus banal et a priori à juste titre beaucoup moins évocateur de syndrome coronaire aigu qu’une tachycardie ventriculaire. Certains infarctus inférieurs et latéraux totalement indolores peuvent se compliquer d’une fibrillation auriculaire à la phase aiguë. Sans être aussi prioritaire que pour un trouble du rythme ventriculaire, la recherche d’un infarctus sous-jacent, par les dosages des marqueurs biologiques et surtout la relecture de l’ECG et de l’échographie après retour au rythme sinusal est nécessaire.
L’infarctus peut mimer un syndrome douloureux abdominal, voire un abdomen aigu chirurgical, notamment lorsque le maximum de la douleur est épigastrique et qu’il existe des signes vagaux d’accompagnement, responsables de nausées et de vomissements. Il s’agit d’un grand classique bien connu des chirurgiens urgentistes et anesthésistes. La réalisation d’un électrocardiogramme devant un « abdomen aigu » doit rester la règle sauf, bien sûr, lorsqu’un diagnostic d’appendicite aiguë est évident chez un patient d’une vingtaine d’années.
Au-delà de l’électrocardiogramme, la suite de la démarche diagnostique dépendra bien sûr de l’enquête digestive. Si l’électrocardiogramme est normal ou subnormal, et si une pathologie abdominale a été clairement authentifiée, le doute est levé. Si par contre, l’enquête étiologique digestive reste infructueuse, la recherche d’un infarctus myocardique devra être accentuée avec dosage des marqueurs spécifiques, réalisation d’une échographie cardiaque et demande rapide d’un avis spécialisé en cardiologie. Préconiser le dosage systématique de la troponine devant tout syndrome douloureux abdominal n’est pas forcément une « bonne idée ». Le nombre de faux positifs retardant la prise en charge chirurgicale abdominale pouvant l’emporter sur les quelques infarctus myocardiques qui seraient plus précocement diagnostiqués.
L’accident vasculaire cérébral à type de ramollissement, volontiers relativement sévère, est un mode non exceptionnel de révélation d’un infarctus indolore. Nous avons eu un exemple récent dans le service (figures 1,2 et 3). Le lien de cause à effet entre infarctus et AVC n’est pas univoque ; le plus souvent il s’agit de la migration cérébrale d’un thrombus mural sur un infarctus antéro-apical ; plus occasionnellement, il peut s’agir, sur une circulation cérébrale préalablement très altérée, des conséquences d’une hypotension, elle-même consécutive à un bas débit et/ou un trouble du rythme ou de la conduction. La pratique d’un ECG est elle aussi systématique à la phase aiguë des AVC. En revanche, son interprétation n’est pas univoque puisque les troubles de repolarisation parfois assez spectaculaires sont relativement fréquents dans les premières heures et premiers jours d’un accident vasculaire cérébral important. La limitation des troubles de repolarisation à un territoire coronaire précis, l’existence de signes en miroir, l’ébauche d’une onde Q orientent bien sûr le diagnostic vers un infarctus amenant à doser les marqueurs et à pratiquer l’échographie cardiaque. Parfois, ce n’est que quelques jours plus tard, dans le cadre du bilan étiologique de cet AVC comportant généralement une échographie cardiaque, que le diagnostic sera rétabli.
Figure 1. Infarctus antéro-apical révélé par une hémiplégie.
Figure 2. Scanner : ramollissement sylvien droit.
Figure 3. Ventriculographie : akinésie antéro-apicale.
Syncope et malaises vagaux :
- La syncope isolée à l’emporte-pièce type Adams Stokes n’est que rarement révélatrice d’un infarctus du myocarde, indolore, correspondant alors soit à un trouble du rythme ventriculaire très rapide, soit à un BAV paroxystique. Cette éventualité est cependant relativement rare car ces deux complications de l’infarctus surviennent généralement sur des nécroses graves dont la tolérance hémodynamique est médiocre et dont la symptomatologie se limite rarement à une syncope isolée ;
- Le malaise vagal sans douleur est par contre un mode de révélation relativement fréquent. Le tableau est généralement assez riche, comportant sueurs, nausées, vomissements et lipothymies plus fréquemment que syncope vraie. Ce syndrome vagal peut parfois s’enrichir de symptômes plus insolites mais devant mettre le clinicien en alerte, il s’agit du hoquet tenace et des bâillements incoercibles. Ces syndromes vagaux sévères correspondent généralement à des nécroses inférieures. L’électrocardiogramme peut objectiver en dehors des signes de l’infarctus en phase aiguë, un trouble supra-hissien de la conduction auriculo-ventriculaire ou une bradycardie sinusale importante. Le recueil de V7 V8 V9 V3R V4R est encore plus indispensable qu’à l’accoutumée pour ne pas méconnaître une nécrose postérieure « pure » ou une extension droite de la nécrose relativement fréquente dans cette situation et particulièrement mal tolérée si la bradycardie est importante.
Le « malaise chez un diabétique » peut être une circonstance de révélation particulièrement trompeuse de l’infarctus. Il s’agit bien sûr du malaise vagal précédemment évoqué compliquant une nécrose inférieure indolore. Elle peut prêter à confusion avec un banal malaise hypoglycémique lorsqu’il s’agit d’un diabétique insulinodépendant.
Si les symptômes ne régressent pas franchement et rapidement après resucrage ou injection, de glucagon, le diagnostic d’infarctus indolore compliqué de réaction vagale doit être systématiquement envisagé.
La dernière éventualité et beaucoup plus difficile à cerner mais non exceptionnelle chez les patients très âgés ou atteints d’une affection chronique évoluée cachectisante, la survenue d’un infarctus peut se traduire par un « décrochage » brutal d’un état général déjà médiocre… Cette définition très vague correspond malheureusement à la réalité clinique. Penser au diagnostic dans cette éventualité et effectuer les examens correspondants n’est pas évident. Mais les conséquences de la méconnaissance du diagnostic sur un tel terrain sont-elles réellement significatives » ?
Diagnostic rétrospectif d’un infarctus dont la phase aiguë est passée inaperçue
Il s’agit d’une situation fréquente posant à la fois des problèmes de confirmation du diagnostic et de prise en charge thérapeutique. Nous allons tout d’abord envisager les diverses circonstances de ce diagnostic rétrospectif, puis tenter de définir la prise en charge thérapeutique.
Découverte d’un infarctus sur un ECG « de dépistage ».
ECG « de dépistage » signifie ECG effectué sur une population non sélectionnée sans point d’appel clinique ni sur risque particulier à l’occasion par exemple d’un bilan préopératoire chez un patient de plus de 50 ans ou d’une démarche préventive type bilan sécurité sociale. La démarche diagnostique est difficile si l’on souhaite afficher une bonne sensibilité et une bonne spécificité. Une bonne sensibilité suppose bien sûr une vigilance soutenue à la recherche d’anomalies électrocardiographiques parfois discrètes, ce qui n’est pas un mince défi lorsque l’on doit analyser un nombre important de tracés, la plupart normaux, et sans point d’appel clinique d’orientation. L’analyse automatisée des tracés ne représente qu’une réponse très partielle à ce problème. Les anomalies ECG « marqueuses » de l’infarctus sont au premier chef, l’onde Q de nécrose, son équivalent le « rabotage » des ondes R. Il peut aussi s’agir de troubles fixés ischémiques de repolarisation témoins d’un infarctus non transmural ancien ou d’un bloc de branche gauche dont l’un des mécanismes, certes (minoritaire) est un infarctus myocardique passé inaperçu.
Parfois le diagnostic est évident avec des ondes Q larges et profondes sur un électro ne comportant aucun facteur confondant. Parfois le diagnostic est plus difficile lorsque, notamment en D2 D3 VF quand les ondes Q sont aux limites des critères de voltage admis, lorsque les ondes Q ne sont pas franchement concordantes sur un territoire coronaire précis ; lorsqu’il existe un trouble conductif : bloc gauche bien sûr mais aussi bloc incomplet gauche et certaines formes d’hémibloc.
L’échographie cardiaque est l’examen complémentaire simple à demander pour étayer ou infirmer le diagnostic électrocardiographique.
Reconnaissons que cette échographie apporte facilement la confirmation du doute électrocardiographique lorsque les signes d’infarctus sont francs et le territoire concerné important, c’est-à-dire dans les situations où le diagnostic était hautement suspect !
En revanche, lorsque le territoire concerné est plus petit, notamment en inférieur ou en latéral, les données de l’échographie sont parfois moins tranchées, la réalité d’une « petite zone d’hypokinésie inférieure » pouvant être discutable surtout lorsque l’attention de l’échocardiographiste aura été spécifiquement attirée sur ce territoire, mais on ne peut pas non plus demander une échographie sans en justifier l’indication et de surcroît l’échographiste est assez souvent le cardiologue ayant analysé en première intention le tracé suspect… C’est à ce stade que la première prise de décision est difficile. Si le tracé n’était que « suspect » et l’échographie cardiaque strictement normale, est-il ou non raisonnable d’arrêter là le bilan étiologique ? Cette décision est difficilement modélisable et doit prendre en compte le niveau du risque coronaire absolu.
Si le diagnostic d’infarctus ancien passé inaperçu est probable ou même raisonnablement possible, la suite de la prise en charge doit comporter un test de recherche et d’évaluation de l’ischémie et une imagerie coronaire.
Le test de détection de l’ischémie gagne à être pratiqué avant l’imagerie coronaire car la présence et la sévérité d’une ischémie indolore fait bien entendu partie intégrante des éléments pouvant amener à l’indication d’un geste de revascularisation. L’épreuve d’effort simple est le test d’ischémie le mieux adapté en première intention puisque cette prise en charge diagnostique suppose aussi la réalisation d’une imagerie. Les techniques scintigraphiques ou l’échographie de stress ne seront à ce stade proposées que s’il existe une impossibilité technique à la réalisation de l’épreuve d’effort.
S’il existe une ischémie myocardique indiscutable et significative, la réalisation d’une coronarographie doit être envisagée, précédée d’une étude de la viabilité myocardique si le territoire akinétique constaté à l’échographie est franchement étendu. Si la probabilité de mise en évidence d’une ou plusieurs lésions anatomiquement menaçantes est élevée la « coronarographie classique » est indispensable pour poser l’indication et réaliser (si angioplastie) un geste de revascularisation.
S’il n’y a pas d’ischémie induite par l’effort et/ou si celle-ci est de niveau modeste, la réalisation d’un angioscanner coronaire est probablement le meilleur choix confirmant le diagnostic de coronaropathie et identifiant les patients, probablement minoritaires dans ce sous-groupe, pouvant relever d’une indication de revascularisation de première intention et nécessitant donc la réalisation d’une coronarographie invasive.
Découverte d’un infarctus silencieux chez le coronarien chronique
La maladie coronaire est déjà connue et diagnostiquée soit au décours d’un épisode coronaire aigu symptomatique ou d’un angor d’effort, soit à l’occasion d’une démarche préalable de dépistage. Le fait qu’un premier épisode coronaire ait été « normalement » symptomatique n’exclut pas qu’une rechute d’infarctus du myocarde puisse être indolore. Le diagnostic d’infarctus indolore est établi :
– sur un simple ECG de surveillance par comparaison aux tracés précédents ;
– sur une technique d’imagerie non invasive notamment scintigraphie ;
– lors d’une réévaluation de la fonction ventriculaire gauche lorsqu’un nouveau territoire hypo ou akinétique et individualisé par rapport à un tracé de référence. Il s’agit d’un malade déjà diagnostiqué, exploré et traité. Les conséquences thérapeutiques du diagnostic rétrospectif d’un nouvel infarctus doivent être analysées au cas par cas. La décision de pratiquer ou non une coronarographie (généralement une nouvelle coronarographie chez un patient déjà exploré) dépend bien sûr de l’état anatomique antérieurement connu du réseau coronaire, de la qualité du traitement médicamenteux effectivement reçu par le patient (améliorable ou non) et du niveau de dysfonction ventriculaire gauche constaté.
Bien souvent, surtout lorsque la fonction gauche s’est significativement dégradée du fait de la survenue de cet infarctus silencieux, il est utile d’effectuer une étude de la viabilité du territoire nouvellement akinétique avant d’effectuer la coronarographie.
L’existence ou non d’une viabilité résiduelle importante est l’un des éléments de la décision de la revascularisation. Cette découverte peut amener à renforcer le traitement médicamenteux en cours aussi bien en ce qui concerne les antiischémiques que les statines (en fonction des objectifs de LDL-cholestérol) et éventuellement les antiagrégants, encore que les indication de passage à une bithérapie antiagrégante devant une telle constatation n’ait pas été réellement validée.
Le bilan étiologique d’une insuffisance cardiaque
La recherche d’un infarctus silencieux.
Il s’agit d’une situation diagnostique relativement facile, la cardiopathie ischémique venant au premier rang des étiologies à évoquer. L’ECG et l’échographie cardiaque souvent parlant retrouvant une séquelle d’infarctus transmural électrique et un territoire akinétique échographique correspondant. Parfois, notamment chez les sujets âgés, l’électro est moins parlant, les troubles conductifs sont fréquents et l’hypokinésie est globale à l’échographie. Le caractère global de l’hypokinésie est parfaitement compatible avec un diagnostic de cardiopathie ischémique. Sauf contre-indication extracardiaque, la réalisation d’une coronarographie est systématique. Si la maladie coronaire se confirme, les indications dépendron bien sûr de la viabilité myocardique.
Le vrai faux infarctus silencieux ou le syndrome de la Belle au Bois Dormant.
Il s’agit d’une situation non exceptionnelle. Un infarctus transmural est diagnostiqué devant la présence d’onde Q de nécrose sur un ECG systématique chez un patient asymptomatique. L’échographie confirme le diagnostic en objectivant une plaque akinétique. Deux explications sont possibles :
– soit il s’agit effectivement d’un infarctus silencieux passé cliniquement inaperçu ;
– soit il n’y a pas eu de scène douloureuse thoracique parce qu’il n’y a pas eu d’infarctus ! Il s’agit en fait d’une hibernation myocardique consécutive à la diminution progressive du débit sanguin coronaire dans un territoire myocardique non accompagné du développement suffisant d’une circulation collatérale.
Une hibernation profonde peut parfaitement être à l’origine de l’abolition complète de l’activité électrique du territoire myocardique concerné, qui est bien évidemment également akinétique, et qui génère de magnifiques ondes Q.
Dans cette éventualité, le territoire akinétique, correspondant peut-être à l’échographie de stress, « réveillé » par de fortes doses de dobutamine ou à l’IRM, démontre sa viabilité par exemple en ne captant pas le gadolinium. Cette éventualité est importante à connaître, car s’il s’agit d’une hibernation profonde et non pas d’une nécrose, une récupération de la force contractile est possible, et même probable après revascularisation.
Conséquences thérapeutiques du diagnostic d’infarctus silencieux
Lorsque le diagnostic a été établi chez un patient asymptomatique, les conséquences thérapeutiques sont bien entendu considérables.
Il s’agit d’un coronarien, il est largement établi que le pronostic ultérieur peut être profondément amélioré par la mise en route des mesures de préventions secondaires : contrôle des facteurs de risque, antiagrégants, statines, bêtabloquants, IEC chez le diabétique ou lorsque la fonction gauche est altérée. Il s’agit probablement là, en terme de service rendu, du principal acquis du dépistage de l’infarctus indolore.
Les indications de revascularisation chez ce patient asymptomatique sont réelles mais doivent rester mesurées. Il s’agit de l’une des nombreuses situations de pathologies coronaires où la réalisation d’une imagerie coronaire est utile, voire indispensable à l’établissement du diagnostic et plus encore du pronostic, mais où il faut savoir, une fois l’imagerie coronaire effectuée, restreindre ses ardeurs revascularisatrices et réserver les indications d’angioplastie ou de pontage :
- aux patients porteurs de lésions à franchement haut risque anatomique (tronc commun, IVA proximale, tronculaire sévère) et aux patients conservant une ischémie résiduelle malgré un traitement médicamenteux ;
- aux patients dont la fonction gauche est altérée surtout, bien sûr, s’il existe une importante viabilité myocardique et donc de fortes possibilités d’améliorer la contractilité après revascularisation.
Si le diagnostic d’infarctus silencieux a été effectué chez un coronarien connu, l’implication thérapeutique reste non négligeable comportant une rediscussion, et assez souvent un renforcement du traitement médicamenteux et une rediscussion des indications de revascularisation.
Enfin, la survenue de cette « rechute » coronaire sans symptôme, cette défaillance du signal d’alarme douleur, amènent à renforcer la surveillance diminuant l’espacement de la réalisation de certains examens complémentaires simples dont le banal ECG de repos.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :