Publié le 04 déc 2012Lecture 8 min
Associations antihypertensives : jusqu’où aller ?
C. LAMBERT, Paris
Comme l’ont montré plusieurs études, l’inertie thérapeutique est une des causes du mauvais contrôle de l’HTA en pratique. Mais jusqu’où aller dans les associations thérapeutiques pour atteindre les objectifs thérapeutiques ? L’étude BP-CRUSH apporte de nouveaux éléments supplémentaires pour répondre à cette question.
Est-il encore nécessaire de le rappeler, l’hypertension artérielle (HTA) est un facteur de risque cardiovasculaire majeur, toutes les études sont convergentes sur ce point. Selon l’OMS, il s’agit du principal facteur de risque cardiovasculaire auquel on attribue 13 % de l’ensemble de la mortalité dans le monde, soit 8 millions de décès annuels(1). Cette réalité est maintenant connue de l’ensemble des médecins, mais elle doit être mise en perspective avec un autre chiffre, celui du contrôle peu satisfaisant de la plupart des patients hypertendus.
Des données épidémiologiques insatisfaisantes
Malheureusement sur ce point aussi, toutes les études convergent. Ainsi, aux Etats-Unis, l’enquête menée de 2007 à 2008 a montré que sur les 73 % de sujets hypertendus recevant un traitement, environ 50 % d’entre eux n’atteignent pas les objectifs thérapeutiques (PA ≤ 140/90 mmHg). Et la France n’est pas mieux lotie. Sur la même période, les études épidémiologiques montrent que seulement la moitié des patients (50,9 %) sont correctement équilibrés(2) (≤ 140/90 mmHg). Globalement, dans 6 pays développés où les maladies cardiovasculaires représentent la deuxième cause de décès, le nombre de patients atteignant les objectifs thérapeutiques en termes de chiffres tensionnels varie de 31 à 66 %, l’Hexagone réalisant un score de 46 % dans cette enquête. Ce défaut de prise en charge est notamment préoccupant chez les patients à risque cardiovasculaire élevé ou très élevé, mais aussi dans un contexte où, avec l’accroissement de l’espérance de vie, le poids de cette pathologie augmente. Après une période d’amélioration du dépistage et du contrôle de l’HTA en France, les chiffres semblent aujourd’hui stagner(4).
Les causes de ces mauvais résultats sont multiples, certaines étant liées au patient, en particulier la mauvaise observance pour diverses raisons, et d’autres liées au corps médical : une prise en charge trop routinière, une inertie à l’ajustement du traitement et un défaut d’utilisation des méthodes modernes de mesure de la PA (automesure, MAPA)(4). Enfin, l’absence de recommandations depuis l’invalidation de celles de l’HAS qui avaient été actualisées en 2005, ne contribue pas à clarifier la situation. Les médecins hésitent trop souvent à avoir recours à des associations thérapeutiques à doses fixes alors que les études montrent que seulement un tiers des patients sont contrôlés avec une monothérapie(5). Or, les associations thérapeutiques à doses fixes sont actives et ne sont pas source d’une mauvaise observance en raison d’un traitement compliqué. Ainsi, selon une méta-analyse récente, il apparaît en effet que l’efficacité d’une association thérapeutique est 5 fois supérieure à celle du doublement des doses du traitement initial(6).
Une stratégie de titration
Depuis les recommandations ESH et ESC de 2009(7), les associations thérapeutiques recommandées sont : un bloqueur du système rénine-angiotensine avec un inhibiteur calcique et/ou un diurétique. Même si l’association fixe olmésartan (OLM) amlodipine (AML) a fait la preuve de son efficacité et permet d’amener aux objectifs tensionnels un certain nombre d’hypertendus, il s’avère que tous les patients ne sont pas contrôlés par cette bithérapie prescrite à doses maximales. À qui prescrire une trithérapie et quand la débuter ? C’est notamment à ces questions que répond l’étude de titration en ouvert BP-CRUSH conduite par l’équipe de M. R. Weir(8), dont l’objectif était d’évaluer l’efficacité de la bithérapie fixe olmésartan/amlodipine et si nécessaire de la trithérapie olmésartan/amlodipine/hydrochlorothiazide (HCTZ), chez des patients hypertendus, initialement non répondeurs à un traitement antihypertenseur par monothérapie. Cet essai prospectif, multicentrique, qui s’est prolongé sur 20 semaines, a inclus 999 patients suivis en ouvert, dans des conditions proches de la pratique quotidienne. Âgés de 18 à 80 ans, ces patients présentaient tous une HTA à l’inclusion (PAS moyenne ≥ 140 mmHg [ou ≥ 130 mmHg chez les diabétiques de type 2] et ≤ 180 mmHg et PAD moyenne ≤ 110 mmHg) malgré un traitement en monothérapie reçu pendant au moins un mois avec une des classes thérapeutiques suivantes : bêtabloquants, inhibiteurs de l’enzyme de conversion (IEC), inhibiteurs calciques, sartans ou diurétiques. À J1, ces traitements ont été arrêtés et tous les sujets répondant aux critères d’inclusion ont reçu une association à doses fixes d’olmésartan (OLM)/amlodipine (AML) - 20/5/mg en une prise quotidienne, sans période de wash-out préalable. Ces patients étaient vus en consultation toutes les 4 semaines et les doses étaient augmentées à OLM/AML 40/5 mg, puis OLM/AML 40/10 mg lorsque la pression artérielle systolique moyenne (PAS) mesurée par MAPA était ≥ 120 mmHg et la pression artérielle diastolique (PAD) moyenne ≥ 70 mmHg. Après cette première phase de titration, la surveillance s’est poursuivie au même rythme et les patients présentant une PAS moyenne ≥ 125 mmHg ou une PAD moyenne ≥ 75 mmHg ont reçu en plus de l’HCTZ à la dose de 12,5 mg puis de 25 mg si nécessaire.
Le critère primaire d’évaluation était le pourcentage cumulatif de patients qui avaient eu une PAS prise en position assise < 140 mmHg et < 130 mmHg pour les diabétiques, à n’importe quel moment durant la première phase active de traitement de 12 semaines. Les critères secondaires de jugement de cette étude étaient : le pourcentage de patients également parvenus à ces objectifs thérapeutiques à la dernière visite clôturant cette première période de l’étude ; le pourcentage de ceux parvenant à ces chiffres après les 20 semaines de titration ; la modification de la PAS et de la PAD par rapport aux valeurs enregistrées à l’inclusion ; enfin, le pourcentage de patients ayant une PA ainsi stabilisée à la fin de chacune des périodes de titration.
Contrôler 90 % des hypertendus
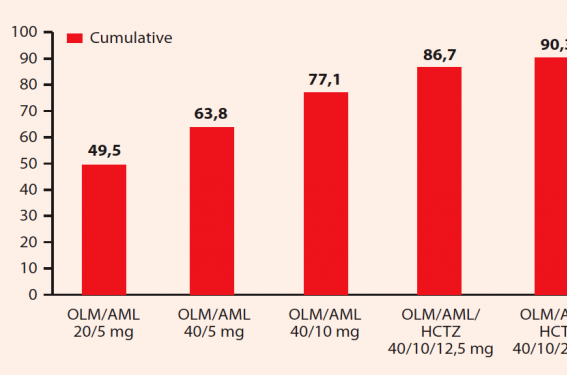
Sur les 1 406 sujets hypertendus screenés, 999 ont débuté la période de traitement actif. Ils étaient âgés en moyenne de 55,6 ans et la PA moyenne était de 153,7/91,9 mmHg. Parmi ceux-ci, 263 ont abandonné l’essai en cours, le plus souvent pour violation de protocole (n = 109). Pour ces sujets, les analyses ont pris en compte les résultats de la dernière observation selon la méthode LOCF (Last Observation Carried Forward). Au terme des 12 premières semaines de traitement actif, 75,8 % de l’ensemble de la population incluse (parmi lesquels 80,1% de sujets non diabétiques et 57,9 % de diabétiques) avait eu une PAS < 140 mmHg (< 130 mmHg pour les diabétiques) et avaient donc rempli le critère primaire d’évaluation. Au fur et à mesure du processus de titration, le critère primaire d’évaluation avait été atteint par 49,5 % de la population suivie avec l’association OLM/AML 20/5 mg, 63,8 % pour OLM/AML 40/5 mg, 77,1 % avec OLM/AML 40/10 mg, 86,7 % pour l’association OLM/AML/ HCTZ 40/10/12,5 mg et 90,3 % pour OLM/AML/HCTZ 40/10/25 mg (figure). En pourcentages non cumulés ces chiffres étaient respectivement de : 48,9 %, 49,4 %, 65,7 %, 74,2 % et 76%. Chaque étape de la titration croissante s’est donc traduite par une proportion supérieure de patients atteignant les objectifs thérapeutiques en termes de pression artérielle à la fois avec la bithérapie fixe olmésartan/ amlodipine et la trithérapie OLM/AML/HCTZ.
Figure. Proportion cumulée de patients atteignant les objectifs thérapeutiques aux différents stades de la titration.
La tolérance du traitement a été bonne, les effets indésirables les plus fréquents imputables au traitement étant les étourdissements, les œdèmes périphériques, la fatigue, les nausées les maux de tête et l’hypotension. Le seul événement grave observé potentiellement attribuable à un médicament était des douleurs abdominales possiblement liées à la prise d’HCTZ. Comme dans des études antérieures, il a été noté que la prescription concomitante d’OLM, mais aussi d’HCTZ, avait tendance à diminuer l’incidence des œdèmes des membres inférieurs liés à la prise d’AML.
L’étude BP-CRUSH confirme donc qu’une association à dose fixes d’olmésartan et d’amlodipine est bien tolérée et permet de contrôler la PA chez des patients qui n’atteignent pas les objectifs thérapeutiques avec un seul de ces traitements prescrits en monothérapie.
La stratégie de titration adoptée dans cet essai s’est avérée efficace pour prendre convenablement en charge la grande majorité des HTA des patients non contrôlés par une monothérapie et montre l’intérêt des associations fixes (bi et trithérapies) à base d’olmésartan. D’autant que l’un des points forts de cette étude est d’avoir notamment porté sur des patients à haut risque cardiovasculaire comme des diabétiques, des sujets âgés, des obèses ou encore des personnes présentant un syndrome métabolique, en sachant qu’il est particulièrement important d’atteindre les objectifs thérapeutiques dans ces sous-populations. Un autre élément important est d’avoir évalué le profil tensionnel sur les 24 heures grâce à la MAPA, une technique qui a permis de vérifier le contrôle des chiffres tensionnels sur les 24 heures, notamment sur le période sensible de la fin de nuit. La faiblesse de cet essai tient à son protocole en ouvert sans groupe comparateur, qui se rapproche toutefois des conditions de la pratique courante, mais peut introduire des biais de traitement.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :







