Publié le 02 oct 2012Lecture 6 min
Traitement de l’hypertension artérielle chez le greffé
P. AMBROSI, CHU Timone, Marseille
Le cardiologue peut être amené à donner son avis sur la prise en charge de l’hypertension artérielle chez le porteur d’une greffe d’organe. Il doit alors avoir présent à l’esprit les particularités cliniques et surtout thérapeutiques de cette forme inhabituelle d’HTA.
Particularités cliniques de l’HTA du greffé
L’HTA est très fréquente chez le greffé
La prévalence de l’HTA est estimée à environ 70-95 % chez le greffé cardiaque, 70-90 % chez le greffé rénal et 45-80 % chez le greffé hépatique. Les causes sont multiples. L’HTA peut préexister à la greffe, ce qui est fréquent en cas de greffe cardiaque ou de greffe rénale. Elle est souvent secondaire au traitement immunosuppresseur. La corticothérapie peut être en cause. Elle est cependant souvent arrêtée après les premières années de greffe. La principale cause est le traitement par ciclosporine (Néoral®) ou par tacrolimus (Prograf® ou Advagraf®). Ces deux immunosuppresseurs sont la pierre angulaire de la prévention du rejet. Malheureusement, ils sont également vasoconstricteurs et néphrotoxiques. À court terme, dans des essais contrôlés, la ciclosporine augmente la PAS de 11 mmHg en moyenne par rapport au placebo. À long terme, l’effet hypertenseur est encore plus marqué du fait de la détérioration de la fonction rénale. L’effet hypertenseur est peut-être un peu moins marqué avec le tacrolimus.
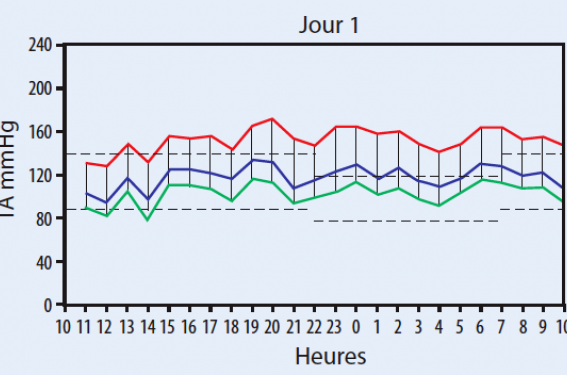
L’HTA du greffé est caractérisée par une disparition de la chute de pression artérielle la nuit
La pression artérielle est même parfois plus élevée la nuit que le jour. Il faut donc penser à l’HTA devant des céphalées nocturnes, même si la pression artérielle au cabinet est à peine élevée (figure 1).
Figure 1. Enregistrement de pression artérielle sur 24 h chez un greffé avec disparition de la chute de pression artérielle la nuit.
L’HTA du greffé est parfois en rapport avec une sténose artérielle rénale
Chez le greffé rénal, il peut s’agir d’une sténose de l’artère du greffon, souvent située à l’anastomose. Chez le greffé cardiaque, une sténose artérielle rénale est retrouvée chez quelques pourcents de patients en raison du terrain vasculaire fréquent.
Interactions anticalciques/ciclosporine ou tacrolimus
Les anticalciques augmentent souvent les concentrations en ciclosporine ou en tacrolimus. Le tableau 1 donne la liste des anticalciques et leur interaction avec la ciclosporine ou le tacrolimus. Les interactions sont principalement dues à l’inhibition du catabolisme de la ciclosporine ou du tacrolimus par l’anticalcique au niveau du cytochrome P450. Les interactions sont parfois très fortes. Ainsi, l’introduction de nicardipine (Loxen®) chez un transplanté peut multiplier par un facteur 3 à 6 la concentration en ciclosporine. Autrement dit, si on n’adapte pas la dose de ciclosporine, on va provoquer une intoxication aiguë avec insuffisance rénale aiguë, tremblements, etc. En pratique, il ne faut pas utiliser de nicardipine IV dans les poussées hypertensives du greffé. En revanche, si le patient présente une bonne observance du traitement, il est possible de traiter un greffé au long cours par nicardipine per os.
La ciclosporine provoque une accumulation de la lercanidipine (Zanidip®, Lercan®). Il peut en résulter des chutes de pression artérielle spectaculaires. Il est donc préférable d’éviter cet anticalcique chez le greffé.
La ciclosporine et le tacrolimus potentialisent certains effets indésirables des anticalciques. La gynécomastie n’est pas rare chez le greffé recevant l’association ciclosporine + anticalcique (figure 2), alors qu’elle est exceptionnelle sous anticalcique seul.
Figure 2. Gynécomastie iatrogène.
L’hyperplasie gingivale est banale sous ciclosporine et encore plus fréquente sous ciclosporine + anticalcique (figure 3). En pratique, la constatation d’une hypertrophie gingivale chez le greffé prenant un anticalcique doit faire changer de classe d’antihypertenseur. Dans certains cas cependant, l’hypertrophie gingivale est tolérable et maîtrisée par de petits gestes de gingivectomie.
Figure 3. Hyperplasie gingivale.
Les œdèmes des membres inférieurs sous anticalciques sont particulièrement fréquents chez le greffé, principalement en raison de l’insuffisance rénale mais parfois aussi en raison de la corticothérapie associée. Ainsi, dans une étude chez des transplantés cardiaques, nous avons observé l’apparition d’œdèmes des membres inférieurs chez la moitié des patients dans le mois suivant l’introduction de la félodipine (Flodil®).
IEC et sartans chez le greffé
Les IEC et les sartans ont un avantage théorique chez le greffé tenant à leur effet néphroprotecteur bien qu’il n’ait pas été réellement prouvé dans ce type de population. Dans la vraie vie, ce que l’on observe le plus souvent chez le greffé c’est une augmentation rapide, le plus souvent modérée, de la créatininémie sous IEC ou sartan. Les recommandations suggèrent que l’on puisse tolérer une augmentation de la créatininémie jusqu’à 30 %, mais le niveau de preuve est faible. Elle est réversible à l’arrêt de l’inhibiteur du système rénine-angiotensine.
L’effet anémiant des IEC et sartans est mal connu des cardiologues. Il n’est pas rare chez le greffé rénal (tableau 2) et en cas d’insuffisance rénale significative. L’association IEC (ou sartan) + diurétiques est efficace mais doit être interrompue en cas de déshydratation, en particulier lors d’une diarrhée, faute de quoi elle peut provoquer des insuffisances rénales aiguës sévères.
Diurétiques et bêtabloquants chez le greffé
Les diurétiques thiazidiques sont souvent très utiles en cas d’HTA répondant mal à une monothérapie. Le dogme imposant de substituer un diurétique de l’anse aux thiazidiques en cas d’insuffisance rénale n’a plus cours. Les diurétiques de l’anse n’ont jamais fait la preuve de leur intérêt pour prévenir les complications de l’HTA. D’autre part, les thiazidiques demeurent efficaces sur la pression artérielle même pour des clairances de la créatinine de l’ordre de 30 ml/min. Ce n’est que pour les insuffisances rénales très avancées que les thiazidiques doivent être remplacés par les diurétiques de l’anse. Les diurétiques provoquent cependant parfois des crises de goutte chez les greffés car l’hyperuricémie est fréquente chez ces patients.
L’expérience montre que les bêtabloquants sont globalement efficaces et bien tolérés chez le greffé. Chez le greffé cardiaque, ils posent une difficulté particulière qui est de bloquer la réponse chronotrope à l’effort chez des patients déjà privés d’innervation cardiaque. Cet effet est cependant rarement gênant.
Stratégie
Les règles hygiéno-diététiques n’ont pas de particularité chez le greffé hypertendu. Il faut en particulier recommander une restriction sodée dont l’intérêt a été démontré chez ce type de patient. L’effet des antihypertenseurs sur la morbi-mortalité des greffés n’a pas été étudié. Le choix thérapeutique dépend donc surtout de la tolérance.
En première intention, un anticalcique est souvent recommandé, de préférence un anticalcique sans interaction avec les immunosuppresseurs. IEC, sartans, ou bêtabloquants sont également possibles, en fonction de la tolérance.
En cas de résultat insuffisant de la monothérapie, on a le choix entre une association IEC + anticalcique et une association contenant un diurétique.
En troisième intention, les antihypertenseurs centraux et les alpha-bloquants sont possibles. Il faut cependant éviter la rilménidine (Hypérium®) et la moxonidine (Physiotens®) en cas d’insuffisance rénale sévère, car ces antihypertenseurs peuvent alors provoquer des malaises.
Par ailleurs, l’HTA, même sévère, est rarement une raison suffisante pour modifier le traitement immunosuppresseur. En effet, le choix du traitement immunosuppresseur obéit à de nombreuses autres contraintes, en particulier les antécédents de rejet aigu ou chronique et les autres effets indésirables. Parfois, il est possible de diminuer la dose de tacrolimus ou de ciclosporine en compensant par une augmentation de la dose de mycophénolate. Parfois, il est également possible d’anticiper l’arrêt des corticoïdes, en l’absence de rejets fréquents ou tardifs.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :