Publié le 20 mar 2012Lecture 4 min
Les avancées dans l’imagerie de l’embolie pulmonaire - De l’angiographie pulmonaire à l’IRM thoracique
O. SANCHEZ, Hôpital Européen Georges Pompidou, Paris
Ces dernières décennies, d’importants progrès ont été réalisés dans le domaine du diagnostic de l’embolie pulmonaire. Il était fait autrefois de manière invasive par l’angiographie pulmonaire. Les examens d’imagerie sont désormais intégrés dans des algorithmes de prise en charge combinant l’évaluation de la probabilité clinique et le dosage des D-dimères.
L’angiographie pulmonaire
L’angiographie pulmonaire a été le premier examen d’imagerie utilisé. Sa technique, décrite en 1933, fut adaptée à l’homme dans les années 60 et resta longtemps l’examen de référence. Les critères diagnostiques ont été définis il y a plus de 40 ans et consistent en la visualisation directe du thrombus au sein d’une branche artérielle pulmonaire sous la forme d’une amputation vasculaire ou d’un défaut de remplissage (filling defect) (figure 1A). La numérisation des images a permis d’améliorer la qualité technique et la visualisation des thrombi jusqu’en sous-segmentaire.
Toutefois, cet examen n’est pratiquement plus utilisé car il n’est pas dénué de risque.
En effet, il nécessite l’introduction d’un cathéter dans la circulation pulmonaire qui peut être à l’origine de complications notamment hémorragiques si un traitement fibrinolytique est indiqué. Enfin, la variabilité inter-observateur pour les petites EP sous-segmentaires est importante(1).
La scintigraphie pulmonaire
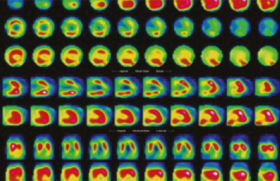
Dans les années 80, la mise au point de la scintigraphie pulmonaire a été une première étape dans le développement de techniques diagnostiques non invasives. Elle nécessite une injection intraveineuse d’agrégats d’albumine marqués au technétium 99m (99mTc) qui se répartissent dans le poumon. Compte tenu de leur taille (10 à 100 µm), ils se bloquent au premier passage dans les artérioles pulmonaires. Les anomalies de la perfusion apparaissent sous forme de lacunes. L’étude de la ventilation utilise un gaz radioactif (le krypton 81 m, ou un aérosol marqué au 99 mTc) que l’on fait inhaler au patient. Les images sont ensuite acquises sous différentes incidences et sont comparées à celles obtenues en perfusion (figure 1B).
Cet examen s’interprète en 3 catégories selon les critères de l’étude PIOPED(1) :
• Normale : absence de défect sur toutes les incidences en ventilation et perfusion. Elle élimine l’EP quelle que soit la probabilité clinique (valeur prédictive négative de 96 %).
• Haute probabilité : plusieurs défects de perfusion sans anomalie ventilatoire en ventilation. La valeur prédictive positive de l’aspect de haute probabilité, n’est que de 87 % mais elle atteint 96 % quand une scintigraphie de haute probabilité est associée à une forte probabilité clinique, ce qui permet d’affirmer le diagnostic sans autre examen.
• Non diagnostiqué : défects de perfusion sous-segmentaires ou défects concordants en ventilation et en perfusion
Elle est peu à peu tombée en désuétude en raison de sa disponibilité limitée et d’un nombre important d’examens ne permettant pas d’exclure ou de confirmer avec certitude le diagnostic d’embolie pulmonaire (50 à 70 % des cas).
Elle demeure néanmoins utile en cas de contre-indication au scanner (insuffisance rénale, allergie).
L’angioscanner thoracique
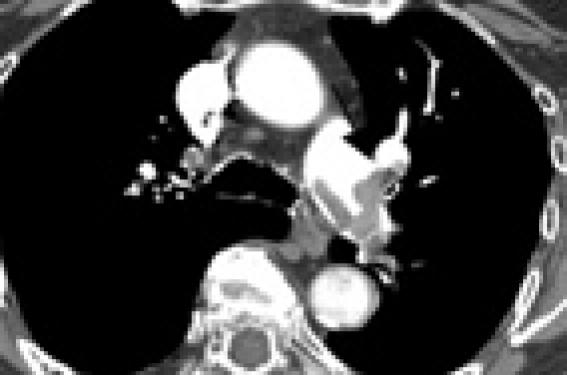
À la fin des années 90, le développement et les rapides progrès techniques des scanners ont permis d’améliorer de manière spectaculaire la visualisation des artères pulmonaires.
L’angioscanner spiralé thoracique multibarrettes s’est aujourd’hui imposé comme examen d’imagerie de première intention en raison de sa grande disponibilité, de son caractère non invasif, de ses très bonnes performances diagnostiques et d’une qualité d’image croissante grâce à l’augmentation du nombre de détecteurs (figure 1C).
Plusieurs études pragmatiques ont démontré que le risque d’évènement thromboembolique lors du suivi à 3 mois des patients non traités par les anticoagulants sur la base d’un angioscanner multi-barrettes négatif est faible et comparable à celui observé après une angiographie pulmonaire négative confirmant la sécurité d’exclusion de l’EP sur ce critère(2-4).
Figure 1. Evolution de l’imagerie pour le diagnostic de l’embolie pulmonaire.
Utilisation combinée d’outils diagnostiques
Il s’agit d’une stratégie en 3 étapes qui a fait l’objet de validation dans plusieurs études et qui constitue l’algorithme de référence (figure 2)(2-4,5). La première étape consiste à évaluer la probabilité clinique à l’aide d’un score ou de manière implicite. Chez les malades ayant une probabilité clinique faible ou moyenne, la deuxième étape consiste à doser les D-dimères. Lorsque ce dosage est négatif, le diagnostic d’embolie pulmonaire peut être exclu. En revanche, lorsqu’ils sont positifs, ce test n’étant pas suffisamment spécifique, la troisième étape consiste à prescrire un angioscanner multibarettes. Normal, le diagnostic d’embolie pulmonaire est exclu ; positif, le diagnostic est confirmé.
Chez les malades ayant une probabilité clinique forte, le dosage des D-dimères est inutile et l’angioscanner est réalisé.
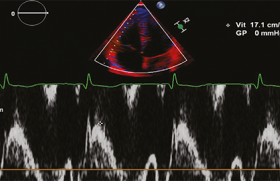
Dans ce cas si l’angioscanner est négatif, il demeure encore nécessaire de confirmer l’absence d’embolie pulmonaire par un autre examen d’imagerie comme la scintigraphie pulmonaire ou l’échographie veineuse des membres inférieurs.
Figure 2. Algorithme diagnostique chez un patient suspect d’embolie pulmonaire non grave et ne présentant pas de contre-indication à l’injection d’iode.
L’IRM thoracique
Un angioscanner n’est toutefois pas réalisable chez tous les patients car il est irradiant et nécessite l’injection de produit de contraste iodé potentiellement néphrotoxique ou à l’origine de réaction allergique. La recherche d’autres examens non invasifs tout aussi performants que le scanner est donc nécessaire. L’imagerie par résonnance magnétique (IRM) pourrait être dans un proche avenir un examen intéressant (figure 1D). Les premières études ayant évalué l’IRM pour le diagnostic de l’embolie pulmonaire sont prometteuses(6,7). Il s’agit en effet d’un examen très spécifique mais pas suffisamment sensible.
L’IRM thoracique ne peut donc être utilisée, à l’inverse de l’angioscanner multibarrettes, comme seul test diagnostique d’imagerie dans une stratégie diagnostique chez les malades suspects d’EP.
De plus, le nombre d’examens non diagnostiques (25 à 30 %) est important(6,7). D’importants progrès techniques restent donc à faire afin d’améliorer la qualité des images. Enfin, une plus grande disponibilité de cet examen est indispensable avant qu’il ne remplace le scanner.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :