Complication
Publié le 31 mai 2015Lecture 5 min
Thrombose très tardive sur une mal-apposition d’un stent nu
A. SAMADI, D. DUMANT, E. SALENGRO, CH Lucie et Raymond Aubrac, Villeneuve-Saint-Georges
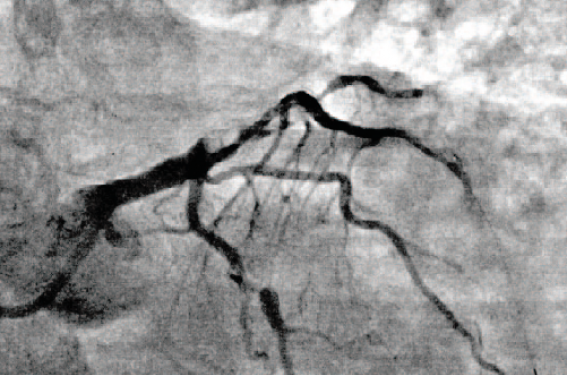
Mr C., âgé de 67 ans, est adressé par le Samu en salle de coronarographie pour un IDM antérieur à H3 du début de ses symptômes douleureux. Il s’agit d’un patient dyslipidémique, ancien tabagique et coronarien connu, dont la cardiopathie a débuté par un IDM inférieur 14 mois auparavant et qui a été traité par angioplastie primaire de la coronaire droite moyenne (BMS, stent nu) avec complément de revascularisation sur l’IVA proximo-moyenne à J5 (trois BMS de 3,5, 3,0 et 2,5 x 13 mm).
Histoire clinique
Mr C. a recu au décours une double antiagrégation plaquettaire par aspirine et ticagrélor pendant 13 mois, avec un relais par aspirine seule depuis 1 mois. La coronarographie réalisée en urgence par voie radiale gauche a montré une occlusion thrombotique intrastent de l’IVAI (photo 1), associée à des lésions diffuses chroniques sur le réseau circonflexe. Le stent implanté sur la coronaire droite est perméable et indemne de resténose.
Photo 1. Coronarographie montrant une occlusion thrombotique intrastent de l’IVAI.
Après intubation du tronc commun avec un cathéter guide EBU 3,5 (6 F), l’occlusion est franchie à l’aide d’un guide Runthrough® (Terumo). Le cathéter de thromboaspiration ASAP(R) (MeritMedical) est amené en contact du thrombus puis est avancé avec difficulté, ne parvenant jamais à franchir complètement la lésion. La thromboaspiration est néanmoins productive (++), sans permettre une reperfusion effective.
Le flux TIMI 3 est obtenu après inflation d’un ballon de 3,0 mm mais avec une image de thrombus extensif persistante (photo 2). Compte tenu d’une régression complète du sus-décalage, associée à une disparition de la douleur, on choisit l’option d’un traitement par anti-GPIIb/IIIa avec un contrôle systématique à H72.
Photo 2. Le flux TIMI 3 obtenu après inflation d’un ballon de 3,0 mm, mais un thrombus extensif persiste.
Les suites immédiates sont simples, sans récidive douloureuse thoracique ni troubles du rythme. La FEVG est mesurée à 45 % en échocardiographie sur une hypokinésie sévère en antéroseptoapical, sans élévation des pressions de remplissage.
Le contrôle coronarographique est effectué comme convenu à J3, et montre une IVA perméable (TIMI 3), avec la disparition complète de la masse thrombotique (photo 3).
Cependant, l’analyse du stent par le système de réhaussement (CLEARStent) sur notre équipement (Axion Artis Zee, Siemens), a mis en évidence un décollement complet de la partie proximale du stent implanté sur l’IVA paraostiale avec une déformation en « marches d’escalier » (photo 4, A), en regard d’une zone où l’artère est légèrement ectasique.
Photo 3. Contrôle coronarographique à J3 montrant une IVA perméable (TIMI 3), avec la disparition complète de la masse thrombotique.
Photo 4. Les images réalisées avec le système CLEARStent permettent une analyse de la situation. A : décollement complet de la partie proximale du stent implanté sur l’IVA paraostiale avec une déformation en « marches d’escalier ». B : l’inflation du ballon a majoré la mal-apposition en déplaçant complètement la partie proximale du stent dans la lumière artérielle.
Ces données nous ont permis de mieux comprendre le mécanisme de cette thrombose très tardive.
L’hypothèse la plus probable est une mal-apposition de la partie proximale du stent en raison d’une discongruence de calibre artériel, non corrigée par une postdilatation.
Quatorze mois plus tard, au cours de l’angioplastie primaire, le guide est passé entre le stent et la paroi avec une réentrée en regard de la portion moyenne du stent.
Le cathéter de thromboaspiration n’a pas pu franchir les mailles contrairement au ballon dont l’inflation a majoré la malapposition en déplacant complètement la partie proximale du stent dans la lumière artérielle. Ceci a été nettement visualisé à l’aide du CLEARStent sans recours à une imagerie endovasculaire (photo 4, A et B).
Sous contrôle du CLEARstent, un guide a pu être correctement positionné dans la lumière du stent. Celui-ci a par la suite été correctement impacté sur la paroi à l’aide d’un ballon NC (photo 5).
À la fin de la procédure, on obtient un résultat satisfaisant (photo 6).
Photo 5. Sous contrôle du CLEARstent, un guide a été bien positionné dans la lumière du stent, qui a ensuite été correctement impacté sur la paroi à l’aide d’un ballon NC.
Photo 6. Résultat final satisfaisant.
Le patient est sorti à J6 avec une double antiagrégation par aspirine et ticagrélor. Il a été revu 2 mois plus tard, sans angor résiduel.
Discussion
Des cas de thromboses intrastent très tardives (> 12 mois) ont déjà été rapportés avec les DES ainsi et les BMS(1).
Dans une étude guidée par IVUS,une mal-apposition a été retrouvé chez 2 à 5 % des patients traités par BMS(2,3).
La mal-apposition du stent et les mailles non couvertes sont les deux facteurs mécaniques principaux de thrombose de stent. Plusieurs mécanismes ont été proposés pour expliquer la malapposition tardive.
Remodelage positif de la paroi artérielle(4).
Apparition tardive d’une malapposition initiale liée à une dissolution de thrombose ou à des débris de la plaque entre le stent et la paroi artérielle(4).
Mal-apposition au moment de l’implantation du stent, par exemple à cause d’une calcification (lésion mal préparée).
Recoil chronique du stent sans modification du diamètre artériel(5).
Le mécanisme par lequel la malapposition tardive favorise le thrombus reste peu clair, mais il existe des hypothèses : noyau de fibrine et plaquettes au niveau de la mal-apposition, réaction inflammatoire persistante et cicatrice tardive au même niveau.
Dans notre observation, il est probable qu’il s’agisse d’une mal-apposition initiale du stent liée à l’anatomie de l’artère sous-jacente, mal appréhendée par l’opérateur (absence de postdilatation). Le facteur principal de cette thrombose tardive est donc mécanique, l’interruption de la double antiagrégation plaquettaire (justifiée selon les recommandations des sociétés savantes) n’ayant joué qu’un rôle favorisant. Nous n’avons dès lors pas jugé utile de modifier le type et la durée du traitement antiagrégant.
Le logiciel CLEARStent nous a permis de mieux comprendre le mécanisme de thrombose et les événements qui se sont déroulés pendant l’angioplastie primaire. Il peut être une solution intéressante pour les centres ne disposant pas d’imagerie endocoronaire (IVUS ou OCT).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


