Risque
Publié le 28 sep 2004Lecture 8 min
HDL cholestérol : des nouveautés
C’est dans le cadre des Journées nationales de la SFC qui se sont tenues à Marseille du 13 au 15 mai dernier que ce symposium, présidé par J.-C. Daubert et E. Bruckert, a permis de faire le point sur le rôle hautement protecteur du HDL cholestérol.
Nourris au LDL et à ses cibles pendant des années, le HDL nous apparaît maintenant comme un des éléments de la prise en charge des patients dyslipidémiques.
Les études épidémiologiques ont montré que toute augmentation de 0,01 g/l du taux de HDL cholestérol est associée à une réduction du risque de 2 % chez l’homme et de 3 % chez la femme, qu’il y ait ou non des antécédents cardio-vasculaires.
HDL cholestérol bas : une prévalence sous-estimée
J. Ferrières (Toulouse) a rapporté les résultats de quelques études épidémiologiques effectuées en France sur le taux de HDL cholestérol qui apparaît hautement déterminant du risque cardio-vasculaire, notamment chez les sujets considérés comme normo- cholestérolémiques et qui ont des antécédents d’infarctus ou d’AVC.
• L’étude MONICA (multinational MONItoring of trends and determinants in CArdiovascular disease) a notamment étudié les populations de Strasbourg et Toulouse et démontré que les taux de HDL étaient plus élevés en Haute-Garonne.
• L’enquête ECTIM (Enquête Cas-Témoins de l’Infarctus du Myocarde) a permis d’identifier le HDL cholestérol comme facteur protecteur vis-à-vis du risque cardio-vasculaire en France : le taux de HDL est beaucoup plus faible chez les sujets ayant des antécédents d’IDM.
Le HDL reste un facteur protecteur après ajustement des autres facteurs de risque et des différents types de lipoprotéines.
Le HDL, un facteur modulant le risque cardio-vasculaire
• Une étude toulousaine, portant sur 762 patients âgés de 35 à 65 ans, a comparé des coronariens et des témoins : les résultats ont montré que le taux de HDL cholestérol est plus faible en cas de coronaropathie que chez les sujets bien portants, avec une différence très significative (p < 0,001).
• L’étude PRIME (PRogram for Irbesartan Mortality and morbidity Evaluations) a permis de comparer de façon prospective le coronarien à des témoins en fonction des quintiles de distribution des valeurs de HDL : le risque de coronaropathie est inversement corrélé au niveau de HDL cholestérol après ajustement des autres facteurs de risque.
Un effet protecteur vasculaire global
Le rôle protecteur du HDL ne se limite pas au territoire des artères coronaires, mais s’exerce également au niveau cérébro-vasculaire :
- l’athérosclérose carotidienne reflétée par l’épaisseur intima-média est diminuée chez les hommes, comme chez les femmes, quand le HDL est plus élevé ;
- le HDL est également un facteur protecteur du risque d’accident vasculaire cérébral de type ischémique dans la population âgée de moins de 45 ans.
Une prévalence difficile à chiffrer
Il est aisé de reconnaître le rôle protecteur du HDL en France, il est plus difficile de reconnaître sa prévalence.
• Dans l’étude MONICA, après exclusion des maladies cardio-vasculaires et des sujets traités par hypolipémiants, chez des patients âgés de 35 à 64 ans, on retrouve une baisse isolée du HDL cholestérol dans 11 % des cas.
• Une étude épidémiologique s’est intéressée à l’évolution du taux de HDL cholestérol entre 1985 et 1997 : on y observe une tendance à la diminution du taux de HDL cholestérol chez l’homme, alors qu’il est resté relativement stable chez la femme.
Place du HDL cholestérol comme facteur de risque cardio-vasculaire
M. Farnier (Dijon) a expliqué que les valeurs seuils actuellement admises pour la détermination du risque (0,35 g/l) étaient susceptibles d’être révisées à la hausse.
Le taux de HDL doit-il être pris en compte pour apprécier le risque cardio-vasculaire ?
De nombreuses études épidémiologiques ont montré la relation inverse et indépendante entre le HDL cholestérol et le risque de maladie coronaire après ajustement pour l’âge, la pression artérielle, l’index de masse corporelle et le taux de LDL.
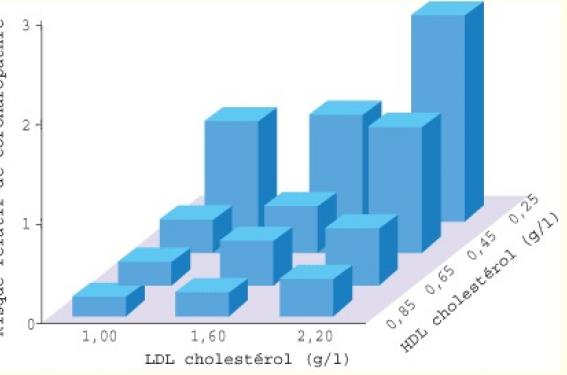
Les données de Framihgham permettent d’évaluer le risque de coronaropathie en fonction des tertiles du LDL et les quartiles du HDL ( figure 1).
Figure 1. Risque coronarien en fonction des taux de HDL et LDL (hommes âgés de 50-70 ans).
Quand le LDL est bas, un HDL bas est le témoin d’un risque.
Si l’on s’intéresse au groupe placebo des différentes études publiées avec les statines (CARE [Cholesterol And Recurrent Events trial], LIPID [Long term Intervention with Pravastatin in Ischaemic Disease study], HPS [Heart Protection Study]) ou de celle réalisée avec le gemfibrozil (Helsinki Heart Study) on constate que le risque est d’autant plus élevé que le HDL est bas, y compris quand le LDL est également bas (HPS).
Quand le cholestérol total est bas, le niveau d’HDL est d’autant plus discriminant pour le risque d’infarctus.
Dans le syndrome métabolique, le HDL bas est également associé à un surrisque.
Quel est le taux optimal de HDL ?
À l’inverse du LDL, il n’existe pas de valeur cible pour le HDL. En revanche, les recommandations ont fixé un seuil de risque majoré et un seuil protecteur. Il n’existe pas de valeurs dites normales pour le HDL, mais un continuum de valeurs progressivement décroissantes avec lesquelles le niveau de risque augmente progressivement.
Selon l’origine des recommandations, on considère comme un facteur de risque (g/l) :
• un HDL < 0,35 (AFFSAPS), < 0,40 (LCEP, ATPIII, EAS),
• un HDL < 0,40 chez l’homme et 0,45 chez la femme (ESC).
À l’inverse, un HDL > 0,60 est un facteur protecteur.
Dans l’étude VA-HIT (Veterans Affairs HDL Intervention Trial), 8 500 patients ayant une cardiopathie ischémique ont été répartis en deux groupes : 38 % avec un HDL < 0,35 et 62 % avec un HDL > 0,35.
L’évaluation du risque chez un patient donné doit inclure le niveau de HDL cholestérol
Pour beaucoup d’auteurs, en raison de l’absence de consensus sur le plan clinique, il serait souhaitable de reconsidérer cette valeur seuil de 0,35 g/l, souvent considérée comme trop basse pour être représentative d’un facteur aggravant. En effet, avec un tel seuil, une proportion non négligeable de patients est actuellement considérée à tort comme sans risque surajouté et de nouveaux seuils ont été proposés : 0,40 g/l chez l’homme et 0,45 g/l chez la femme.
Le taux de HDL reste-t-il un facteur de risque quand il est traité ?
• Dans la Helsinki Heart Study, le fibrate gomme le surrisque lié au HDL cholestérol. Les statines sont également efficaces, quel que soit le HDL de départ.
• Dans HPS, il existe un bénéfice dans les trois sous-groupes, mais le patient ayant un HDL bas conserve un risque plus élevé.
• Dans WOSCOPS (West Of Scotland COronary Prevention Study), comme dans CARE et LIPID, le traitement ne gomme pas le surrisque lié au HDL bas.
• Dans PROSPER (PROspective Study of Pravastatin in the Elderly at Risk), le bénéfice des statines chez le sujet âgé n’apparaît que s’il existe un taux bas de HDL cholestérol.
Par quel mécanisme le HDL protège-t-il du risque cardio-vasculaire ?
Pour J. Chapman (Pitié-Salpêtrière) la protection cardio-vasculaire conférée par le HDL s’explique par le fait que cette lipoprotéine a pour fonction essentielle de transporter le cholestérol depuis les cellules périphériques vers le foie où il est métabolisé. Nous savons tous que la plaque d’athérome fragilisée peut conduire à sa rupture, puis à la thrombose et à l’événement coronarien aigu.
Le HDL enlève le cholestérol de la plaque et a un large champ d’activités biologiques : transport reverse du cholestérol, activité anti-inflammatoire, activité antioxydante, activité antiapoptotique, activité antithrombotique, activité anti-infectieuse.
Le HDL va contrebalancer les processus engagés par la progression de la plaque et sa rupture. Il intervient essentiellement dans le catabolisme du cholestérol en permettant le retour du cholestérol libre depuis les tissus périphériques vers le foie. Ce rôle épurateur du HDL n’est pas le seul facteur explicatif de la protection cardio-vasculaire qui provient probablement également de l’action antioxydante et anti-inflammatoire sur les particules de type LDL, particulièrement délétères lorsqu’elles sont oxydées.
Le cholestérol sanguin peut donc être athérogène lorsqu’il se dirige vers les cellules des parois vasculaires, mais aussi protecteur lorsque le HDL assure son efflux. Ce « transport reverse » est susceptible de devenir la cible des nouvelles thérapeutiques antiathérogènes qui augmente le taux de HDL cholestérol. L’acide nicotinique est actuellement le médicament disponible le plus puissant pour augmenter le HDL cholestérol.
Comment prendre en charge un patient avec un HDL cholestérol bas ?
En préambule, E. Bruckert a rappelé que tout incrément de 0,01 g/l du taux de HDL cholestérol s’accompagne d’une baisse significative du risque coronaire de 2 % chez les hommes et de 3 % chez les femmes. L’approche thérapeutique passe d’abord par l’évaluation du risque cardio-vasculaire global qui doit inclure le taux de HDL. Le seuil d’intervention est déterminé en fonction du nombre de facteurs de risque.
Les facteurs de risque sont les suivants :
- âge ≥ 45 ans chez l’homme, ≥ 55 ans chez la femme,
- antécédents familiaux de coronaropathie précoce,
- tabagisme,
- diabète,
- HTA,
- HDL < 0,35 chez l’homme, < 0,40 chez la femme.
Un HDL cholestérol > 0,60, au contraire, fait soustraire un risque.
Les facteurs impliqués dans la baisse du taux de HDL cholestérol sont multiples : surpoids, obésité (tour de taille), diabète et hypertriglycéridémie (retrouvée chez 75 % des sujets ayant un HDL cholestérol < 0,35). Le tabac, la sédentarité et les facteurs génétiques sont également en cause dans la baisse du HDL cholestérol.
Comment augmenter le HDL ?
Approche non médicamenteuse :
- lutte contre l’obésité : dans une étude ou l’IMC passe de 48 à 38, 1 an après la mise en place d’un anneau gastrique, on observe une augmentation du HDL de 20 % ;
- l’arrêt du tabac : schématiquement, un paquet de cigarettes équivaut à 0,1 g en moins de HDL ;
- l’exercice physique : il n’a d’impact que si le HDL bas est associé à des triglycérides élevés. La marche n’a pas d’impact significatif sur le HDL ;
- diététique : le régime hypocholestérolémiant standard n’a aucun impact sur le HDL chez 11 586 sujets regroupés dans une méta-analyse de 37 études, en revanche, la consommation de 30 g d’alcool peut entraîner une augmentation de 10 % du HDL et réduit le risque de coronaropathie.
Approche médicamenteuse :
- les fibrates provoquent une baisse nette des triglycérides et une élévation du HDL cholestérol. L’effet des fibrates sur le HDL est surtout observé quand les triglycérides sont élevés ;
- les statines augmentent le taux de HDL de 5 à 15 % selon la molécule. Leur impact est plus important quand il existe une hyperlipémie mixte ou une hypertriglycéridémie ;
- l’acide nicotinique est à l’heure actuelle le traitement le plus puissant pour augmenter le HDL. Les nouvelles formulations de l’acide nicotinique, et notamment une forme retard, sont très intéressantes car bien tolérées ; elles sont déjà commercialisées dans de nombreux pays ; 2 g/j entraînent une augmentation de 24 % du HDL, une diminution de 16 % du LDL, une diminution de 32 % du cholestérol total et une diminution de 25 % de la Lp(a) (figure 2) ;
- un inhibiteur de la protéine de transfert du cholestérol estérifié vient de faire l’objet d’un essai prometteur ;
- l’association statine-acide nicotinique est synergique et constitue une nouvelle voie thérapeutique.
Figure 2. Efficacité de l’acide nicotinique à 2 g/l.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :