Publié le 14 déc 2015Lecture 13 min
Prévalence du haut risque cardiovasculaire en France chez des patients en prévention primaire
J. FERRIÈRES(1), J. DALLONGEVILLE(2), S. KOWNATOR(3), F. THOMAS(4), M. KESSOURI(5), É. BRUCKERT(6), 1. Unité de prévention de l’athérosclérose, service de cardiologie B, CHU Rangueil, Toulouse 2. Service d’épidémiologie et santé publique, Institut Pasteur
Les maladies cardiovasculaires (MCV) constituent la seconde cause de mortalité en France et la première cause de mortalité chez la femme. Elles sont responsables de décès mais aussi d’incapacités et donc de coûts de santé publique élevés. L’utilisation des échelles de calcul du risque cardiovasculaire (RCV) est très intéressante à étudier en France en médecine générale.
L’objectif principal de cette étude est d’établir une cartographie des patients à haut risque cardiovasculaire (HRCV), en France, d’après l’échelle SCORE.
On estime à environ 150 000 le nombre de décès liés aux maladies de l’appareil circulatoire(1-3). D’après la Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS), en 2008, le groupe des affections de longue durée (ALD) cardiovasculaires concernait 2,8 millions de personnes(4) (par comparaison, les tumeurs malignes concernent 1,7 million de personnes en ALD et le diabète 1,6 million) et les MCV contribuaient pour 38 % à l’augmentation du nombre des ALD.
En France, les estimations de référence des coûts des MCV sont celles de la DRESS (Direction de la recherche, des études, de l’évaluation et des statistiques, du ministère des Affaires sociales) qui datent de 2006 ; elles indiquent que ces coûts représentent 12,6 % des dépenses CBSM (consommation de biens et services médicaux) et constituent le premier poste de ces dépenses. Le coût financier a été évalué par la CNAMTS à 17,9 Md€ en 2007(5).
Les coûts des MCV, de quelque ordre qu’ils soient, pourraient être diminués par la prévention et tout particulièrement par la prévention primaire. Chez ces sujets, le dépistage et la prise en charge de FDR permettraient d’éviter, limiter ou retarder le développement d’une pathologie cardiovasculaire comme l’indique la Haute Autorité de santé (HAS)(6).
La prévention primaire s’effectue en classant les patients par niveau de risque à l’aide d’un modèle de risque, l’échelle référencée Systematic COronary Risk Evaluation (SCORE)(7) ou l’algorithme de Framingham tel qu’il a été réévalué par D’Agostino et coll. en 2008(8).
La présente étude, soutenue par la Société française de cardiologie, a pour objectif primaire d’établir une cartographie des patients à HRCV, en France, d’après l’échelle SCORE. Les objectifs secondaires étaient de décrire la différence observée entre le risque perçu par les médecins et celui établi par l’échelle SCORE, et le calcul de l’excès de risque des patients inclus par rapport à des patients appariés pour l’âge et le sexe et ne présentant pas de FDR.
Méthodes
Type d’étude
Cette étude observationnelle et transversale a été réalisée grâce à un échantillon représentatif de médecins généralistes (MG). Des sujets âgés de 50 ans et plus pour les hommes et de 60 ans et plus pour les femmes, en prévention primaire, non traités pour dyslipidémie et présentant au moins un FDR — tabac (fumeur actuel ou ayant arrêté depuis moins de 3 ans), hypertension artérielle (HTA) traitée ou non, diabète de type 2 traité ou non, HDL bas (< 0,4 g/l) —, ont été recrutés par des MG lors de leur consultation.
Les données ont été recueillies via un cahier d’observation électronique disponible sur un site internet dédié à l’étude, dans la semaine du 17 au 22 octobre 2011. L’étude ne modifiait en aucune façon la prise en charge médicale habituelle des patients entrant dans l’étude ; elle a été menée dans le respect des Bonnes Pratiques en Épidémiologie.
Recrutement des médecins
Un échantillon de 34 600 MG a été sollicité ; 3 032 MG ont finalement été recrutés et 1 147 ont participé à l’étude. L’échantillon des médecins participants a été redressé selon le profil sociodémographique (sexe, âge, région) des MG français (source : Carnets statistiques CNATMS SNIR 2007).
Durant la semaine d’inclusion, les 1 147 MG ont recruté 9 049 patients analysables. La France a été découpée en 7 régions au sein desquelles l’échantillon des patients a été redressé en fonction du sexe et de l’âge (source : INSEE – enquête Emploi).
Données recueillies
Les données recueillies via le site internet dédié étaient, pour tout patient répondant aux critères de sélection, outre la date de la consultation, les critères d’inclusion eux-mêmes, le sexe, la taille, le poids, le périmètre abdominal, ainsi que les données biologiques et cliniques suivantes : résultats du dernier bilan lipidique (cholestérol total, HDL-C, LDL-C et triglycérides), dernière mesure de la pression artérielle, dernière mesure de l’index de pression systolique (IPS) si disponible, ainsi que l’existence ou non de diabète de type 2, d’antécédents familiaux cardiovasculaires, d’antécédents familiaux cérébrovasculaires, d’atteinte rénale (protéinurie > 300 mg/24 h ou clairance de la créatinine < 60 ml/min), de microalbuminurie (> 30 mg/24 h), d’hyperthyroïdie (critère d’exclusion dans l’analyse des données), d’HVG et la perception du RCV par les MG. Le niveau de RCV était calculé en temps réel selon l’algorithme de l’échelle SCORE, ainsi que l’âge des artères du patient. L’échelle SCORE évalue le risque d’événement CV fatal à 10 ans (faible : < 1 %, intermédiaire : ≥ 1 % et < 5 %, élevé : ≥ 5 %). Cette échelle a été mise au point sous l’égide de la Société européenne de cardiologie, elle est donc adaptée aux populations européennes. La France a participé à l’élaboration de cet outil et l’Assurance maladie recommande son usage depuis octobre 2009(9). L’échelle applicable à la population française concerne les pays à bas risque.
Analyse statistique
La gestion et l’analyse des données ont été réalisées au moyen du logiciel SAS version 9.1. Dans cette étude observationnelle, l’analyse est essentiellement descriptive. Des tests permettant de comparer les patients à RCV élevé à la population globale de l’étude ont été réalisés. L’analyse descriptive des variables qualitatives et ordinales comporte l’effectif et la fréquence de chaque variable. Celle des variables quantitatives comporte la moyenne, l’écart type et leurs intervalles de confiance ainsi que la médiane et les valeurs extrêmes. Les échantillons de médecins et de patients analysés dans cette étude ont été redressés par rapport à leur population respective(10,11).
Résultats
Population de l’étude
Les 9 049 patients analysés représentaient 19,8 ± 14,2 % des patients vus en consultation par les médecins durant la semaine de l’étude. Leurs caractéristiques sociodémographiques et cliniques sont présentées dans le tableau 1. L’âge moyen de la population était de 67,9 ± 10,4 ans. La majorité des patients était des hommes (57 %). L’indice de masse corporelle (IMC) moyen était de 26,8 ± 4,6 kg.m-2, et 20 % des patients présentaient une obésité (IMC ≥ 30). Le tour de taille moyen était de 97,5 ± 13,5 cm et 13 % des patients avaient un tour de taille au-dessus du seuil NCEP (National Cholesterol Education Program)(12).
Les autres caractéristiques biologiques et cliniques montraient : une atteinte rénale chez 9 % des patients, une microalbuminurie supérieure à 30 mg/24 h chez 4 % des patients, une HVG chez 6 % des patients et la dernière mesure de l’IPS était < 0,9 chez 11 % des 102 patients pour lesquels une mesure était disponible (1,1 % des 9 049).
Répartition géographique du risque cardiovasculaire
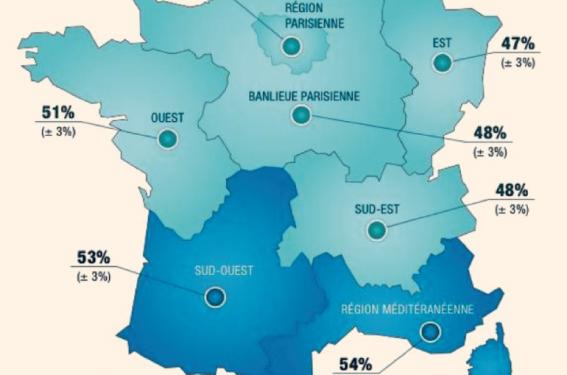
La répartition géographique est présentée dans le tableau 2. L’étude de cette répartition pour les patients à HRCVSCORE montre des différences statistiquement significatives entre les régions : les patients à HRCVSCORE sont plus nombreux dans les régions Sud-Ouest et Méditerranée.
Les régions où le pourcentage du HRCVSCORE est le plus faible (47 %) sont l’Ile-de-France et la région Nord-Est (figure 1). Les différences de caractéristiques de patients (tableau 3) entre la région Méditerranée où le pourcentage du haut risque est le plus élevé (54 %) et la région Nord-Est où le pourcentage du haut risque est le plus bas (47 %) sont significatives ; les patients de la région Méditerranée sont plus âgés que ceux de la région Nord-Est avec respectivement un âge moyen de 69,0 ± 10,8 ans versus 67,5 ± 10,1 ans (p ≤ 0,01).
Le bilan lipidique est souvent perturbé chez les patients de la région Méditerranée qui présentent un taux de cholestérol total (CT) moyen à 2,18 g/l versus 2,11 g/l (p ≤ 0,05) pour ceux de la région Nord-Est. De même, 56 % des patients de la région Méditerranée présentent un LDL-C > 1,3 g/l versus 51 % en Nord-Est (p ≤ 0,05). Enfin, l’atteinte rénale et l’HVG sont significativement plus fréquentes en région Méditerranée qu’en région Nord-Est.
Figure 1. Cartographie du Haut Risque CardioVasculaire (HRCVSCORE).
Perception des médecins du RCV et échelle SCORE
La présente étude a montré que les médecins sous-estimaient le RCV de leurs patients par comparaison aux résultats de l’échelle SCORE selon laquelle près de 50 % des patients étaient à HRCV (sans différence significative entre hommes et femmes). Selon eux, 17 % des patients étaient à risque faible, 52 % à risque intermédiaire et 31 % à haut risque ; les résultats de l’échelle SCORE étaient respectivement de 1 % pour le faible risque, 49 % pour le risque intermédiaire et 50 % pour le haut risque. Seulement 37 % des patients évalués à HRCV selon l’échelle SCORE étaient estimés également à haut risque par les médecins et la concordance entre les deux évaluations (SCORE et MG) n’existait que pour 45,9 % de la population étudiée tous risques confondus.
L’effet de l’âge sur la prévalence du HRCV
La prévalence du HRCV augmente avec l’âge. Chez les hommes entre 50 et 55 ans elle est multipliée par 11 et par 7 chez les femmes entre 60 et 65 ans.
La prévalence du HRCVSCORE était de 27 % chez les moins de 65 ans tandis qu’elle franchissait les 50 % chez les patients de 68 ans et plus (figure 2). L’âge moyen des patients à HRCVSCORE était de 75,3 ± 8,5 ans, donc nettement plus élevé que l’âge moyen de la population générale de l’étude (67,9 ± 10,4 ans). Si l’on étudie cette prévalence en croisant le sexe par l’âge, on obtient des courbes un peu différentes pour les hommes et les femmes. Ces courbes (figure 3) montrent une progression régulière chez les hommes avec des seuils repérables : 10 % de HRCV à 55 ans, 30 % vers 60 ans, 50 % à 65 ans, 80 % vers 70 ans. Chez les femmes, la progression débute plus lentement : 10 % de HRCV après 65 ans, 30 % vers 70 ans et 80 % vers 75 ans. Les femmes présentent les mêmes risques à 10 ans plus tard que les hommes jusqu’à 70 ans et les courbes se rejoignent à 80 ans.
Malgré l’impact de l’âge sur le RCV, lorsque nous avons interrogé les médecins sur les FDRCV auxquels ils pensaient spontanément, l’âge n’est apparu qu’en septième position. Cela s’explique peut-être par le fait que l’âge est un FDR non modifiable sur lequel ils ne peuvent pas agir.
Figure 2. Prévalence du HRCV selon SCORE en fonction de l’âge.
Figure 3. Prévalence du HRCV selon SCORE en croisant le sexe par l’âge.
L’excès de risque
Les FDR pris en compte dans la formule de SCORE sont : le sexe, l’âge, le CT, la pression artérielle systolique (PAS) et le tabagisme. Pour chaque catégorie âge x sexe, il est possible de calculer un SCORE théorique « sans facteur de risque » qui neutralise le poids de ces facteurs en les ramenant à des valeurs normées : un CT à 2,3 g/l, une PAS à 120 mmHg et l’absence de tabagisme. Il a ainsi été possible de construire des courbes d’excès de risque, pour les hommes et les femmes en fonction de l’âge (figure 4).
Chez les hommes, l’excès de risque cardiovasculaire moyen augmente avec l’âge et représente en moyenne +2,5 %, avec un excès moyen de +1,1 % chez les 50-54 ans et de +4,5 % chez les 75 ans et plus.
Chez les femmes, l’excès de risque cardiovasculaire moyen augmente aussi avec l’âge et représente en moyenne +2,3 %, avec un excès moyen de +0,9 % chez les 60-64 ans et de +3,6 % chez les 75 ans et plus.
L’analyse par région montre que l’excès de risque est significativement supérieur en région Méditerranée pour les hommes (3,0 %) et significativement inférieur en région Nord-Est pour les deux sexes (2,1 % pour les hommes versus 2,5 % ; p ≤ 0,01 et 1,9 % pour les femmes versus 2,3 % ; p ≤ 0,01).
Figure 4. Courbes de l’excès de risque pour les hommes et les femmes.
L’âge des artères
L’âge des artères des patients est supérieur à l’âge réel dans 92 % des cas. La différence moyenne entre les deux est de 6,5 ± 5,1 ans.
Perspectives
Le niveau de risque a été calculé grâce à l’échelle SCORE, la version utilisée prenait en compte le CT mais pas le HDL-C comme le fait la nouvelle échelle SCORE(13). Le taux moyen de HDL-C de la population globale de l’étude est de 0,56 ± 0,20 g/l et celui des patients à HRCVSCORE est à peine plus élevé à 0,58 ± 0,20 g/l, ce qui peut suggérer que le nombre de sujets considérés à haut risque dans cette étude aurait été moins important si l’évaluation avait été faite avec la nouvelle échelle SCORE incluant le HDL-C. Néanmoins, cette hypothèse ne peut être formulée sur la base du taux moyen de HDL-C et devrait être vérifiée sur la base des taux individuels.
Il est connu que les régions du Sud ont des habitudes alimentaires protectrices vis-à-vis des maladies cardiovasculaires, grâce au fameux « régime méditerranéen » encore à l’honneur dans une toute récente étude espagnole(14). Pourtant, cela ne semble pas être suffisant pour les protéger totalement des RCV, puisque la prévalence des patients à HRCVSCORE est plus importante au Sud. Même si le bilan lipidique semble plus perturbé dans d’autres régions que celles du Sud, notamment l’Ouest où le taux moyen de CT et le pourcentage de patients avec un LDL-C > 1,30 g/l sont significativement supérieurs à la population globale de l’étude. Les régions du Sud, en comparaison avec la région Nord-Est où la prévalence du HRCVSCORE est la plus faible, présentent des différences significatives en ce qui concerne le CT, le niveau de LDL-C et l’atteinte organique (tableau 3). Sachant, d’une part, que les régions du Sud attirent toujours davantage de retraités et autres migrants, d’autre part, que les références en termes d’alimentation ne sont plus familiales et culturelles ou régionales mais qu’elles émanent depuis des années de manière dominante des médias(15), le régime méditerranéen n’est peut-être pas ou plus si prédominant au sein de la population actuelle de cette région ; il serait peutêtre donc intéressant que les MG interrogent leur patients sur leurs réelles habitudes alimentaires.
Bien que significatives, les différences observées dans le bilan lipidique sont à peine de l’ordre du dixième de g/l, et il apparaît raisonnable de ne pas conclure sur la réalité de ces différences géographiques. Peut-être appellent-elles toutefois un peu d’attention pour éviter de considérer comme « naturel » le régime alimentaire qui s’avère davantage social et sociétal.
Des données socio-économiques et d’accès aux soins fourniraient peut-être des explications intéressantes aux différences observées dans cette étude.
Il a été observé dans cette étude que l’excès de risque élevé (≥ 5 %) se produit surtout à partir de 65 ans chez les hommes et de 75 ans chez les femmes, avec un décalage d’environ 10 ans comme rapporté dans une précédente étude(16). La présente étude indique que l’âge, considéré à raison par les médecins comme facteur non modifiable et « naturel », n’est de ce fait, pas spontanément pris en compte au niveau individuel dans l’évaluation du RCV.
Que ce soit dans la population globale de l’étude ou chez les patients à HRCVSCORE, le premier facteur de risque identifié est l’HTA non contrôlée ou non traitée (présente chez 44 % de la population globale et 53 % des patients à HRCVSCORE) avec une moyenne observée significativement supérieure dans le groupe à HRCVSCORE (138,6 ± 12,6 mmHg versus 135,6 ± 12,1 mmHg ; p ≤ 0,01). Le second facteur identifié est le tabagisme (21 % et 19 % respectivement), le troisième est le diabète de type 2 (21 % et 20 % respectivement) et le quatrième est le HDL-C < 0,4 g/l (16 % et 13 % respectivement). Le CT est significativement plus élevé chez les patients à HRCVSCORE (2,21 g/l versus 2,17 g/l dans la population générale de l’étude ; p ≤ 0,01) ; un LDL-C ≥ 1,30 g/l est légèrement plus fréquent chez les patients à HRCVSCORE (58 % vs 57 %) mais de manière non significative.
Il est notable que ces facteurs de risque sont a priorimodifiables par changement des habitudes alimentaires et/ou de l’hygiène de vie ou par traitement médicamenteux.
Par ailleurs, la sous-évaluation par le MG français du RCV, observée dans la présente étude, est concordante avec les données d’autres pays européens(17-19). Chez 63 % des patients à HRCVSCORE le risque est sous-estimé par le MG, pourcentage légèrement inférieur mais du même ordre que celui observé dans une autre étude française(16). La concordance des évaluations (MGéchelle SCORE) concerne seulement 46 % des patients. Les données recueillies indiquent que les 9 049 cas analysés représentent presque 20 % de la population vue en consultation et parmi eux près de 50 % présentent un HRCV ; cela signifie qu’environ 10 % des patients vus en consultation présenteraient un HRCV.
Les médecins devraient donc être encouragés à utiliser les systèmes d’évaluation à leur disposition, d’autant plus qu’il a déjà été démontré que le calcul du risque améliore la prise en charge du patient(20).
Différentes barrières à cette utilisation ont été identifiées(21) comme les contraintes réglementaires ou le temps nécessaire non pris en charge par les assurances maladie, l’importance de la relation médecin-malade et la nécessité de devoir prendre en compte la demande spécifique du patient ou encore le manque de précision des outils. Néanmoins, l’informatisation a été considérée comme étant une aide certaine à l’utilisation de ces outils.
En pratique
Les différences observées entre régions, délicates à interpréter, ouvrent la porte à plusieurs hypothèses et pourraient permettre des actions de communication spécifiques vers les médecins.
Environ 50 % de la population de l’étude est à HRCV selon l’échelle SCORE, plus de 60 % des patients estimés à haut risque selon la même échelle sont sous-estimés par leur MG ; il est donc nécessaire d’encourager les médecins à utiliser des outils d’évaluation du RCV tels que l’échelle SCORE afin d’améliorer l’identification des patients à RCV.
D’autant plus que des actions immédiates sont possibles sur les principaux facteurs de risque qui restent modifiables : HTA, diabète de type 2, tabagisme et taux de cholestérol. Il est donc important d’identifier les patients à risque afin de les prendre en charge le plus précocement possible.
Conflits d’intérêt :
- Éric Bruckert : honoraires pour présentation orale et board AstraZeneca, MSD, Amgen, Sanofi, Aegerion, Genfit.
- Jean Ferrières : dons et activités éducationnelles : Amgen, AstraZeneca, Genzyme, MSD et Servier.
- Jean Dallongeville : dons pour la recherche de la part d’AstraZeneca, Sanofi-Aventis et Pfizer. Consultant/orateur pour AstraZeneca, MSD, Sanofi-Aventis, Novartis et Danone.
- Serge Kownator : consultant ou orateur pour AstraZeneca, BMS, Daiichi Sankyo, MSD, Novartis, Pfizer, Sanofi-Aventis, Schering-Plough et Solvay.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :