Rythmologie et rythmo interventionnelle
Publié le 11 oct 2005Lecture 5 min
Stimulation biventriculaire - Pour quels patients ?
S. GARRIGUE, CHU de Bordeaux
Pour les cardiologues stimulistes, les années 90-95 symbolisent l’âge d’or de la stimulation double-chambre (DDD) dans l’insuffisance cardiaque.
Que le délai auriculo-ventriculaire soit programmé court ou qu’il soit optimisé pour chaque patient présentant un intervalle PR long, la stimulation DDD permet de réduire l’asynchronisme auriculo-ventriculaire, de diminuer le degré de fuite mitrale dans certains cas (plus spécifiquement en supprimant la part diastolique de la fuite) et de diminuer la précharge en optimisant le temps de remplissage ventriculaire gauche (VG). Cependant, la stimulation DDD conventionnelle présente une limitation majeure : celle du site d’excitation ventriculaire. En effet, celui-ci est, dans la grande majorité, situé à l’apex du ventricule droit, d’où une activation électrique et mécanique VG rétrograde bien connue pour s’avérer délétère sur le plan hémodynamique aussi bien à court qu’à long terme.
Parallèlement à ces travaux, S. Cazeau et coll. rapportaient pour la première fois en 1994 le bénéfice à court terme d’une stimulation biventriculaire chez des patients en insuffisance cardiaque sévère et bloc de branche gauche (BBG). Le concept était de pallier le retard de conduction ventriculaire gauche hémodynamiquement délétère (figure 1), phénomène que la stimulation ventriculaire droite conventionnelle ne pouvait modifier, voire dans certains cas aggravait. Les premières études à moyen terme objectivèrent des résultats cliniques très encourageants alors que peu d’éléments pouvaient encore préciser le mécanisme exact responsable de l’amélioration observée. Alors, où en sommes-nous aujourd’hui ?
Figure 1. Courbe de survie de patients insuffisants cardiaques en fonction de la largeur du QRS.
De l’électricité vers l’électromécanique
La stimulation biventriculaire concerna en tout premier lieu les patients en insuffisance cardiaque réfractaire au traitement médical et présentant un BBG particulièrement important (QRS > 130 ms). En effet, il existe une corrélation positive entre le temps de régurgitation mitrale, la durée du complexe QRS et l’altération de la dP/dt VG.
Dès 1992, Xiao et coll. ont suggéré que si la largeur des complexes QRS pouvait être réduite, notamment par une solution appropriée de stimulation, on pourrait obtenir une amélioration hémodynamique significative. En produisant deux sources de courant sur les ventricules, Cazeau et coll. ont, en effet, vérifié cette hypothèse puisqu’ils ont pu affiner la largeur du complexe QRS et améliorer la fraction d’éjection VG. Ce nouveau concept fut confirmé par des études randomisées multicentriques (MUSTIC, PATH-Study, MIRACLE).
Les études COMPANION et CARE-HF ont confirmé l’intérêt de la stimulation biventriculaire.
Dans l’étude COMPANION, réalisée chez 1 520 patients en classe III-IV avec FEVG inférieure ou égale à 35 % et des QRS > 120 ms, les résultats ont permis d’objectiver une réduction de 20 % du critère combiné mortalité-hospitalisation toutes causes dans le groupe des patients stimulés, comparativement au groupe traités médicalement de façon optimale.
Dans CARE-HF, ayant inclus 813 patients avec dysfonction ventriculaire et/ou des QRS Ž 150 ms, une baisse relative significative de la mortalité totale de 36 % a été observée.
Pourtant, la proportion de patients dits « répondeurs » à la nouvelle thérapie électrique fluctue entre 15 et 30 %, avec un effet placebo (stimulateur implanté mais stimulation inactive) pouvant atteindre 38 % selon les données de l’étude MIRACLE.
Ces derniers résultats suggèrent quelques nuances quant à la sélection des patients ; en effet, pourquoi certains patients à complexes QRS larges ne sont-ils pas améliorés par la stimulation biventriculaire ?
La place de l’échocardiographie
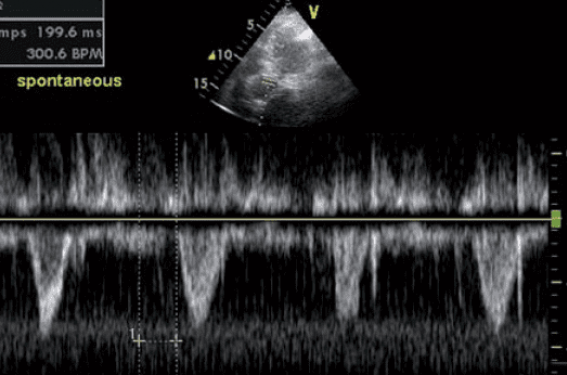
Un bloc de branche gauche suppose un retard électrique conséquent entre l’activation du ventricule droit (VD) et celle du VG. Il a été récemment démontré échocardiographiquement qu’en stimulant simultanément les deux ventricules, le délai électromécanique interventriculaire est significativement réduit (figure 2).
Temps de prééjection aortique
Temps de prééjection pulmonaire
Cette observation illustrerait le premier rôle de la stimulation biventriculaire mais peut-être pas le plus important. En effet, trois études récentes, l’une scintigraphique, les deux autres échocardiographiques, rapportent que l’asynchronisme électromécanique intra-VG (figure 3) et non pas interventriculaire, est un facteur de risque indépendant de morbi-mortalité chez les patients insuffisants cardiaques, quelle que soit la largeur du complexe QRS (figure 4). Par conséquent, on peut en déduire que si la stimulation biventriculaire peut réduire l’asynchronisme intra-VG, elle serait bénéfique aussi bien sur les symptômes que la mortalité. Si l’on se réfère aux deux études échographiques sus-citées, celles-ci affirment bien qu’il existe une corrélation significative, certes, mais modérée (r = 0,44 ; p < 0,05) entre la largeur du complexe QRS et la présence d’un asynchronisme intra-VG, mais seulement si la largeur du QRS est > 140 ms.
Figure 3. Exemple de calcul d’asynchronisme intra-VG par échocardiographie (mode TM) entre les pics de contraction systolique des parois septale et latérale. L’asynchronisme est ici considérable (192 ms), la normale étant inférieure ou égale à 50 ms.
Figure 4. Courbe de survenue d’événements cardiaques en fonction du temps chez les patients insuffisants cardiaques (FEVG inférieure ou égale à 45 %) avec et sans asynchronisme intra-VG.
Autre point intéressant, une faible proportion (9-15 %) des patients avec QRS larges ne présentaient pas d’asynchronisme intra-VG, ce qui pourrait expliquer, au moins en partie, le pourcentage de non-répondeurs à la stimulation biventriculaire (figure 5). Chez les patients insuffisants cardiaques avec des complexes QRS < 120 ms, la présence d’asynchronisme intra-VG fluctue entre 35 et 54 %.
Figure 5. Distribution de l’asynchronisme intra-VG et interventiculaire en fonction des caractéristiques du complexe QRS, dans une population de patients insuffisants cardiaques sans infarctus et FEVG inférieure ou égale à 45 %.
Poussant plus loin le concept, une équipe italienne a resynchronisé ces mêmes patients à QRS fins et avec asynchronisme intra-VG objectivé à l’échocardiographie. Le résultat est éloquent puisque tous furent améliorés, malgré un élargissement net du QRS.
Intérêt de la programmation du délai de stimulation VD-VG dans un pacemaker triple-chambre
Récemment, plusieurs études ont montré que la préexcitation du VG ou du VD dans le cadre d’une stimulation biventriculaire peut améliorer davantage la fonction myocardique en comparaison avec la stimulation simultanée des deux ventricules. Seul point délicat, chaque patient doit être individuellement évalué par échocardiographie afin de déterminer le délai de stimulation interventriculaire optimal (figure 6). Cette nouvelle fonction (non encore disponible pour toutes les marques de pacemaker) pourrait réduire davantage le pourcentage de patients non-répondeurs à la stimulation biventriculaire.
Figure 6. Configuration optimale de stimulation multisite ventriculaire en fonction de critères hémodynamiques (débit cardiaque, degré d’insuffisance mitrale). On peut remarquer que la stimulation biventriculaire simultanée était optimale chez seulement 4 patients sur 35.
En pratique
Les altérations électromécaniques secondaires à la défaillance myocardique ne sont pas superposables aux altérations électriques visibles sur l’ECG de surface. Ainsi, des patients insuffisants cardiaques à QRS larges peuvent ne pas présenter d’asynchronisme électromécanique important et donc ne pas répondre à la stimulation biventriculaire qui a pour rôle premier, de réduire l’asynchronisme intra-VG, facteur de risque indépendant de morbi-mortalité. Ainsi, l’échocardiographie pèse de plus en plus lourd dans l’évaluation et la sélection d’un patient candidat à la resynchronisation cardiaque. C’est elle qui, dans un très proche avenir, évaluera, quantifiera en routine l’asynchronisme intra-VG et finalement déterminera le patient répondeur à la thérapie électrique, indépendamment de la largeur du QRS.
MIRACLE : Multicenter InSync RAndomized CLinical Evaluation
Une bibliographie sera adressée aux abonnés sur demande au journal.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :