Vasculaire
Publié le 22 avr 2008Lecture 7 min
Quand suspecter une vascularite systémique et quel bilan réaliser ?
C. LANDRON, CHU de Poitiers
Les vascularites forment un groupe hétérogène de maladies. Leurs causes, leurs manifestations cliniques et biologiques ainsi que leurs gravités respectives sont variées. Néanmoins, ces maladies ont en commun l’inflammation vasculaire. Il s’agit de l’infiltration de la paroi des vaisseaux par des leucocytes. L’évolution des lésions vasculaires peut se faire vers la sténose, l’occlusion et l’anévrisme. Les signes cliniques dépendent de la taille et de la localisation des vaisseaux atteints. Le diagnostic d’une vascularite repose sur plusieurs arguments, notamment la clinique, l’histologie, les examens immunologiques et l’imagerie. Deux vascularites peuvent avoir la même présentation clinique mais des traitements et des pronostics différents. C’est dire tout l’intérêt de la connaissance de ces maladies.
Classification
On distingue, classiquement, les vascularites primitives, les vascularites secondaires et les affections simulant une vascularite.
Parmi ces dernières, on classe notamment les endocardites, les embolies non cruoriques (cristaux de cholestérol, myxome), les thromboses capillaires (syndrome des antiphopholipides), certaines maladies du collagène et les spasmes d’origine iatrogène (dérivés d’ergot de seigle).
Des lésions de vascularites peuvent être secondaires à des infections. On citera les infections bactériennes (streptocoques, rickettsies, N. meningitidis, H. influenza, etc.) ou virales (infection à virus Ebstein-Barr, à cytomégalovirus, à Erythrovirus B 19, etc.). De nombreux médicaments ont été identifiés comme étant une cause de vascularite. En premier lieu, on citera les bêtalactamines, les anti-inflammatoires non stéroïdiens et les diurétiques thiazidiques. C’est aussi le cas des vaccins. Les hémopathies lymphoïdes (leucémie lymphoïde chronique, lymphomes hodgkiniens ou non hodgkiniens) ou les anémies réfractaires peuvent être responsables de lésions cutanées de vascularite. Les cancers solides se compliquent moins fréquemment de vascularites que les hémopathies. Une vascularite peut émailler secondairement l’évolution de maladies auto-immunes, telles la polyarthrite rhumatoïde, le lupus systémique, le syndrome de Gougerot-Sjögren, la polymyosite ou la dermatomyosite.
On distingue les vascularites primitives, les vascularites secondaires et les affections simulant une vascularite.
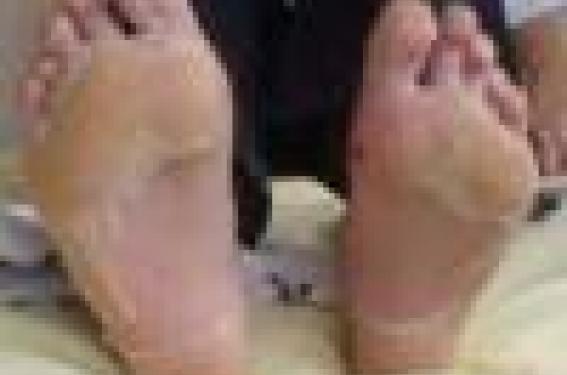
Les classifications des vascularites primitives prennent en compte des critères cliniques, histologiques ou pathogéniques. Des critères de classification ont été établis par l’American College of Rheumatology pour la périartérite noueuse, la granulomatose de Wegener ou le syndrome de Churg et Strauss. Mais la plus utilisée est la Nomenclature de Chapel Hill (tableau 1). Les vascularites sont ainsi classées en fonction de la taille des vaisseaux atteints. Néanmoins, cette nomenclature a des imperfections. Certaines vascularites, par exemple la maladie de Kawasaki (figure 1), peuvent atteindre des vaisseaux de tailles différentes. D’autres vascularites primitives sont absentes de cette classification (Maladie de Behçet, syndrome de Goodpasture et syndrome de Cogan). Il n’est pas fait mention des vascularites secondaires à des connectivites (lupus, polyarthrite rhumatoïde, syndrome de Gougerot-Sjögren), ni des vascularites secondaires à des maladies infectieuses ou tumorales. Quoi qu’il en soit, ces nomenclatures permettent une prise en charge cohérente et l’utilisation d’un langage commun.
La peau est un organe fréquemment atteint lors des vascularites systémiques.
Figure 1. Desquamation de la plante des pieds chez un patient atteint de la maladie de Kawasaki.
Savoir évoquer une vascularite devant…
Une atteinte multisystémique touchant à des degrés divers la peau, l’appareil respiratoire, le système nerveux, des arthralgies/arthrites, la sphère ORL, les reins, l’appareil digestif, l’œil. La peau est un organe très fréquemment atteint dans les vascularites.
Toute lésion cutanée évocatrice (cf infra) associée à l’atteinte d’un autre organe doit faire suspecter une vascularite. Par exemple, un purpura, des arthralgies et une hématurie glomérulaire évoquent, en outre, une vascularite nécrosante. L’association d’infections ORL à répétition, d’une neuropathie et d’une atteinte pulmonaire doit faire évoquer une vascularite, en même temps tout en recherchant une cause infectieuse ou tumorale.
Un syndrome inflammatoire ou une altération de l’état général inexpliqués.
Un contexte évocateur :
- une céphalée survenant chez un patient de plus de 60 ans, associée à des douleurs du cuir chevelu et à une claudication des mâchoires évoquent une maladie de Horton (figure 2) ;
- une nécrose cutanée survenant chez un patient porteur d’une hépatite C évoque une cryoglobulinémie de type II ;
- l’apparition de signes cutanés et/ou neurologiques au cours d’une maladies auto-immune doit faire évoquer une vascularite.
Devant une atteinte évocatrice d’un organe, rechercher d’autres signes en faveur du diagnostic de vascularite.
Figure 2. Artère temporale indurée chez une patiente atteinte d’une maladie de Horton.
À l’examen cutané : un purpura infiltré, des nodules, un livedo, une nécrose cutanée, une nécrose digitale, une urticaire, des ulcérations buccales ou génitales (figure 3).
Figure 3. Nécrose cutanée au cours d’une cryoglobulinémie de type I.
À l’examen de la sphère ORL : une sinusite chronique, une rhinite croûteuse, une otite chronique, une destruction osseuse (tomodensitométrie), une atteinte auditive.
À l’examen pulmonaire : une dyspnée, une toux, des hémoptysies, un asthme (orientant vers un syndrome de Churg et Strauss.) La tomodensitométrie (TDM) thoracique pourra révéler des nodules, des excavations, des opacités alvéolaires, des signes en faveur d’une hémorragie alvéolaire.
À l’examen des yeux : une sclérite, une épisclérite, une uvéite, une kératite.
À l’analyse du sédiment urinaire : une protéinurie, une hématurie glomérulaire.
À l’examen neurologique : des signes de neuropathie périphérique (surtout mononévrite multiple mais aussi polynévrite), des signes d’atteinte neurologique centrale.
À l’examen digestif : des douleurs abdominales, une hémorragie digestive, une perforation digestive.
À l’examen articulaire : des arthralgies ou des arthrites.
À l’examen cardiaque : une péricardite ou, plus rarement, des signes de myocardite spécifique.
Une hypertension artérielle, une orchite.
Cas particulier des aortites
Les trois maladies inflammatoires les plus fréquemment responsables d’aortite sont la maladie de Horton, l’artérite de Takayasu et la maladie de Behçet.
Plus rarement, une aortite peut compliquer l’évolution d’un syndrome de Cogan, d’une polychondrite atrophiante, d’une sarcoïdose, d’une spondylarthrite ankylosante d’un lupus érythémateux systémique ou d’une polyarthrite rhumatoïde. Parmi les causes infectieuses, on retiendra la syphilis, les anévrismes mycotiques secondaires aux endocardites bactériennes, les bactériémies à staphylocoques et Salmonella, mais aussi les aortites par contiguïté (abcès, médiastinite, spondylodiscite).
Le bilan d’une vascularite : confirmer le diagnostic, établir le pronostic et réaliser le bilan préthérapeutique L’établissement du diagnostic, la recherche des éléments du pronostic et le bilan préthérapeutique se font habituellement dans le même temps.
Histologie
C’est un point fondamental du diagnostic. On recueillera les informations suivantes : l’existence d’un dépôt de matériel fibrinoïde, d’un granulome dans la paroi vasculaire ou extravasculaire, une leucocytoclasie (destruction des noyaux des polynucléaires), d’une turgescence des cellules endothéliales, une fragmentation de la limitante élastique interne ou d’un thrombus intraluminal. L’existence d’une nécrose de la paroi vasculaire permet d’isoler les vascularites dites nécrosantes (périartérite noueuse, polyangéite microscopique, granulomatose de Wegener, syndrome de Churg et Strauss). La biopsie de peau sera facilement réalisée devant une lésion cutanée évocatrice de vascularite. En fonction des points d’appel, on pourra réaliser une biopsie d’artère, de la muqueuse nasale, du parenchyme pulmonaire, de tissu nerveux, de muscle ou de rein.
On réalisera un bilan standard comprenant la recherche d’un syndrome inflammatoire (protéine C réactive, fibrinogène, haptoglobine…), une numération formule sanguine (neutrophiles, éosinophiles, hémoglobine), un bilan rénal (créatininémie, urée plasmatique, protéinurie/24 h, bandelette urinaire, éventuellement un examen des urines en contraste de phase), un bilan hépatique, une mesure de l’activité des CPK, une électrophorèse des protides plasmatiques.
L’existence d’une hyperéosinophilie est un bon argument pour une vascularite, dans un contexte multisystémique.
L’enquête infectieuse comprendra des hémocultures systématiques, les sérologies VIH, VHB, VHC, les sérologies des rickettsies et d’Erythrovirus B19.
Les examens immunologiques tiennent une place importante dans le bilan d’une vascularite. On recherchera des anticorps anti-nucléaires, des anticorps anti-DNA natifs (anti-ADN double brin) et des anticorps dirigés contre les antigènes solubles. On recherchera aussi des ANCA (anticorps dirigés contre le cytoplasme des polynucléaires neutrophiles), leur aspect en fluorescence et leur spécificité anti-PR3 (orientant vers une granulomatose de Wegener) ou anti-MPO (orientant vers une polyangéite microscopique ou un syndrome de Churg et Strauss). Le complément sera étudié (CH50) ainsi que ses fractions C3 et C4. On recherchera une cryoglobulinémie.
Les anticorps dirigés contre le cytoplasme des polynucléaires neutrophiles sont caractéristiques dans les vascularites nécrosantes.
L’imagerie joue un rôle important dans le diagnostic et le suivi de certaines vascularites. En cas de sinusite chronique, on demandera un examen TDM des sinus à la recherche d’une lyse des parois osseuses. Un examen TDM du thorax sera pratiqué au moindre point d’appel thoracique. L’imagerie permet parfois d’évoquer le diagnostic de vascularite, par exemple, par la découverte d’une aortite, sur un examen TDM réalisé dans le cadre du bilan étiologique d’un syndrome inflammatoire jusque-là inexpliqué. Les autres examens seront guidés par les points d’appel : échographie cardiaque et IRM cardiaque, électromyogramme, artériographie…
Au terme de ce bilan, on pourra, grâce à un diagnostic précis, établir un pronostic et instaurer un traitement adéquat. L’exemple des vascularites nécrosantes est utile pour comprendre l’intérêt d’un diagnostic précis. En effet, on sait que la granulomatose de Wegener requiert un traitement obligatoire par cyclophosphamide, alors que les formes de bon pronostic du syndrome de Churg et Strauss et de la polyangéite microscopique pourront être traitées par corticoïdes seuls.
En pratique
L’atteinte simultanée ou successive de plusieurs organes évoque une maladie de système, et notamment une vascularite.
L’histologie et l’immunologie sont les pierres angulaires du diagnostic de vascularite.
Un diagnostic précis est indispensable à l’établissement du pronostic et pour la prise en charge thérapeutique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :