Publié le 19 oct 2004Lecture 7 min
La CRP est-elle un outil utile ?
P. SBRAGIA et F. PAGANELLI, CHU Nord Marseille
Répondre à cette question suppose que l’on ait répondu à cette autre interrogation : la protéine C-réactive (CRP) est-elle un marqueur de risque ou un facteur de risque ?
Pas de réponse définitive, pour l’heure, mais des recommandations ont été émises.
Définition et rôle
La CRP est ainsi nommée car elle précipite en présence du polysaccharide C du pneumocoque. Ses fonctions principales sont l’activation du complément, la diminution de l’adhésivité des neutrophiles et la production de superoxyde.
Métabolisme de la CRP
La production de la CRP, protéine synthétisée par les hépatocytes, est régulée par des cytokines produites au cours de la réponse inflammatoire locale. Ces cytokines (interleukines 6 [IL6] surtout, mais aussi IL1) sont émises par les fibroblastes, les macrophages et les cellules endothéliales « activées ». La production de ces protéines en grande quantité au cours de la phase inflammatoire se fait au détriment d’autres protéines comme l’albumine. La CRP augmente rapidement (< 24 heures) dès le début du processus inflammatoire ; les taux peuvent atteindre 1 000 fois la valeur basale. Sa demi-vie est courte et elle peut se normaliser rapidement une fois la maladie causale jugulée.
Rôle en dehors de la pathologie cardio-vasculaire
La CRP permet de distinguer une infection bactérienne d’une infection virale, d’apprécier l’état inflammatoire d’un symptôme douloureux (arthrite, artérite, etc.), de diagnostiquer une surinfection bactérienne dans un état inflammatoire chronique (néoplasie, LEAD), et de contrôler l’efficacité d’une antibiothérapie.
Valeur
La CRP est présente au niveau plasmatique de sujets sains en faible concentration (1 à 3 mg). Sa concentration élevée (> 50 mg/l) oriente vers diverses pathologies : rhumatismale, infections bactériennes, glomérulonéphrites, infections digestives, thyroïdites, artérite inflammatoire.
En dehors de ces affections entraînant une importante sécrétion, la méthode de dosage dit ultrasensible : CRP US (HS CRP pour high sensitivity dans la littérature anglo-saxonne) a permis d’étudier les variations minimes de la CRP observées en pathologie cardio-vasculaire.
La théorie inflammatoire de l’athérosclérose
Le rôle de la CRP au cours de l’athérogenèse n’est pas encore parfaitement défini car il reste lié à l’hypothèse de la théorie inflammatoire de l’athérosclérose.
La théorie lipidique a été déduite de l’expérimentation animale. Des lapins nourris avec du blanc d’œuf, de la viande et du lait développaient des lésions artérielles graisseuses. Mais l’athérosclérose ne pouvait être expliquée, pas plus que le phénomène de rupture de plaque responsable du syndrome coronarien aigu. Ainsi, la théorie inflammatoire est complémentaire (certains disent conciliatrice entre la théorie lipidique et la théorie de rupture de plaque).
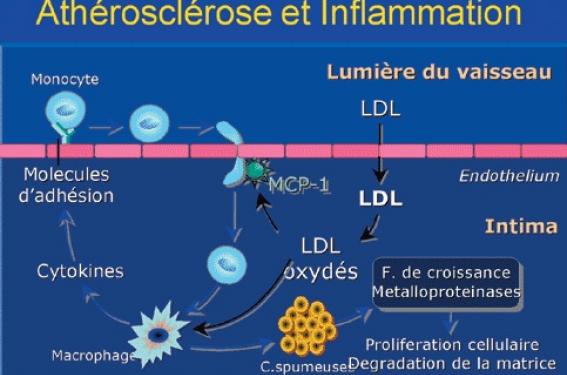
L’athérosclérose n’est pas seulement une accumulation de lipides au sein de la paroi artérielle (figure). La base de l’athérosclérose est l’accumulation dans le tissu sous-intimal de LDL cholestérol. Il s’agit d’un phénomène passif qui débute dès la naissance et va s’amplifier au cours de la vie. Ce phénomène dépend essentiellement des concentrations de LDL. Dès que le LDL a pénétré le sous-endothélium, des modifications oxydatives apparaissent. Ces LDL « oxydés » vont recruter des macrophages, produire des cytokines et « activer » l’endothélium.
L’endothélium « activé » — ou dysfonction endothéliale — exprime alors des molécules d’adhésion normalement absentes de la surface de l’endothélium normal. VCAM, MCP-1 et ICAM-1 déclenchent l’adhésion des monocytes circulants à l’endothélium qui vont migrer dans l’espace sous-intimal. Il se produit une différenciation cellulaire sous l’influence de cytokines qui transforme le monocyte en macrophage. Deux voies vont diverger :
- le macrophage va phagocyter les LDL oxydés et se transformer en cellule spumeuse qui va confluer pour former un centre lipidique entouré d’une chape fibreuse et isoler le noyau lipidique du courant sanguin. Cette structure secrète des facteurs de croissance pour favoriser son développement aboutissant à l’obstruction de la paroi artérielle (angor stable) ; elle peut aussi sécréter des métalloprotéinases qui vont détruire la chape fibreuse, et mettre en contact les éléments du centre lipidique avec le courant sanguin aboutissant à la thrombose ;
- le macrophage va produire des cytokines (IL1, IL6 et TNFa pour tumor necrosis factor alpha) et permettre l’amplification et la pérennisation de l’activation de l’endothélium (recrutement des molécules d’adhésion et facilitation de la diapédèse des monocytes).
Rôle de la CRP en pratique clinique
Il a été très difficile d’étudier les variations de la CRP qui sont minimes au cours des accidents cardio-vasculaires. Grâce aux nouvelles méthodes de dosage CRP US, il est devenu plus aisé d’apprécier le phénomène inflammatoire dans l’angor stable ou dans le syndrome coronaire aigu.
Actuellement, on ne sait pas si la CRP est un marqueur de risque d’athérosclérose (c’est-à-dire l’hyperexpression des cytokines pro-inflammatoires) ou si c’est un facteur de risque de l’athérosclérose (c’est-à-dire qu’elle participe activement au processus pathologique (rupture de plaque, croissance de l’athérosclérose).
Il est important de déterminer son rôle exact, car la correction d’un facteur de risque influe sur la morbi-mortalité alors que la connaissance d’un marqueur de risque ne renseigne que sur la gravité de la maladie sans orienter la thérapeutique. Autrement dit, si c’est un facteur de risque cardio-vasculaire, il faut essayer d’atténuer sa sécrétion et si c’est un marqueur de risque, il faut mettre en route une panoplie de mesures pour prévenir les complications cardio-vasculaires, sans forcément agir sur le taux de CRP.
Concernant l’aspect facteur de risque, actuellement, de nombreux traitements agissent sur la production de CRP, mais le lien entre baisse de la morbi-mortalité d’origine cardio-vasculaire et baisse de la CRP n’est pas encore établi.
Concernant l’aspect marqueur de risque, de nombreux auteurs ont montré depuis plusieurs années, et de façon répétée, que le taux plasmatique de CRP est étroitement corrélé au risque de maladie coronaire ainsi qu’au risque d’accident vasculaire cérébral. Il a donc été proposé d’inclure ce paramètre dans l’évaluation du risque cardio-vasculaire global dans les cas où la probabilité de cette maladie à 10 ans serait comprise entre 10 et 20 %.
Néanmoins, la dernière étude publiée dans le NEJM par Danesh et coll. révèle que la valeur prédictive de la CRP est moins bonne que le cholestérol total et le tabagisme. Il s’agit d’une étude extrêmement intéressante puisqu’elle est prospective et comporte le suivi d’une cohorte de 20 000 patients pendant une durée de 20 ans. Ces résultats ont été confirmés par une métaanalyse qui a porté sur les quatre études prospectives regroupant 7 000 pa- tients. La valeur prédictive de la CRP semble donc plus faible que celle annoncée par Ridker et coll., ce qui peut être expliqué par les biais des publications précédentes (non prise en compte de l’obésité, de l’insulinorésistance, etc.).
Comme il s’agit d’un dosage simple et peu coûteux, Ridker a quand même proposé de stratifier le risque cardio-vasculaire :
- un taux à 1 mg correspond à un faible risque,
- un taux compris entre 1 et 3 mg/l correspond à un risque modéré,
- un taux compris entre 3 et 10 mg/l indique un événement aigu.
En dehors de toutes causes non inflammatoires pouvant modifier cette concentration (âge, obésité diabète de type 2, grossesse, tabagisme, estrogénothérapie), il faut vérifier ce dosage à la 3e semaine.
Conclusion
Nous ne disposons pas actuellement de suffisamment de preuves scientifiques (evidence based medicine) pour affirmer ou infirmer le rôle prépondérant de la CRP dans le domaine cardio-vasculaire. Aussi, dans un effort d’œcuménisme, des recommandations ont récemment été publiées (Circulation 2003 ; 107 : 499-511).
Recommandations AHA/CDC
Classe I : Aucune.
Classe IIa :
• en prévention primaire, la CRP peut être utile chez les patients à risque intermédiaire (SCORE = 10-20 % à 10 ans) pour faciliter la prise en charge ;
• en prévention secondaire (chez les patients coronariens stables, instables ou post-ACTP), la CRP peut être utile comme marqueur de risque de la survenue d’un événement cardio-vasculaire.
Pour préciser ces recommandations, il faut insister sur certains points :
1. Le dépistage systématique dans la population générale n’est pas recommandé.
2. Son application en prévention primaire doit être intégrée dans le risque global (Framingham, SCORE).
3. Les stratégies thérapeutiques concernant les SCA ne doivent pas être influencées par les valeurs de la CRP.
4. La CRP ne doit pas être employée pour surveiller un traitement.
5. Les dosages doivent être effectués à deux reprises à 15 jours d’intervalle ; la valeur la plus faible doit être prise en compte.
6. En cas de CRP > 10 mg/l, il faut éliminer une autre pathologie inflammatoire.
Classification du risque d’événement cardio-vasculaire :
- Risque faible : < 1 mg/l.
- Risque moyen : 1,0-3,0 mg/l.
- Haut risque : 3,0 mg/l.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :







