Publié le 13 mar 2012Lecture 10 min
Urgences hypertensives : quoi de neuf ?
B. VAISSE, CHU Timone, Marseille
Journées européennes de la SFC (II)
Les élévations importantes de la pression artérielle sont très fréquentes dans la pratique quotidienne de tout praticien. Elles exposent à des risques variables en fonction du contexte. Elles ont fait l’objet d’une recommandation par l’AFSSAPS en 2002(1). Le but de ce travail est d’actualiser ces recommandations.
Les urgences hypertensives sont des situations qui comportent une élévation tensionnelle importante associée à un risque immédiat vital ou de complications cardiovasculaires majeures. Elles sont à distinguer des élévations tensionnelles simples sans souffrance viscérale immédiate. Elles doivent être différenciées des vraies urgences hypertensives car leur traitement par excès est inutile, elles relèvent le plus souvent d’un traitement progressif.
Les manifestations cliniques des urgences hypertensives sont rappelées dans les recommandations de l’ESH 2007(2) :
• encéphalopathie hypertensive,
• insuffisance ventriculaire gauche hypertensive,
• hypertension avec infarctus myocardique,
• hypertension avec angor instable,
• hypertension avec dissection aortique,
• hypertension sévère lors d’une hémorragie méningée ou d’un AVC,
• crise de phéochromocytome,
• usage de stupéfiants (amphétamines, LSD, cocaïne, ecstasy),
• hypertension péri-opératoire,
prééclampsie sévère ou éclampsie.
Parmi les urgences hypertensives, les urgences neurovasculaires ont une place importante et très actuelle. Dans ce cadre, le risque d’une réduction rapide de la pression artérielle peut être supérieur à celui d’une abstention thérapeutique.
En pratique
Le praticien doit de manière prioritaire :
- Reconnaître la présence ou l’absence d’une souffrance viscérale lors d’une hypertension sévère (PA > 180/110 mmHg) et faire ainsi la distinction entre une urgence hypertensive et une élévation tensionnelle sans souffrance viscérale immédiate.
- Parmi les urgences hypertensives vraies, il devra distinguer les urgences neurovasculaires.
Conduite à tenir devant une hypertension artérielle sévère
Confirmer la mesure tensionnelle
Les erreurs de mesure sont fréquentes en pratique clinique : erreur technique (brassard mal adapté à la circonférence de bras : surestimation de la pression artérielle avec un brassard de taille moyenne posé sur un gros bras). Ces erreurs sont souvent psychologiques : c’est le fameux « effet blouse blanche » lié au stress de la consultation médicale. Il est donc préférable d’utiliser un appareil automatique et oscillométrique validé qui permet une précision des mesures, d’utiliser un brassard adapté à la circonférence du bras, et de répéter les mesures tensionnelles : au moins deux mesures, voire plus si la pression varie, et moyenne des deux dernières mesures. Il est important de vérifier la pression artérielle aux deux bras lors de la première consultation pour rechercher une anisotension, et également de mesurer la pression artérielle en position debout pour rechercher une hypotension orthostatique.
Rechercher des signes de souffrance viscérale
Cette recherche est au centre de l’algorithme de décision médicale (figure 1) et doit comporter rapidement(3) :
– un examen clinique avec recherche d’une douleur thoracique, d’une dyspnée, de céphalées, de troubles de la conscience, de troubles de la vue, d’une asthénie, d’un amaigrissement récent, d’un syndrome polyurie-polydipsie, complété d’une auscultation cardio-thoracique, vasculaire (vaisseaux du cou, aorte abdominale, fémorale et prise des pouls périphériques) ainsi qu’un examen neurologique ;
– une analyse des urines à la bandelette, un prélèvement sanguin avec au minimum ionogramme, créatinine ;
– un électrocardiogramme ;
– un examen du fond d’œil à la recherche d’une rétinopathie hypertensive de stade III ou IV ; une imagerie cérébrale en fonction des troubles neurologiques constatés.
Figure 1. Algorithme de décision d’une urgence hypertensive, d’après P. Sosner.
Un trouble de la conscience peut évoquer une encéphalopathie hypertensive ou une éclampsie chez une femme enceinte. Un déficit neurologique avec des signes focalisés associés à des céphalées ou des troubles de la conscience évoque une hémorragie intracérébrale.
Une douleur violente thoraco-abdominale sans anomalie de l’ECG doit faire rechercher un souffle diastolique, une anisotension, une asymétrie des pouls et donc une dissection aortique.
L’interrogatoire s’attachera à préciser le contexte thérapeutique du patient. A-t-il arrêté un médicament exposant à un rebond (bêtabloquant, clonidine), prend-il des médicaments vasopresseurs comme des sympathomimétiques, des corticoïdes, des anti-inflammatoires, des stupéfiants : cocaïne, amphétamines, ecstasy, LSD ? Y a-t-il une consommation excessive de réglisse ou d’alcool ?
Élévation tensionnelle sans signe de souffrance viscérale
S’il n’y a pas de signe de souffrance viscérale : cardiaque, aortique, rénale ou neurologique, une HTA sévère (PA > 180 et/ou 110 mmHg) n’est pas une urgence hypertensive et doit être traitée par la mise en place progressive d’un traitement oral. Il faudra notamment rechercher un épisode douloureux aigu (physique ou moral), pouvant être responsable de cette élévation tensionnelle, ou une attaque de panique qui peut simuler une crise aiguë de phéochromocytome. Dans cette hypothèse, l’examen clinique cardiovasculaire et neurologique sera normal, de même que la biologie et le fond d’œil.
Élévation tensionnelle avec souffrance viscérale : les urgences hypertensives
Dans ce contexte, le patient devra être hospitalisé pour assurer une surveillance continue de sa PA et de son état clinique. La conduite sera spécifique de la souffrance viscérale retrouvée.
Urgences hypertensives cardiovasculaires
– en cas de coronaropathie, le traitement sera basé sur la nitroglycérine injectable ou le dinitrate d’isosorbide.
– en cas d’insuffisance ventriculaire gauche, on utilisera : la nitroglycérine, le dinitrate d’isosorbide par voie IV (débit de 1 à 10 mg/heure) ou le furosémide (40 mg IVD) ou le bumétamide (1 à 2 mg IVD).
– en cas de suspicion de dissection aortique aiguë, le patient sera mis en soins intensifs, bénéficiera d’une échographie transthoracique ou en cas de forte suspicion d’emblée d’une échographie transœsophagienne et/ou un angioscanner.
– une dissection de type B de Stanford nécessite un traitement médical ; une dissection de type A impose un traitement chirurgical d’urgence.
– Dans les deux cas, l’usage d’antalgiques majeurs est utile ainsi que des bêtabloquants qui diminuent la PA et la fréquence cardiaque, associés à un anticalcique et/ou un alphabloquant :
• le labétalol avec un dosage IV lente (1 mg/kg en 1 min) puis entretien en seringue électrique (0,1 à 0,3 mg/kg/h) ou l’esmolol (500 µg/kg 1 min IV lent) puis entretien (50 à 200 µg/ kg/min) ;
• la nicardipine (5 à 10 mg/h en seringue électrique) ;
• l’urapidil (30 à 90 mg/h en seringue électrique).
L’objectif tensionnel est de baisser rapidement la pression artérielle avec une PAS à 110 mmHg et une fréquence cardiaque entre 60 et 80 bpm.
Urgences hypertensives et AVC en phase aiguë
Il n’y a, à l’heure actuelle, aucune preuve pour penser que la baisse de PA en phase aiguë d’AVC apporte un bénéfice au patient ; mais plusieurs études restent en cours. La dernière publiée en 2011, l’étude SCAST (Scandinavian Candesartan Acute Stroke), ne montre aucun bénéfice significatif en termes de morbidité (mort cardiovasculaire, AVC non fatal, infarctus non fatal) ou de mortalité totale dans le groupe traité par candesartan versus placebo.
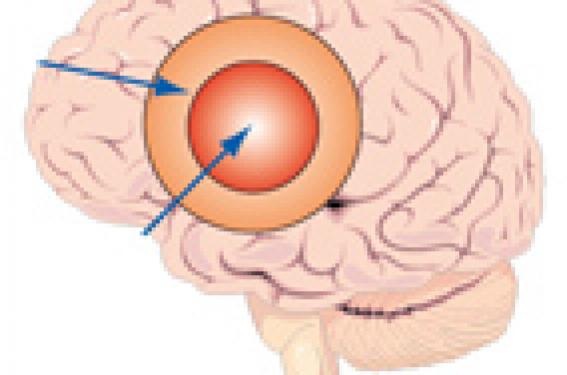
Le risque de l’hypotension artérielle en phase aiguë d’AVC vient du fait que, autour de la zone ischémique de l’infarctus, il existe une zone frontière sensible à l’hypotension et, du fait de la perte de l’autorégulation cérébrale, une hypotension brutale risque d’hypoperfuser cette zone frontière et d’aggraver la zone ischémique(4).
Figure 2. AVC ischémique en phase aiguë : zone ischémique et zone frontière sensible à l’hypo perfusion du fait de l’altération de l’autorégulation cérébrale, d’après Qureshi et al.
On peut classifier les urgences hypertensives neurovasculaires en 3 types :
• l’encéphalopathie hypertensive et/ou la rétinopathie hypertensive stade III ou IV : le traitement devra être réalisé par voie IV, avec un monitorage fréquent de la PA. Il utilisera principalement 3 drogues : la nicardipine, l’urapidil et le trandolapril ;
• l’AVC ischémique : il n’y a à présent aucune preuve qu’une baisse de la PA en phase aiguë d’AVC ischémique apporte un bénéfice pour le patient ;
• l’hémorragie intracérébrale : il est souhaitable de réduire la PA à un niveau proche du niveau normal et/ou à un degré ne compromettant pas la fonction cérébrale.
Les recommandations internationales ESO (European Stroke Organisation) et ASA (American Stroke Association) sont très prudentes au niveau de cette baisse tensionnelle :
• la recommandation européenne(5) propose une faible réduction de la PA si elle est > 220/120 mmHg en cas d’insuffisance cardiaque ou d’encéphalopathie hypertensive. Elle recommande de ne pas baisser rapidement cette PA ;
• la recommandation américaine(6) garde le niveau d’intervention pour la pression à 200/120 mmHg et précise une réduction faible de la PA de 15 % en 24 heures.
En cas d’hémorragie intracérébrale, l’AHA (American Heart Association) recommande en 2007 un objectif de PA à 160/90 mmHg avec un strict monitoring.
En cas d’hématome intracérébral, le pronostic est plus sombre et donc l’objectif tensionnel plus bas à 140/90 mmHg.
En cas d’hémorragie méningée, on propose un objectif tensionnel à 160/100 mmHg avec un usage particulier de la nimodipine IV qui exerce une action spasmolytique et vasodilatatrice au niveau des petites artères cérébrales provoquant une augmentation du flux sanguin cérébral et une plus grande résistance à l’hypoxie ; ceci est particulièrement net lors des spasmes des vaisseaux cérébraux consécutifs à une hémorragie sous-arachnoïdienne anévrismale.
Le cas particulier de la thrombolyse en phase aiguë d’AVC est évoqué par les recommandations communes de l’AHA et de l’ASA en 2007 : il convient de monitorer très précisément la PA toutes les 15 min durant le traitement pendant 2 heures, puis toutes les 30 min pendant 6 heures puis ensuite toutes les heures pendant 16 heures. En cas de PA comprise entre 180 et 230 mmHg et 105/120 mmHg, on utilisera le labétalol IV : 10 mg IV en 1 à 2 min qui peut être éventuellement répété toutes les 10 à 20 min avec un maximum de dose de 300 mg. On peut également l’utiliser en perfusion à la dose de 2 à 8 mg/min.
En cas de PA > 230 ou 120/140 mmHg, on associera au labétalol de la nicardipine IV à la dose de 5 mg/h, éventuellement augmentée de 2,5 mg/h toutes les 5 min jusqu’à un maximum de 15 mg/h. En cas de résistance à cette bithérapie, on pourra éventuellement utiliser le nitroprussiate de sodium.
Crise hypertensive associée à un phéochromocytome
Le premier traitement est le repos, il convient de ne pas utiliser de bêtabloquant en première intention. En effet, le blocage des récepteurs bêta seul entraine en cas de phéochromocytome une stimulation puissante par l’adrénaline ou la noradrénaline des récepteurs alpha et des poussées tensionnelles majeures. On utilisera donc un alphabloquant en première intention de type prazosine per os ou phentolamine IV. Une fois l’alpha-blocage réalisé, on peut alors associer un bêtabloquant. On peut également utiliser le labétalol, la nicardipine ou le vérapamil en attendant l’intervention chirurgicale.
L’hypertension artérielle périopératoire
Le risque hémorragique en postopératoire est important. On utilisera un traitement IV à base de nitroglycérine, labétalol, nicardipine ou urapidil. Il convient de monitorer la PA par voie automatique afin d’éviter le traditionnel effet blouse blanche et de calmer la douleur qui est toujours initiatrice de poussées tensionnelles.
L’hypertension artérielle de la femme enceinte
Les PA > 170/110 mmHg doivent être considérées comme une urgence hypertensive chez une femme enceinte et nécessitent une hospitalisation. L’objectif est de baisser progressivement la PA diastolique à 90-105 mmHg, et d’éviter les poussées de PA systolique > 155 mmHg.
Le traitement IV par hydralazine ne doit plus être utilisé en raison d’effets secondaires notables pendant la phase périnatale. Il convient donc d’utiliser d’autres drogues : le nitroprussiate de sodium par IV est le traitement de référence chez la femme enceinte mais son administration doit être limitée dans le temps car il existe un risque d’accumulation métabolique : le thiocyanate qui a une toxicité fœtale.
En cas de prééclampsie avec œdème pulmonaire, le traitement par nitroglycérine est privilégié.
Il faut rappeler que le traitement diurétique est contre-indiqué pendant la grossesse du fait du risque d’hypovolémie et de souffrance fœtale.
En cas d’urgence, un traitement IV par labétalol, puis un traitement oral par méthyldopa ou nifédipine ou nicardipine peut être indiqué. Un traitement IV en perfusion par sulfate de magnésie peut être aussi utilisé (4g IV lent en 10 min puis 1 g/h).
On peut aussi provoquer un accouchement prématuré en cas d’hypertension avec protéinurie, de troubles visuels liés à une encéphalopathie hypertensive, de coagulopathie de consommation, ou d’une souffrance fœtale.
L’hypertension maligne
Elle est définie par une élévation importante de la PA (PAD > 140 mmHg) associée à une atteinte vasculaire : hémorragie rétinienne, exsudat ou œdème papillaire au fond d’oeil, décompensation cardiaque, ou dissection aortique. Il s’associe le plus souvent à une encéphalopathie hypertensive et une détérioration de la fonction rénale.
Le traitement peut-être donné per os, si la pression répond aux différents médicaments : anticalcique associé à un bloqueur du système rénine-angiotensine et un diurétique. En cas de réponse suffisante, on utilisera la voie intraveineuse (nicardipine, urapidil, labétalol).
L’objectif est de baisser la PAD < 100-110 mmHg en 24 heures. Une fois la pression contrôlée, un bilan étiologique devra systématiquement être entrepris.
Figure 3. MAPA ambulatoire d’une urgence hypertensive liée à un phéochromocytome.
En pratique
Devant des chiffres tensionnels très élevés, le praticien devra toujours faire la différence entre une vraie urgence hypertensive avec souffrance viscérale et une poussée tensionnelle isolée.
À côté de la clinique, il s’aidera d’une mesure automatique la pression artérielle afin de préciser les niveaux tensionnels et éliminer un éventuel effet blouse blanche, de la biologie à la recherche d’une insuffisance rénale, du fond d’œil en urgence à la recherche d’un stade 3 ou 4, et de l’imagerie : l’échographie cardiaque pour l’insuffisance cardiaque ou la dissection aortique, le scanner à la recherche d’un AVC.
Le traitement sera le plus souvent intraveineux, suivi d’un traitement per os et d’un suivi régulier.
La meilleure prévention des urgences hypertensives reste le bon contrôle de l’hypertension artérielle.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :