Publié le 15 avr 2017Lecture 5 min
SCA de la femme jeune : toujours évoquer une dissection coronaire spontanée !
Karim BEJAR et coll.*, Clinique Saint-Hilaire, Rouen
La dissection coronaire spontanée, considérée auparavant comme exceptionnelle, est actuellement reconnue comme l’une des principales causes de syndrome coronarien aigu (SCA) non athéromateux chez les patients jeunes, sans ou avec peu de facteurs de risque cardiovasculaire. Cette prise de conscience est liée à un recours plus fréquent à la coronarographie et aux techniques d’imagerie endocoronaire. Nous présentons à travers cette observation les particularités cliniques de cette entité et les modalités de sa prise en charge.
Madame F., une infirmière âgée de 43 ans, sans facteur de risque cardiovasculaire, est hospitalisée en USIC pour un SCA sans sus-décalage de ST dans le territoire antérieur avec minime élévation de la troponine ultra-sensible. L’examen clinique est sans particularité. L’échographie cardiaque montre une fonction systolique VG normale. Un traitement par bêtabloquant, fondaparinux, aspirine, clopidogrel et statine est instauré.
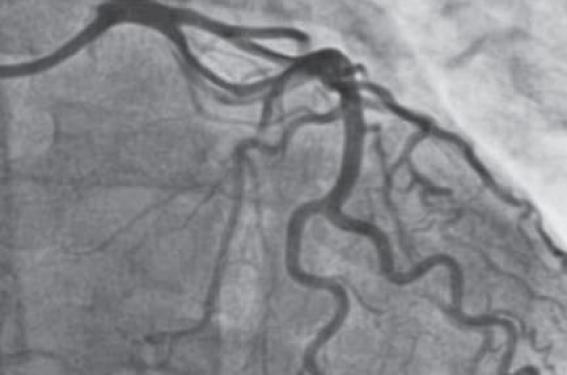
La coronarographie faite à J2 de son hospitalisation révèle un défaut d’opacification linéaire au niveau de la circonflexe proximale avec un aspect de double lumière et stagnation du produit de contraste. L’IVA proximale et moyenne présente une longue diminution de calibre. Le flux coronaire est TIMI 3 (figures 1 à 3). La coronaire droite est angiographiquement normale. Cet aspect est pathognomonique d’une dissection coronaire spontanée, ce qui nous fait renoncer à une imagerie endocoronaire.
Figure 1. Aspect de double lumière de la circonflexe proximale.
Figure 2. Stagnation de produit de contraste au niveau de la circonflexe proximale.
Figure 3. Longue diminution de calibre de l’IVA proximale et moyenne.
Devant l’absence de récidive angineuse et la conservation du flux coronaire, on décide d’adopter une stratégie conservatrice avec un traitement par double antiagrégation plaquettaire et bêtabloquant, ainsi qu’une surveillance en USIC pendant une semaine. Le traitement anticoagulant est arrêté. L’évolution clinique est simple. On réalise un bilan artériel par angioscanner aorto-iliaque, rénal et des troncs supra-aortiques. Celui-ci révèle une dysplasie fibro-musculaire touchant l’artère rénale droite (figure 4).
Figure 4. Angiodysplasie de l’artère rénale droite.
Un contrôle coronarographique programmé, réalisé un mois plus tard, montre une cicatrisation ad integrum du réseau gauche avec des coronaires angiographiquement normales (figure 5).
Figure 5. Contrôle angiographique à un mois.
Discussion
La dissection coronaire spontanée est définie par l’apparition non traumatique et non iatrogène d’un hématome intrapariétal, avec ou sans rupture intimale. Elle se manifeste dans l’immense majorité des cas par un SCA avec ou sans sus-décalage de ST(1). Les présentations cliniques peuvent cependant être atypiques et égarer le diagnostic, ce d’autant qu’elles concernent des patient(e)s dont le profil (âge, sexe, facteurs de risque, etc.) est éloigné du coronarien classiquement admis en USIC. Le recours largement répandu au dosage de la troponine témoignant de la moindre souffrance myocardique peut aussi expliquer une recrudescence des diagnostics de dissection coronaire spontanée.
Cette entité concerne essentiellement les femmes (> 90 %) d’âge moyen relativement jeune (30-60 ans). Certains terrains à risque et facteurs déclenchants sont rapportés dans la littérature (tableau)(1). Les études les plus récentes semblent rapporter un lien fort avec la dysplasie fibromusculaire qui touche, elle aussi, plutôt les femmes jeunes(2). Un registre multicentrique français (DISCO) promu par le CHU de Clermont-Ferrand est en cours. Son objectif est de recenser l’ensemble des DISsections COronaires spontanées, d’évaluer la prévalence de la dysplasie fibro-musculaire et d’étudier ses déterminants génétiques chez les patients affectés.
La dissection coronaire spontanée doit être évoquée devant tout SCA survenant chez un sujet jeune, a fortiori de sexe féminin et sans facteur de risque cardiovasculaire.
L’imagerie coronaire permet d’établir le diagnostic. La coronarographie peut être suffisante pour poser le diagnostic dans les cas typiques comme celui rapporté dans notre observation. Certains aspects angiographiques peuvent être litigieux (longue diminution de calibre sur des coronaires saines par ailleurs, aspect de queue de radis) ou même mimer une atteinte athéroscléreuse avec des sténoses focales ou tubulaires. L’apport de l’imagerie endocoronaire notamment par OCT dans ces situations est majeur. Cette technique permet de visualiser l’aspect de double lumière, d’identifier la porte d’entrée, l’étendue longitudinale et circonférentielle de la dissection et l’atteinte des branches collatérales(3). Elle permet aussi de guider un éventuel traitement par angioplastie(4,5).
En l’absence d’ischémie réfractaire et d’altération du flux coronaire, le meilleur traitement est conservateur.
Les antiagrégants plaquettaires diminuent le risque thrombotique lié à la rupture intimale. En plus de leur effet anti-ischémique et antiarythmique et par analogie à la dissection aortique, les bêtabloquants peuvent théoriquement diminuer l’extension de la dissection par diminution du shear stress. Les anticoagulants sont déconseillés afin d’éviter la majoration de l’hématome intramural.
Les résultats des différentes techniques de revascularisation sont moins probants que ceux obtenus dans la maladie coronaire athéromateuse.
Le taux de succès procédural de l’angioplastie dans cette situation n’est que de l’ordre de 70 %(6). Les difficultés sont liées au risque du passage du guide coronaire dans le faux chenal, la nécessité fréquente d’un long stenting, le risque de propagation de l’hématome lors du déploiement du stent et la possibilité de malapposition tardive après résorption de l’hématome intramural exposant à un risque de thrombose de stent.
Les résultats du pontage aortocoronaire sont décevants avec un taux d’occlusion de greffons évalué à 73 % dans une petite série de 12 patients opérés(7).
Un contrôle par coronarographie ou par coroscanner doit être réalisé chez les patients traités médicalement afin de s’assurer de la cicatrisation artérielle. Le délai proposé est de 26 jours(1).
La mortalité intrahospitalière est relativement basse (0 à 2 %). En adoptant une stratégie conservatrice, la nécessité d’une revascularisation urgente varie entre 4 et 7 %(8). Le pronostic à long terme est essentiellement marqué par un risque de récidive de dissection coronaire dans 27 % des cas à 5 ans(9).
En pratique
La dissection coronaire spontanée est une cause probablement sous-estimée de SCA chez les sujets jeunes (25 à 30 % des SCA de la femme de moins de 60 ans).
Le diagnostic angiographique n’est pas toujours simple (surtout en l’absence de rupture intimale) et peut parfois être sensibilisé par les techniques d’imagerie endocoronaire.
La prise en charge est non codifiée, mais une stratégie conservatrice est conseillée en l’absence de récidive ischémique ou d’altération du flux coronaire.
En raison de l’association fréquente à une dysplasie fibro-musculaire (70 à 80 % des cas), il est recommandé de dépister une atteinte des gros troncs artériels.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :