Rythmologie et rythmo interventionnelle
Publié le 03 nov 2013Lecture 6 min
Conduite à tenir devant une tachycardie paroxystique sur cœur sain de l’enfant
A. MALTRET, Hôpital Necker Enfants malades, Paris Hôpital privé Jacques- Cartier, Massy

Contrairement aux autres spécialités, la pédiatrie est une spécialité d’âge et non d’organe. Durant l’enfance, on distingue deux périodes où le risque de tachycardie paroxystique est accru : les premiers mois de vie et l’entrée dans l’adolescence. L’épidémiologie et l’histoire naturelle des arythmies sont complètement différentes selon que l’enfant a quelques moisde vie ou est âgé de plusieurs années. La prise en charge des troubles du rythme paroxystique de l’enfant est donc fonction de son âge.
Conduite à tenir devant un trouble du rythme paroxystique chez un enfant de moins de 1 an
La découverte d’une tachycardie chez un enfant de moins de 1 an justifieson hospitalisation dans un service de pédiatrie ou de cardiologie pédiatrique. Le diagnostic est parfois fait en anténatal. Dans ce cas, un traitement maternel peut permettre de réduire l’arythmie. Si tel n’est pas le cas, l’accouchement doit être programmé à proximité d’un centre de cardiologie pédiatrique.
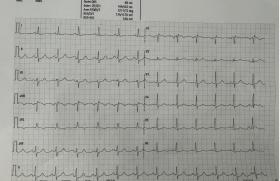
En dehors de rares cas de troubles du rythme héréditaires, les tachycardies des premiers mois de vie sont des tachycardies supraventriculaires, et dans 85% des cas il s’agit de tachycardies jonctionnelles par rythme réciproque (figure 1).
Figure 1. ECG 12 dérivations, l’activité atriale retrograde est nettement visible après le QRS.
Les TSV de cette classe d’âge touchent préférentiellement les garçons. Le diagnostic peut être fortuit à l’auscultation lors d’un examen systématique. A l’inverse, l’entrée dans la maladie peut être dramatique dans un tableau de bas débit circulatoire si une tachycardie persistante a été méconnue. On observe alors une cardiomyopathie dilatée dite « rythmique ». Dans ce contexte, les parents décrivent souvent dans les jours qui ont précédé des signes d’insuffisance cardiaque a minima comme une pâleur, une apathie et surtout des difficultés alimentaires.
La prise en charge initiale dépendra de la tolérance de l’arythmie. Dans la très grande majorité des cas, la tolérance est bonne, laissant le temps de bien documenter le trouble du rythme par des tracés répétés et contemporains des manœuvres vagales. Du fait de la très bonne conduction du nœud auriculo-ventriculaire et du cycle très rapide de l’arythmie chez l’enfant, l’analyse du rapport entre les événements atriaux et ventriculaires est souvent difficile. Le test le plus couramment efficace chez l’enfant de moins de 1 an est celui à l’adénosine (Striadyne 0,5 mg/kg en IV flash sans dépasser 20 mg). La dégradation de la conduction dans le nœud auriculo-ventriculaire, sous l’effet de l’adénosine, permet de préciser l’origine du trouble du rythme, voire de réduire la tachycardie en cas de rythme réciproque. La prise en charge consistera également à réaliser une échographie cardiaque afin de vérifier l’architecture et la fonction cardiaques. En effet, l’association avec une malformation cardiaque intéresse 10 à 15% des enfants. Le risque de cardiomyopathie rythmique et la pauvreté des signes cliniques de tachycardie dans les premiers mois de vie justifient la mise en place d’un traitement préventif des récidives chez les enfants de cette classe d’âge. Le choix de la molécule relève plus d’habitudes locales que de recommandations des sociétés savantes. En première intention, les antiarythmiques proposés sont les bêtabloquants. L’amiodarone est une alternative intéressante car très efficace et très bien tolérée chez l’enfant. Il faut cependant rester vigilant quant à sa prescription chez les nouveau-nés de petit poids et les prématurés. Ce traitement sera instauré en hospitalisation avec retour au domicile possible après 5 jours sans récidive. Certaines arythmies rebelles ne sont contrôlées que grâce à l’association de 2, voire de 3 antiarythmiques. Le traitement devra être maintenu au moins jusqu’au premier anniversaire. A l’arrêt du traitement, on observe une rémission des accès de tachycardie dans plus de 80% des cas. Cependant, il ne faut pas parler de guérison car le suivi à long terme montre un taux de récurrence de 30% à 9 ans. Ce pourcentage est d’autant plus important que le suivi est plus long et que l’enfant a un syndrome de Wolff-Parkinson-White (WPW).
Conduite à tenir chez l’enfant à partir de l’âge scolaire
La sensation que le cœur bat « vite et fort » est un motif fréquent de consultation en cardiologie pédiatrique. Dans la grande majorité des cas, le symptôme n’est pas d’origine cardiaque. La description des symptômes obtenue par un interrogatoire minutieux permet le plus souvent de rectifier le diagnostic. Il faut cependant rester prudent car il n’est pas rare que l’enfant, même en cas de tachycardie jonctionnelle documentée, ne soit pas capable de décrire la fin brusque des palpitations. En effet, l’arrêt de la tachycardie est peut-être « lissé » par une tachycardie sinusale de stress sous-jacente, réactionnelle à l’épisode. Devant un symptôme de palpitation, compatible avec un trouble du rythme, un ECG de base peut retrouver un syndrome de WPW et orienter le diagnostic. Dans ce cas, la perméabilité antérograde de la voie accessoire doit être explorée avant l’entrée au collège, même si l’enfant est peu symptomatique.
Il reste primordial d’enregistrer un tracé ECG percritique. Selon la fréquence des symptômes, on proposera un Holter-ECG des 24 heures ou d’une durée plus prolongée (figure 2). Si les accès de palpitations sont au moins mensuels, on peut avoir recours à un enregistreur d’événements à transmission téléphonique. Enfin, on peut proposer de rédiger un certificat médical à remettre aux parents si les épisodes de palpitations sont très sporadiques, mais durent suffisamment longtemps pour être enregistrés dans un service d’urgences proche du domicile.
Figure 2. Enregistrement par Holter longue durée (A). Echantillon ECG permettant de conclure à un foyer atrial (B), conduisant en 2/1.
L’étiologie des tachycardies paroxystiques de l’enfant de plus de 1 an reste dominée par les tachycardies supraventriculaires, et notamment les tachycardies jonctionnelles par réentrée. Avec l’âge, la proportion de réentrées intranodales augmente. A partir de 6 ans, le substrat de la tachycardie jonctionnelle est dans 60% des cas une voie accessoire et dans 40% une dualité nodale.
Parmi les TSV, les arythmies par foyer ectopique (atrial ou hissien) sont plus rares chez l’enfant, mais peuvent se compliquer de cardiomyopathies rythmiques. La tachycardie ventriculaire fasciculaire évolue également sur le mode paroxystique. Elle est volontiers déclenchée par l’effort et peut être confondue avec une tachycardie supraventriculaire car, chez l’enfant, les QRS en tachycardie ne sont pas très larges (figure 3).
Lorsque le diagnostic de l’arythmie est fait après la première année de vie, il est vraisemblable que celle-ci persiste dans le temps. Les options thérapeutiques sont alors plus nombreuses et dépendent de l’âge de l’enfant, de son poids et de la fréquence des symptômes. Il peut être proposé de reprendre un traitement quotidien en cas de crises de tachycardie fréquentes ou ayant un retentissement important sur la vie sociale et scolaire de l’enfant. Ce traitement devra être interrompu après 6 mois à 1 an pour documenter ou non la récurrence des accès de tachycardie. Les crises sporadiques bien tolérées, bien reconnues par l’enfant et son entourage peuvent être gérées par des manœuvres vagales préalablement enseignées au patient. Peut y être associée, si la crise ne cède pas, la prise ponctuelle d’un antiarythmique, sur le principe du traitement minute. L’ablation endocavitaire est habituellement proposée aux « grands enfants » de plus de 20 kg. Il existe cependant quelques rares indications d’ablation avant 6 ans, voire dans les premiers mois de vie en cas de tachycardie réfractaire compromettant le pronostic vital de l’enfant.
Figure 3. Les QRS en tachycardie ne sont pas très larges et peuvent être confondus avec des QRS en TSV. L’aspect de retard droit, d’axe ascendant en dissociation auriculo-ventriculaire (*) permet de rectifier le diagnostic.
En conclusion
Les tachycardies supraventriculaires sont les tachycardies paroxystiques les plus fréquentes chez l’enfant. La forme la plus couramment rencontrée est la tachycardie jonctionnelle par rythme réciproque qui sera facilement réduite par des manœuvres vagales aux urgences. Après un tel accès, le nouveau-né ou nourrisson doit être hospitalisé et traité. L’enfant doit, lui, être adressé en consultation de cardiologie pédiatrique pour une prise en charge personnalisée. Celle- ci sera fonction de l’âge du patient, du type et de la tolérance cardiaque autant que sociale de la tachycardie
Ce qu’il faut retenir
La prise en charge à moyen et à long terme est fonction de l’histoire naturelle des arythmies de l’enfant.
La plupart des arythmies diagnostiquées avant le premier anniversaire ont un fort potentiel de rémission spontanée. L’enjeu de la prise en charge est de protéger l’enfant des récidives en attendant que les troubles du rythme s’amendent spontanément.
Passé les premiers 12 à 18 mois de vie, il est plus vraisemblable que l’arythmie persiste dans le temps. La prise en charge consiste alors à trouver le traitement symptomatique le mieux adapté à l’enfant et à sa famille en attendant que la croissance permette un traitement définitif par ablation endocavitaire.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :