Vasculaire
Publié le 14 mai 2013Lecture 13 min
Prise en charge des sténoses carotidiennes asymptomatiques
G. TURC, E. TOUZE, Service de neurologie, Pôle Raymond Garcin, CH Sainte-Anne, Paris ; Université Paris Descartes, Inserm UMR894
L’optimisation de la prise en charge face à une sténose carotidienne (SC) asymptomatique, et notamment la décision d’une endartériectomie, nécessitent une bonne connaissance de son histoire naturelle, qui est clairement distincte de celle des sténoses symptomatiques.
Une sténose carotidienne (SC) asymptomatique est définie par un rétrécissement de la lumière artérielle au niveau de la bifurcation carotidienne et/ou de l’artère carotide interne, qui n’a pas été responsable de symptômes neurologiques. En fait, il est maintenant largement admis de considérer également comme asymptomatique une SC associée à des symptômes survenus dans le territoire de la sténose plusieurs mois auparavant (6 à 12 mois selon les auteurs). En effet, après un accident ischémique dans le territoire d’une SC (considérée alors comme symptomatique), le risque de récidive diminue progressivement sur plusieurs semaines ou mois pour rejoindre celui d’une SC asymptomatique(1).
Prévalence des sténoses carotides asymptomatiques
La prévalence des SC asymptomatiques est nettement plus élevée chez les hommes que chez les femmes, et elle augmente fortement avec l’âge dans les deux sexes(2,3).
Une métaanalyse sur des données individuelles de 4 études de population a montré que la prévalence des SC réalisant une sténose d’au moins 50 % allait de 0,2 % chez les hommes de 50 ans à 7,5 % chez ceux âgés de 80 ans ou plus. Cette prévalence allait de 0 à 5 % chez les femmes(4). La prévalence d’une SC plus sévère (≥ 70 %) allait de 0,1 à 3,1 % chez les hommes et de 0 à 0,9 % chez les femmes.
Risque d’IC/AIT ipsilatéral à la sténose carotidienne
La découverte d’une SC asymptomatique incite spontanément le clinicien à envisager le risque d’un infarctus cérébral ipsilatéral.
Pourtant, en dehors de situations particulières qui sont détaillées ci-après, le risque d’IC/AIT ipsilatéral est généralement assez faible, et le plus souvent moins important que le risque d’IC/AIT dans un autre territoire et d’événement vasculaire non neurologique.
L’histoire naturelle de la SC asymptomatique peut être évaluée à partir des groupes médicaux des essais randomisés sur la chirurgie carotidienne et à partir de patients suivis dans des études hospitalières ou de population générale. L’amélioration de la prise en charge médicale des patients à risque vasculaire a complètement modifié le pronostic de ces patients. Ainsi, une récente revue systématique de la littérature a montré que le risque absolu annuel d’IC ipsilatéral chez les sujets porteurs d’une SC asymptomatique a considérablement diminué entre 1985 et 2007, passant de 2 % à moins de 1 % (figure 1)(5).
Une métaanalyse de 3 études récentes, portant sur 1 635 patients sous traitement médical optimal dans le cadre d’une SC asymptomatique ≥ 50 %, semble confirmer cette tendance, les auteurs estimant le risque d’IC ipsilatéral à 0,5 % par an(6). De plus, il est important de noter que les IC survenant dans le territoire d’une sténose carotidienne ne sont pas tous attribuables à la sténose. Barnett et coll. ont ainsi montré qu’environ 45 % de ces infarctus pouvaient être attribuables à une autre cause, notamment une maladie des petites artères cérébrales ou une cardiopathie emboligène(1).
Figure 1. Évolution du risque d’IC ipsilatéral à une SC asymptomatique (d’après Abbott et al.)(5). Taux annuels sous traitement médical seul, en fonction de l’année de publication. Chaque point représente une étude et le chiffre qui l’accompagne correspond au nombre de patients. La droite continue représente la droite de métarégression et les droites en pointillés ses bornes inférieures et supérieures à 95 %.
Identification des patients à haut risque d’IC/AIT ipsilatéral
Compte tenu du faible risque d’IC/AIT ipsilatéral à une sténose carotidienne asymptomatique, il est nécessaire d’identifier des sous-groupes de patients à plus haut risque d’événement, qui pourraient potentiellement bénéficier d’un traitement plus agressif. Plusieurs facteurs sont associés à un risque plus élevé d’IC/AIT ipsilatéral en cas de SC asymptomatique et peuvent aider le clinicien pour la décision thérapeutique.
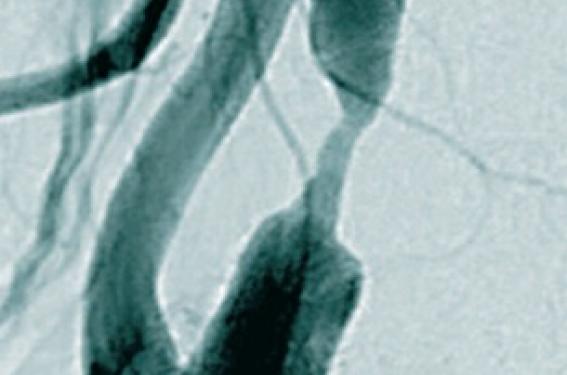
Il s’agit du sexe masculin, du degré de sténose, de sa progression, de l’existence de signaux microemboliques au Doppler transcrânien (figure 2), de la composition de la plaque d’athérosclérose (hémorragie intra-plaque, chape fibreuse fine ou rompue), du retentissement hémodynamique de la sténose et de l’existence d’infarctus silencieux.
Figure 2. Sténose non hémodynamiquement significative de la carotide interne droite sur plaque ostio-bulbaire régulière hypoéchogène mesurée à 47 % selon les critères NASCET (découverte systématique).
Des analyses de sous-groupes des essais randomisés d’endartériectomie ont ainsi montré que le risque d’IC/AIT ipsilatéral était plus élevé chez les hommes que chez les femmes (différence absolue d’environ 3 % concernant le risque d’IC à 5 ans, au sein de l’étude ACST), ce qui explique en partie le fait qu’ils bénéficient davantage d’une endartériectomie(7). Concernant le degré de sténose, il existe une relation entre sa sévérité et le risque d’IC ipsilatéral, mais cette relation est globalement beaucoup plus faible pour les SC asymptomatiques que celle observée pour les SC symptomatiques(8). Ceci est d’ailleurs bien illustré par le fait que, dans les deux essais randomisés, le bénéfice de la chirurgie n’augmente pas avec le degré de sténose(7,9).
• Plusieurs études observationnelles ont montré que la progression du degré d’une sténose carotidienne asymptomatique était associée à un risque accru d’IC ipsilatéral et semblait être un meilleur prédicteur que le degré de sténose initial(10,11).
• Il est parfois possible d’enregistrer, au Doppler transcrânien, des signaux microemboliques, asymptomatiques, dans le territoire de la sténose, également appelés HITS (high-intensity embolic signals). Une étude observationnelle, prospective, a évalué la valeur pronostique des HITS au sein d’une cohorte de 482 patients présentant une SC asymptomatique de degré ≥ 70 %(12). La prévalence des microsignaux emboliques était de 16 %.
La présence de HITS était significativement associée au risque de développer un IC/AIT ipsilatéral à la sténose (n = 32), au cours d’un suivi de 2 ans.
Le risque relatif d’IC/AIT ipsilatéral était de 2,5, après ajustement sur le sexe, l’âge et le degré de sténose. Ce résultat a été confirmé au sein d’une métaanalyse jointe à cette étude.
• Plusieurs travaux histologiques ont introduit la notion de plaque athéroscléreuse vulnérable, c’est-à-dire à risque élevé d’événement vasculaire ipsilatéral, le plus souvent par une rupture de la chape fibreuse. À degré de sténose égal, certaines plaques seraient ainsi probablement plus vulnérables que d’autres du fait d’une structure différente. Quelques études ont montré que les plaques hypoéchogènes en échographie (un marqueur du contenu lipidique et/ou hémorragique) étaient associées à un risque accru d’accident ischémique dans le territoire d’une sténose carotidienne. Mais, très peu d’entre elles ont inclus des patients ayant une SC asymptomatique(13) et il existe une grande variabilité intra- et interobservateurs pour évaluer la structure des plaques d’athérosclérose en échographie.
L’imagerie par résonance magnétique est une technique prometteuse pour l’analyse de la structure des plaques d’athérosclérose carotidienne(14). Par rapport aux plaques asymptomatiques, les plaques symptomatiques sont plus souvent hémorragiques ou rompues(15). Dans une étude prospective de 154 patients présentant une SC asymptomatique (50-70 %), la présence d’une chape fibreuse fine ou rompue, et l’existence d’une hémorragie intra-plaque étaient prédicteurs d’IC/AIT ipsilatéral (n = 12), au cours d’un suivi moyen de 38 mois(16). Ces résultats préliminaires nécessitent cependant d’être confirmés dans de plus larges études prenant en compte l’ensemble des facteurs pronostiques(17).
• Certains travaux ont suggéré que l’existence d’un retentissement hémodynamique en aval d’une SC asymptomatique, évalué par Doppler transcrânien ou en scintigraphie cérébrale avec des tests de vasoréactivité à l’hypercapnie ou à l’acétalozamide, pourrait être un facteur de risque d’IC ipsilatéral. Cependant, ces études présentent des limitations méthodologiques importantes(18). Par ailleurs, les techniques précitées ne sont pas toujours simples à mettre en œuvre et on manque parfois de données sur leur reproductibilité.
• D’autres facteurs, comme l’existence d’un IC asymptomatique sur l’imagerie cérébrale (jusqu’à 18 % des patients), sont parfois pris en compte pour identifier les patients à haut risque, mais la valeur pronostique de ces IC silencieux reste mal documentée(19).
Risque d’IC/AIT, quel que soit le territoire
Le risque d’IC dans un autre territoire que celui de la SC asymptomatique est d’environ le double de celui du risque d’IC ipsilatéral, de l’ordre de 3 % par an(20,21). Ceci témoigne du caractère systémique de la maladie athéroscléreuse, mais aussi de la coexistence fréquente d’autres causes potentielles d’IC chez ces patients (maladie des petites artères et fibrillation atriale notamment).
Risque d’événements vasculaires non neurologiques
L’existence d’une SC asymptomatique est un important marqueur de la diffusion de la maladie athéroscléreuse(22).
En présence d’une telle sténose, le risque de décès vasculaire non lié à un IC est très largement supérieur au risque d’IC ipsilatéral à la sténose, de l’ordre de 5 à 6 % par an, la moitié des décès étant attribuables à une maladie coronaire(20). Une métaanalyse a montré que les patients ayant une souffle carotidien avaient un risque annuel d’infarctus du myocarde de 3,7 %, c’est-à-dire environ 2 fois plus élevé que les populations témoins des études incluses dans cette publication(23).
Les personnes ayant une SC asymptomatique constituent donc une population à haut risque de maladie coronaire, soulignant l’importance d’un traitement médical optimal. Environ 50 % des patients ayant des lésions d’athérosclérose carotidienne et sans antécédent clinique de coronaropathie présenteraient des lésions d’athérosclérose coronaire asymptomatiques, détectées par méthodes non invasives ou par coronarographie(24). Cependant, l’intérêt de dépister une maladie coronaire asymptomatique ou les autres localisations de la maladie athéroscléreuse chez les patients ayant une SC asymptomatique reste débattu car il n’existe pas de preuve qu’un tel dépistage ait un impact sur le pronostic du patient.
Prise en charge
Face à une SC asymptomatique, il existe donc un risque vasculaire systémique nettement supérieur au risque d’IC/AIT ipsilatéral, ce qui fait clairement privilégier le traitement médical. Bien qu’il existe très peu d’études ayant spécifiquement évalué le traitement médical chez des patients porteurs d’une SC asymptomatique, de nombreux arguments indirects suggèrent un bénéfice d’un traitement antiplaquettaire et de la prise en charge de chacun des facteurs de risque cardiovasculaire. Dans le cadre d’une revue systématique de l’histoire naturelle des SC asymptomatiques, Abbott et coll. ont nettement montré une diminution progressive de l’ensemble des risques au cours des 30 dernières années, coïncidant avec l’utilisation de seuils plus stricts pour le traitement des facteurs de risque (glycémie, pression artérielle, cholestérol) et l’utilisation plus large des antihypertenseurs et des statines(5).
Deux grands essais randomisés ont évalué le bénéfice de la chirurgie chez les patients porteurs d’une SC asymptomatique (tableau)(7,9,25). Dans l’essai ACAS (Asymptomatic Carotid Atherosclerosis Study), portant sur 1 662 patients présentant une sténose hémodynamiquement significative (degré de sténose ≥ 60 %), la réduction relative du risque d’AVC ipsilatéral grâce à la chirurgie était de 50 % (risque absolu 11 % vs 5,1 %). Cependant, en analyses de sousgroupes, le bénéfice n’était pas significatif pour les femmes, ni pour la prévention des IC invalidants(9). L’essai thérapeutique le plus important, ACST (Asymptomatic Carotid Surgery Trial), dont les résultats à 10 ans ont récemment été publiés, portait sur 3 120 patients présentant une sténose de degré ≥ 60 %(25). Le bénéfice absolu de la chirurgie était relativement modeste, avec une réduction du risque de 4,1 % à 5 ans (IC95 % : 2,0 à 6,2 %) et pratiquement identique à 10 ans (4,6 %, IC95 % : 1,2 à 7,9 %). Cependant, le bénéfice de la chirurgie était également significatif pour les IC invalidants.
Le bénéfice de la chirurgie n’apparaît qu’à partir de 2 ans après la revascularisation, ce qui contraste avec les sténoses symptomatiques, pour lesquelles le bénéfice est présent dès les 2 premières semaines après l’intervention.
Le maximum du bénéfice de la chirurgie est observé dans les 5 ans. Au-delà, le bénéfice de la chirurgie est atténué en raison d’une mortalité compétitive importante (proche de 50 %). Ainsi, les analyses de sousgroupes suggèrent que seuls les sujets de moins de 75 ans bénéficieront de la chirurgie et que le bénéfice absolu est réduit de 50 % chez les patients ayant un risque de décès à 10 ans estimé à 50 % ou plus. Chez les femmes, il n’est pas mis en évidence de bénéfice significatif de la chirurgie au cours des 5 premières années (bénéfice absolu 2,5 %, IC95 % : -1,2 à 6,1 %) et le bénéfice à 10 ans est à l’extrême limite de la significativité (5,8 %, IC95 % : 0,1 à 11,4 %), ce qui remet en cause la pertinence d’une intervention dans ce sous-groupe(26). L’utilisation des antihypertenseurs et des statines a considérablement augmenté au cours du suivi, mais de façon identique dans les 2 groupes. Le bénéfice absolu de la chirurgie était de 1,5 % par an (1,8 vs 3,3 %) chez les patients ne recevant pas de statines, mais seulement de 0,6 % par an (0,7 vs 1,3 %) chez les patients sous statines.
Les complications périopératoires les plus redoutées sont la survenue d’un infarctus cérébral (consécutif à un embol ou un bas débit) et le syndrome de reperfusion (hyperperfusion). Ce dernier est observé dans 1 à 3 % des endartériectomies, le plus souvent pour les sténoses carotidiennes de haut degré. Sa prévention nécessite un strict contrôle de la pression artérielle postopératoire(27).
Le stenting carotidien a été évalué dans de nombreux registres(28), mais les données issues d’essais thérapeutiques sont très limitées actuellement. L’étude CREST a comparé le stenting à la chirurgie chez des patients porteurs d’une SC symptomatique ou asymptomatique(29). L’analyse des 1 181 patients asymptomatiques a montré une tendance non significative en faveur d’un taux d’AVC/décès périopératoire légèrement plus élevé dans le groupe stenting (2,5 % vs 1,4 % ; HR = 1,88 ; 0,79-4,42). À 4 ans, le taux de survenue du critère composite événement périopératoire, AVC ispilatéral, ou infarctus du myocarde ne différait pas significativement entre les 2 groupes (5,6 % vs 4,9 %).
À retenir
Le risque d’infarctus cérébral (IC) ipsilatéral à une SC asymptomatique est actuellement estimé à moins de 1 % par an sous traitement médical optimal.
Jusqu’à 50 % des IC survenant dans le territoire d’une SC asymptomatique pourraient résulter d’une autre cause que la sténose.
Le risque d’événements vasculaires non neurologiques, notamment coronaires, est très supérieur au risque d’IC ipsilatéral.
Les principaux facteurs de risque d’IC/AIT ipsilatéral sont la progression du degré de sténose, l’existence de signaux microemboliques au Doppler transcrânien, le retentissement hémodynamique de la sténose, le sexe masculin.
La prise en charge repose avant tout sur le traitement médical.
Du fait d’un faible bénéfice, l’endartériectomie doit être proposée uniquement à des patients sélectionnés, ayant une espérance de vie d’au moins 5 ans.
Le bénéfice de la chirurgie à 5 ans n’est pas significatif chez les femmes.
En pratique
La SC asymptomatique est un facteur de risque d’IC/AIT ipsilateral, mais aussi d’accident ischémique cérébral dans d’autres territoires, et surtout un important marqueur du risque d’événements vasculaires non cérébraux (en particulier coronariens).
Sa prise en charge repose avant tout sur un traitement médical, puisque c’est la seule approche qui permet d’agir sur l’ensemble des risques.
La chirurgie carotidienne, évaluée pour les sténoses de degré ≥ 60 %, apporte un bénéfice faible et ne doit être proposée qu’à des patients bien sélectionnés. L’indication d’une revascularisation doit prendre en compte les facteurs pronostiques actuellement connus et l’espérance de vie, qui doit être supérieure à 5 ans.
Conflit d’intérêts : aucun.
Références disponibles sur biblio@cardiologie-pratique.com
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :