Publié le 31 déc 2015Lecture 10 min
Diagnostic et suivi échographique d’une bicuspidie - Quand, comment et pourquoi ?
J.-L. MONIN, CHU Henri Mondor, Créteil
La bicuspidie est la malformation cardiaque la plus fréquemment détectée à l’âge adulte, touchant 1,3 % de la population générale avec une nette prépondérance masculine (3 à 4/1)(1). Dans les pays industrialisés, compte tenu de la quasi-disparition des valvulopathies rhumatismales, une bicuspidie est retrouvée dans 30 à 50 % des cas de rétrécissements aortiques calcifiés (RAC) opérés(2).
Cette malformation bénigne en apparence expose par ailleurs à un surrisque de dissection aortique, bien moins important que dans la maladie de Marfan, mais tout à fait significatif par comparaison à la population générale(3). Au total, la bicuspidie est responsable de plus de morbidité/mortalité que l’ensemble des autres malformations congénitales cardiaques réunies(1). Le cardiologue praticien est en première ligne pour le diagnostic et la prise en charge de ces patients, essentiellement basée sur la clinique et de l’échographie transthoracique (ETT)(3).
Quand rechercher une bicuspidie : chez quels patients ?
Trois situations cliniques fréquentes peuvent amener au diagnostic de bicuspidie :
- la découverte d’un souffle aortique chez un sujet jeune (a fortiori de sexe masculin) ;
- un patient suivi pour une valvulopathie aortique ou un anévrisme de l’aorte proximale ;
- un patient apparenté au premier degré d’un porteur de bicuspidie.
Souffle aortique chez un sujet (relativement) jeune
Une étude italienne réalisée à l’entrée du service militaire chez plus de 20 000 jeunes hommes âgés de 18 ans avait permis de dépister 0,8 % de bicuspidies, dont plus de la moitié (66 %) présentaient déjà une insuffisance aortique (IAo) significative et 12 % une IAo moyenne à importante(4). Une autre étude canadienne a retrouvé 38 % d’IAo de grade ≥ 3/4 et 55 % de RAC moyennement sévères ou sévères parmi une population de 642 patients âgés en moyenne de 45 ans(5). Dans la série chirurgicale de Roberts & Ko, le pic de prévalence des bicuspidies se situe pendant la 6e décade de vie ; après 70 ans, la proportion s’inverse et les valves à 3 sigmoïdes deviennent prépondérantes parmi les RAC opérés(2). En pratique, il faut donc rechercher une bicuspidie en cas de souffle aortique (systolique ou diastolique) chez les patients les plus jeunes (adolescents) mais également jusqu’à la soixantaine, ou l’on est encore jeune, ce qui est une bonne nouvelle !
Patient suivi pour une valvulopathie aortique/anévrisme de l’aorte proximale
Pourquoi est-il important de diagnostiquer une bicuspidie dans ce cas ? Tout simplement parce que cela peut modifier l’indication opératoire et le type de chirurgie pratiquée. En effet, en cas de valvulopathie aortique chirurgicale chez un patient porteur de bicuspidie, un remplacement de l’aorte proximale doit être associé au remplacement valvulaire en cas de diamètre aortique > 45 mm, valeur définissant un anévrisme aortique(6,7). La localisation précise de l’anévrisme est importante : en cas de dilatation isolée de l’aorte ascendante (portion tubulaire) débutant au-dessus de la jonction sino-tubulaire sans dilatation des sinus de Valsalva (ni ascension des ostia coronaires), le chirurgien pourra remplacer uniquement l’aorte ascendante par un tube en Dacron sans réimplanter les coronaires(6). A l’opposé, en cas d’anévrisme des sinus de Valsalva, le remplacement de toute l’aorte proximale avec réimplantation des coronaires est nécessaire (intervention de Bentall le plus souvent) avec un risque opératoire plus élevé qu’un remplacement isolé de l’aorte supra-coronaire. Plus récemment, la chirurgie réparatrice de la valve aortique a démontré de bons résultats à moyen terme dans certains cas d’insuffisance aortique pure à valves souples, y compris dans certains cas de de bicuspidie(8).
Apparentés au premier degré : faut-il dépister une bicuspidie ?
En 1997, Huntington et coll. avaient dépisté systématiquement par ETT les familles de patients ayant une bicuspidie(9). Dans 1/3 des familles (11 sur 30), un ou plusieurs cas de bicuspidie avaient été dépistés chez les apparentés au 1er degré ; les auteurs évoquaient une transmission autosomique dominante à pénétrance variable(9). Une étude espagnole plus récente a dépisté les apparentés au 1er degré de 90 patients ayant une bicuspidie(10). Sur 288 patients dépistés (âge moyen : 36 ± 19 ans, 67 % d’hommes), une bicuspidie a été détectée chez 20 apparentés (plus un cas de quadricuspidie), d’où une prévalence de formes familiales de 19 %. La prévalence de bicuspidie chez les apparentés au 1er degré est de 7,3 %, nettement supérieure à celle de la population générale (1 %). Il suffit donc d’examiner 14 apparentés au 1er degré pour diagnostiquer une bicuspidie, contre 100 patients dans la population générale(10). Sachant cela, il semble légitime de dépister les apparentés au 1er degré (ascendants et descendants, surtout les hommes), d’autant plus qu’il existe une demande de la part des intéressés.
Comment : l’échographie transthoracique en première ligne
Parasternale longitudinale (grand axe)
La bicuspidie résulte d’anomalies embryologiques de certaines cellules de la crête neurale, amenées à former la valve aortique et l’aorte proximale. C’est donc une maladie de l’ensemble de l’aorte proximale. De ce fait, le diagnostic peut être suspecté d’emblée sur une incidence parasternale longitudinale par la présence d’anomalies valvulaires et de l’aorte :
- ouverture asymétrique des sigmoïdes aortiques accompagnée d’un épaississement (sclérose valvulaire) anormal chez un sujet jeune ; dans la forme typique (raphé LR, 70 % des cas) on observe une limitation d’ouverture (inversion de courbure) de la sigmoïde en position antérieure par rapport à la sigmoïde opposée (figure 1) ; dans les formes atypiques, l’ouverture valvulaire est difficilement visible avec aspect « en dôme » ;
- l’anneau aortique est significativement plus large en cas de bicuspidie (figure 1) : un diamètre ≥ 27-28 mm chez l’homme ou ≥ 23-24 mm chez la femme est fréquent ;
- l’aorte proximale est « déformée » de manière quasi constante (figure 2) : effacement plus ou moins complet de la jonction sino-tubulaire, perte de parallélisme des bords de l’aorte ascendante : aspect en bouteille de Coca-Cola. Le goulot de la bouteille est un bon moyen mnémotechnique pour ne pas oublier de rechercher une coarctation associée, présente dans 15 % des cas de bicuspidie. L’aorte ascendante est le plus souvent dilatée (> 37-38 mm de diamètre ou > 21 mm/m2), plus rarement hypoplasique ; une dilatation prédominant sur les sinus de Valsalva est possible mais moins évocatrice d’une bicuspidie, plus typique d’une maladie annuloectasiante type Marfan.
Figure 1. ETT, incidence parasternale longitudinale + zoom. A. Asymétrie d’ouverture des sigmoïdes aortiques chez un jeune homme de 17 ans ; noter l’inversion de courbure de la sigmoïde antérieure (flèche) dont l’ouverture est incomplète par rapport à l’opposée. B. Anneau aortique large (anneau basal virtuel) mesuré à 30 mm de diamètre chez un homme de 50 ans porteur d’une bicuspidie de forme typique.
Figure 2. ETT, incidence parasternale longitudinale : anomalies de l’aorte proximale évocatrices de bicuspidie.A. Effacement de la jonction sino-tubulaire(2) avec anévrisme de la portion ascendante(3) mesuré à 49 mm ; les sinus de Valsalva(1) sont modérément dilatés à 43 mm. B. Aspect en « bouteille de Coca » avec perte de parallélisme des bords de l’aorte ascendante(3) qui est peu dilatée, de même que les sinus de Valsalva(1). C. Dilatation modérée de l’aorte ascendante (40 mm ; 24 mm/m2) chez une jeune femme porteuse d’une bicuspidie de type 2 ; les sinus de Valsalva sont relativement hypoplasiques (28 mm).
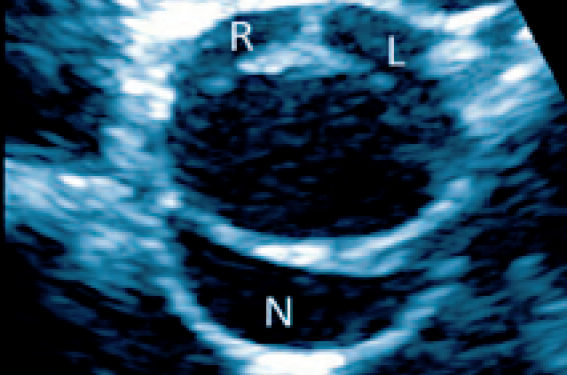
Parasternale transverse (vue « en face ») Le diagnostic est confirmé en incidence parasternale transverse éventuellement zoomée : cette vue « en face » de la valve aortique permet de classer la bicuspidie en fonction du nombre de sinus de Valsalva, nombre et position des raphés ainsi que l’anatomie fonctionnelle valvulaire (sténose ou régurgitation valvulaire prédominante). La classification de Sievers(11) est la plus utilisée actuellement (figure 3). Cette classification est basée sur le nombre de raphés (critère majeur) : le type 0 correspond à une forme rare (5 % des cas) comportant authentiquement 2 sinus de Valsalva et 2 sigmoïdes aortiques de taille pratiquement égale sans raphé (figure 4). Le type 1 est le plus répandu (89 % des cas) avec un seul raphé (figure 5) et le type 2 correspond à la présence d’un 2e raphé, souvent incomplet (figure 6). Le 2e critère correspond à l’orientation des sigmoïdes en cas de type 0 (antéropostérieure versus latérale) ou à la position des raphés désignée par l’initiale anglaise des sigmoïdes concernées : N pour la sigmoïde non coronaire et L (left) ou R (right) pour les sigmoïdes coronaires gauche et droite. Le 3e critère correspond à la fonction valvulaire aortique : normale (No), fuite prédominante (I = insufficiency), sténose prédominante (S = stenosis) ou maladie aortique (B = balanced).
Figure 3. Classification des bicuspidies selon un critère majeur (nombre de raphés) et 2 sous-catégories. Schémas orientés idem ETT parasternal transverse. I = insuffisance ; S = Sténose ; No = fonction valvulaire normale. B (Balanced) pour maladie aortique. Les chiffres entre parenthèses représentent les pourcentages de fréquence pour chaque catégorie. Adapté d’après Sievers et Schmidtke(11).
Figure 4. ETT, incidence parasternale transverse : bicuspidie de type 0 (aucun raphé) de Sievers(11) : 2 sinus de Valsalva correspondant aux 2 sigmoïdes.A. Diastole. B. Systole. A : sigmoïde antérieure ; P : sigmoïde postérieure ; noter l’ostium du tronc commun (flèche).
Figure 5. ETT incidence parasternale transverse : bicuspidie de forme typique (= forme commune). A. Diastole : individualisation de 3 sinus de Valsalva correspondant aux 3 sigmoïdes ; un seul raphé (flèche) entre les sigmoïdes coronaires gauche (L) et droite (R) : type 1/ L-R de Sievers(11). N : sigmoïde non coronaire. OD : oreillette droite ; OG : oreillette gauche. B. Systole : ouverture en « V inversé » des sigmoïdes soudées par le raphé.
Figure 6. ETT, incidence parasternale transverse : bicuspidie de type 2 (2 raphés : flèches) également appelée valve unicuspide. A. Diastole : la disposition des raphés (1 et 2) donne un type 2. NR-LR de Sievers(11) ; B. Systole : l’ouverture arrondie est typique d’une bicuspidie de type 2. C. Valve semiouverte, on distingue la base des 2 raphés (flèches).
Pourquoi : rationnel du diagnostic et du suivi des patients atteints de bicuspidie
Principal risque : chirurgie valvulaire aortique
Deux études de cohortes récentes ont remis à jour nos connaissances sur les risques évolutifs d’une bicuspidie(3,5). Plusieurs messages importants de ces études peuvent rassurer nos patients : premièrement, il n’y a pas d’excès de mortalité en cas de bicuspidie par rapport à une population contrôle issue de la même région(3,5). Ce résultat est retrouvé dans la cohorte de la Mayo Clinic qui a suivi 416 patients porteurs de bicuspidie à partir de 35 ans d’âge moyen et jusqu’à 60 ans(3). D’après cette cohorte, après 25 ans de suivi en moyenne, les patients porteurs de bicuspidie ont une chance sur 2 (54 %) d’être opérés d’une valvulopathie aortique sévère et une chance sur 4 d’être opérés d’un anévrisme aortique ; le principal risque évolutif est donc une chirurgie programmée valvulaire ou aortique survenant en moyenne entre 50 et 60 ans(3). La cohorte de Toronto(5) qui comportait 642 patients suivis également à partir de 35 ans mais sur une durée plus courte, donne des résultats concordants : après 9 ± 5 ans de suivi, pas de différence de mortalité par rapport à la population contrôle et un taux de chirurgie cardiaque de 22 % pour les indications suivantes : RAC symptomatique (13 %), IAo symptomatique (6 %), anévrisme aortique (2 %) ou endocardite (2 %).
Qu’en est-il du risque de dissection aortique ?
Le risque de dissection aortique, initialement basé sur des extrapolations à partir de la maladie de Marfan, a été surestimé. Ce risque est réel mais moins important que prévu initialement ; de ce fait, la chirurgie préventive qui était préconisée à partir de 50 mm de diamètre aortique en 2007 est maintenant préconisée à partir de 55 mm en cas de bicuspidie et en l’absence de facteur de risque supplémentaire(6,7). L’intérêt majeur de la cohorte de Michelena et coll. est qu’elle a pu colliger l’ensemble des cas de dissection aortique survenus entre 1980 et 2009 dans le Comté d’Olmstead (Minnesota, États- Unis), dont la Mayo Clinic est le seul centre médico-chirurgical(3). Il en ressort que le risque de dissection aortique est multiplié par 8 en cas de bicuspidie par rapport à la population générale, après un suivi moyen de 16 ± 7 ans(3). Le sur-risque d’accident aortique aigu est donc réel et significatif, mais il est sans commune mesure avec la maladie de Marfan, dans laquelle le risque de dissection aortique est de 36 % après 15 ans de suivi dans une étude récente(12). Il est important de noter que le faible taux de dissections aortiques observé dans la cohorte de la Mayo Clinic s’explique probablement par l’application des règles de surveillance « modernes », notamment par échographie cardiaque. Une surveillance « régulière » par ETT ou IRM est actuellement préconisée en cas de diamètre aortique maximal > 40 mm ; une imagerie annuelle est recommandée en cas de diamètre aortique > 45 mm(6). L’IRM cardiovasculaire (préférable au scanner du fait de l’absence d’irradiation) est indiquée dès que l’aorte ascendante est mal visualisée en échographie (moins de 4 cm à partir du plan de l’anneau aortique) ou dès qu’on s’approche des valeurs-seuils en faveur d’une chirurgie préventive(6).
En pratique
Le diagnostic et le suivi régulier des patients ayant une bicuspidie sont justifiés par un risque évolutif principal qui est l’apparition d’une valvulopathie aortique chirurgicale.
Cette échéance arrive en moyenne au cours de la 6e décade de vie, probablement plus tôt dans certaines formes rares de bicuspidie (type 2 de Sievers) bien que ceci ne soit pas démontré formellement dans les études(3).
Le 2e risque, en termes de fréquence, est une chirurgie programmée pour anévrisme aortique. Le risque de dissection aortique est significativement plus élevé que dans la population générale ; il reste cependant très inférieur à celui de la Maladie de Marfan.
Ces données justifient pleinement la surveillance en cas de dilatation aortique par les techniques d’imagerie appropriées, de préférence non irradiantes (échographie, IRM) aux intervalles préconisés par les recommandations.
Le dépistage des apparentés au 1er degré est également licite, sous réserve que le patient (ou la famille) soit demandeur.
Enfin, les patients atteints de bicuspidie peuvent être rassurés sur le fait que leur espérance de vie n’est pas différente de celle de la population générale, sous réserve d’un suivi cardiologique adapté.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :