Publié le 30 sep 2014Lecture 8 min
Insuffisance cardiaque - PARADIGM-HF : une nouveauté thérapeutique majeure
D. LOGEART, Hôpital Lariboisière, Paris
ESC
PARADIGM-HF : l’association d’un inhibiteur de la néprilysine et d’un ARA II (valsartan) réduit la mortalité et les hospitalisations par rapport à un IEC
Pour l’insuffisance cardiaque, ce congrès européen fait date puisqu’une nouvelle classe thérapeutique y a fait son entrée dans le cercle fermé des médicaments qui réduisent la mortalité de l’IC à FEVG altérée. Pour l’instant, ce médicament n’a pas encore de nom autre que son code LCZ 696 (Novartis). Depuis l’arrêt prématuré de l’essai PARADIGM-HF en mars 2014 en raison d’un bénéfice sur le critère préspécifié « mortalité CV », on avait compris qu’il allait y avoir du nouveau mais on n’en connaissait ni l’ampleur ni les détails.
C’est dans la première HotLine que M. Packer (États-Unis) a détaillé ces résultats, publiés en parallèle dans le NEJM. À la clé, un changement de paradigme dans le traitement de l’insuffisance cardiaque (IC) systolique : remplacer les IEC (ou ARA II) par le LCZ 696. La néprilysine dégrade divers peptides circulants dont notamment le BNP, l’adrénomédulline.
Contrairement aux essais avec les bêtabloqueurs, les antagonistes des récepteurs aux minéralocorticoïdes ou l’ivabradine, il ne s’agissait pas de rajouter une nouvelle couche (« on top of ») mais de tester un switch des IEC vers une nouvelle classe.
L’objectif de PARADIGM fut en effet de comparer le LCZ 696 200 mg x 2/j à l’énalapril 10 mg x 2/j sur un critère clinique « dur ».
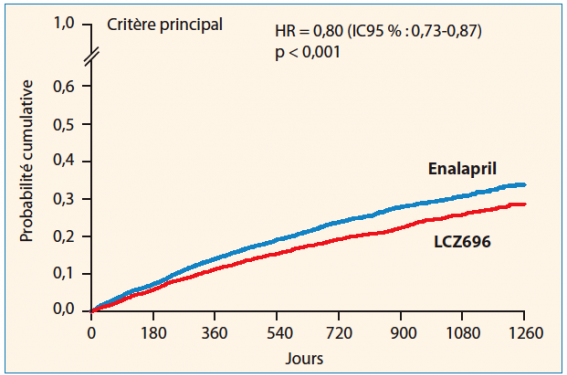
L’étude à randomisé 8 399 IC chroniques, NYHA 2 à 4, FEVG ≤ 40 % (puis rabaissée à 35 % en cours d’essai), sous un traitement optimal, et avec un taux de BNP > 150 pg/ml (ou seulement 100 pg/ml s’il y avait une hospitalisation < 12 mois) ou de NT-proBNP > 600 pg/ml (ou 400 si hospitalisation < 12 mois). À noter que les patients devaient également avoir une PA systolique > 100 mmHg. Les patients étaient randomisés après des phases de run-in (qui ont conduit à exclure 12 % de patients pour mauvaise tolérance, autant sous énalapril que LCZ). Le critère primaire de jugement était la combinaison mortalité CV ou hospitalisation pour IC. En raison du bénéfice sur la mortalité CV (figure 1), l’essai a donc été stoppé prématurément après un suivi médian de 27 mois.
Figure 1. PARADIGM.
Le LCZ 696 a réduit :
- la survenue du critère combiné de 20 % (HR = 0,80 ; IC95 % : 0,73-0,87 ; p < 0,001) avec un réduction en valeur absolue de 4,7 % (21,8 vs 26,5 %) ;
- la survenue de décès CV de 20 % (IC95 % : 0,71-0,89 ; p < 0,001) ;
- les hospitalisations pour IC de 21 % (IC95 % : 0,71-0,89 ; p < 0,001) ;
- les décès toutes causes de 16 % (IC95 % : 0,76-0,93 ; p < 0,001).
Il n’y avait pas de différence significative dans les 18 sous-groupes préspécifiés (PA, fonction rénale, etc.). Les auteurs ont calculé qu’il fallait traiter 31 patients pendant 27 mois pour éviter un décès CV. Ce bénéfice est le double de celui obtenu par les IEC seuls dans les essais pivots. Le LCZ s’accompagnait également d’une amélioration de l’échelle de qualité de vie KCCQ. Il n’y avait pas de différence quant à la survenue de FA ou de fonction rénale.
À noter que la population de PARADIGM comprenait essentiellement des patients bien équilibrés, NYHA 2 dans 70 % des cas avec des taux médians de BNP à 250 pg/ml et NTproBNP à 1 600 pg/ml.
Concernant la tolérance, le LCZ était plus hypotenseur avec plus d’hypotension symptomatique (14 vs 9 %) mais moins d’hyperkaliémie, d’insuffisance rénale aiguë et de toux que l’IEC. Enfin, il y avait un excès non significatif d’angiœdème sous LCZ mais aucun n’a entraîné d’atteinte sérieuse des voies aériennes supérieures.
Ces résultats sont robustes mais posent des questions :
- à qui va-t-on proposer le LCZ (uniquement les patients PARADIGM bien équilibrés, pas trop sévères… ?) ?
- quels sont les mécanismes sous-tendant une telle supériorité ? En sachant que la néprilysine dégrade l’ANP, moins le BNP, et dégrade aussi de nombreux autres peptides (dont l’angiotensine 2, raison de la combinaison à un ARA II) ?
- quid de l’IC à FEVG préservée (une étude de phase 3 – PARAGON – a débuté dans cette indication) ?
CONFIRM-HF : des résultats confortant l’intérêt du fer injectable sur les symptômes de l’IC chronique
CONFIRM-HF a inclus 304 patients, NYHA 2 ou 3, FEVG ≤ 45 %, BNP > 100 pg/ml ou NTproBNP> 400, ferritinémie < 100 ng/ml ou 100-300 si CS < 20 %, et une Hb < 15 g/dl. Les patients étaient randomisés en 1:1 en aveugle entre sérum physiologique et carboxymaltose ferrique (Ferinject) avec une première phase (500 à 2 000 mg) dite de correction de la carence puis une deuxième phase de maintien (500 mg aux semaines 12, 24 et 36) adaptée à la ferritinémie.
Le critère principal était le test de marche de 6 minutes à la 24e semaine ; le fer améliorait de 33 ± 11 m (p = 0,002) ce test et l’améliorait également de façon pérenne à 36 et 52 semaines. Le fer conférait également un bénéfice sur plusieurs critères secondaires : autoévaluation du patient de son état, NYHA, questionnaires de QOL (Kansas, 5Q-5D), de la 24 à la 52e semaine. De façon plus exploratoire (en raison du manque de puissance), le nombre d’hospitalisations pour IC était également diminué de 32 à 10 (p = 0,009). À noter l’absence de différence que les patients aient une hémoglobine < ou > 12 g/dl.
Ces résultats sont assez superposables à ceux de FAIR-HF publiés en 2009, et conforte donc l’intérêt de rechercher systématiquement une carence ferrique dans l’IC et de la corriger. Cette carence y est très fréquente et a un impact délétère sur certains aspects de la physiopathologie de la maladie, notamment le métabolisme musculaire squelettique.
Stimulation vagale directe dans l’IC à FEVG altérée : pas de bénéfice dans deux essais (NECTAR et ANTHEM-HF)
Ces deux essais ont fait l’objet de présentation en HotLine soulignant l’attente suscitée. L’insuffisance cardiaque partage avec d’autres pathologies un point physiopathologique, celui d’une dérégulation du système nerveux autonome au détriment du parasympathique. La modulation du système nerveux autonome est donc testée, par plusieurs stratégies, et dans diverses indications (dénervation rénale dans l’HTA résistante par exemple).
Ici, il s’agit d’une stimulation directe du nerf vague par l’implantation chirurgicale d’une électrode au contact du nerf vague au niveau cervical et sa connexion à un petit boîtier de stimulation en position suspectorale.
Les résultats de l’essai NECTAR (NEuroCardiac TherApy foR Heart Failure) ont été présentés par F. Zannad (France). Il s’agissait d’un essai proof of concept et de sécurité. NECTAR a inclus 65 patients IC chroniques, NYHA 2 à 3, FEVG < 35 %, particulièrement sélectionnés (pas d’AC/FA, ni resynchronisation ni infarctus récent, ni diabète, etc.). Tous les patients étaient implantés au niveau cervical droit puis randomisés en 2:1 entre stimulation (à doses progressives) ou pas de stimulation (sham). Le critère primaire était l’évolution du diamètre télésystolique du VG et il n’y a pas eu de différence entre les deux groupes. Idem pour les critères secondaires : diamètre télédiastolique, FEVG, pic de VO2, NT-proBNP. La fréquence cardiaque, marqueur du tonus parasympathique, n’était pas significativement réduite. Seuls les scores de QOL étaient significativement améliorés mais il s’agissait alors d’une évaluation non aveugle car les patients ressentent s’ils sont stimulés ou non (figure 2).
Figure 2. NECTAR. Test de marche de 6 minutes.
En termes de sécurité, il y a eu 7 infections périopératoires avec 3 explantations, mais pas d’autres effets secondaires importants au cours du suivi.
Le deuxième essai – ANTHEMHF – a été présenté en HotLine par I. Anand (États-Unis). Après inclusion de 60 patients souffrant d’IC à FEVG altérée, les résultats sont également neutres. Il est difficile d’en dire davantage tant la méthodologie manquait de robustesse avec une randomisation en ouvert et l’absence de groupe contrôle. Par ailleurs, en termes de sécurité, il y a eu 3 décès pendant la période initiale et 21 effets secondaires sérieux (dont seulement 1 adjudiqué à la procédure et pas d’infection). Il y avait également de nombreux effets secondaires mineurs (toux, modifications de la voix, douleur).
Insuffisance cardiaque à FEVG préservée : un registre suédois exemplaire
On retient néanmoins la présentation de résultats du registre suédois (L.H. Hund) suggérant que les bêtabloqueurs y seraient bénéfiques. Ce registre suédois est exemplaire et comporte environ 90 000 séjours répartis sur 67 hôpitaux avec un suivi clinique d’environ 5 ans. Les auteurs y ont identifié 19 083 patients avec une FEVG > 40 % et ayant été hospitalisés une fois entre 2005 et 2012, dont 15 786 recevaient des bêtabloqueurs à la sortie. Avec une analyse de score de propensité 2:1, ils ont comparé le devenir des patients selon la prescription ou non de bêtabloqueurs et rapportent une réduction significative de 8 %, p = 0,02 (après ajustement aux covariables associées à la prescription de BB, type âge, ischémique, FEVG, etc.) du risque relatif de mortalité toutes causes dans le groupe bêtabloqueurs, et une réduction du risque absolu de 2 % à 1 an et 4 % à 5 ans. L’analyse contrôle chez les patients avec IC à FEVG altérée montre une réduction significative de 10 % sous bêtabloqueurs, à titre de comparaison. Ces données suggèrent donc un bénéfice des BB dans l’IC à FE préservée, modeste mais peut être pas si éloigné de celui obtenu dans l’IC à FE altérée dans la « vraie vie ». Cette présentation était intéressante aussi par sa méthodologie basée sur l’analyse de données d’un large registre bien renseigné permettant des conclusions proches de celles d’un essai randomisé classique (Registry Randomized Trial).
La stimulation VD ne semble pas délétère (par rapport à la stimulation biventriculaire) en l’absence d’altération importante de la FEVG
Ce sont les résultats de l’essai BIOPACE présenté en HotLine par J.-J. Blanc (France). L’essai avait été conçu pour répondre à cette question très débattue (un précédent essai – BLOCK-HF – avait montré un effet délétère de la stimulation VD apicale) en comparant la stimulation conventionnelle du VD (mode DDD ou VVI) avec une stimulation biventriculaire chez des patients ayant par ailleurs une indication conventionnelle de pacemaker, avec une forte probabilité de stimulation permanente ou quasi permanente, et ce, quelle que soit la FEVG. L’essai a randomisé 1 810 patients entre 2003 et 2007 (FEVG moyenne de 55 %, taille QRS 119 ms, 88 % de stimulation à 1 mois). Après un suivi moyen de 5,6 ans, il n’y avait pas de différence significative d’événements cliniques (décès, hospitalisation pour IC) entre les deux groupes (HR = 0,87 ; IC95 % : 0,75-1,01 ; p = 0,08), et ceci que la FEVG soit > 50 % (p = 0,18) ou ≤ 50 % (p = 0,48).
La stimulation biventriculaire n’apporte pas de bénéfice clinique par rapport à une stimulation conventionnelle VD en l’absence d’insuffisance cardiaque et d’altération franche de la FEVG. En effet et contrairement à l’essai précédent BLOCK-HF, il y avait très peu de patients avec FEVG < 40 % altérée et QRS larges dans BIOPACE. On attend aussi les résultats échographiques de BIOPACE et les éventuelles différences de FEVG au fil du temps entre stimulation VD et biventriculaire.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :







